Железы половой системы. Женские и мужские половые железы. Как называются женские половые железы
Женские половые железы включают в себя две группы парных органов – яичники и . Яичники находятся по обе стороны матки, в малом тазу, и являются железами смешанной секреции. Они вырабатывают женские половые гормоны и контролируют созревание яйцеклеток. Бартолиновые – классические железы внешней секреции, они расположены в жировой прослойке больших половых губ и выделяют особую секреторную жидкость.
Развитие женских половых желез
Развитие половых желез у девочки начинается уже на 7-й неделе беременности мамы. В это время индифферентная (общая) половая железа разделяется на 2 слоя, в одном из которых формируются яичники.
С 10-й недели стартует процесс активного деления первичных половых клеток – гоноцитов, из которых развиваются фолликулы. К 17-20-й неделе беременности фолликулы младенца образуют плотный корковый слой – один из основных слоев яичника. Вскоре окончательно формируются сами железы.
К моменту рождения в яичниках девочки находится почти миллион полноценных фолликулов, но к моменту полового созревания – точнее, первой менструации – из них сохранится лишь около 400 тысяч. Этот запас будет расходоваться на протяжении всей жизни женщины до наступления менопаузы. Новые фолликулы в течение жизни не образуются.
Период полового созревания
Процессом полового созревания женщины управляют половые гормоны яичников – эстрогены. Их в свою очередь контролируют тропные гормоны гипофиза – фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ).
ФСГ и ЛГ задают начало пубертатному периоду, который начинается в 7 лет и заканчивается в 17. Делится он на три периода:
- Пубертатный период, 7-9 лет. Яичники в это время еще отдыхают, эстрогенов выделяется крайне мало. Зато фиксируются периодические выбросы ФСГ и ЛГ – один раз в 5-7 дней.
- Первая фаза пубертатного периода, 10-13 лет. ФСГ и ЛГ уже работают более упорядоченно, на первый план выходит фолликулостимулирующий гормон. Эстрогены обеспечивают рост груди, изменение микрофлоры влагалища, появление волос на лобке. В этот период девочек ждет первая менструация.
- Вторая фаза пубертатного периода, 14-17 лет. Снова увеличивается секреция ЛГ, у девочек заканчивается формирование молочных желез, оволосение, окончательно округляется таз по женскому типу. Нормализуется четкий месячный цикл.
Строение женских половых желез
Железы половых органов взрослой женщины – яичники – весят 5-10 граммов, длина 25-55 мм, ширина 15-30 мм, цвет сине-розовый. Каждый из них прочно лежит в яичниковой ямке и крепится к матке с помощью связок. Во время беременности железы могут немножко сдвигаться из-за растущей матки.
Оба яичника имеют сложную структуру и построены по принципу матрешки:
Верхний слой железы – это зародышевый эпителий, потом идет плотная эластичная оболочка – строма. Под ней паренхима, состоящая из двух слоев. Внутри паренхимы – рыхлое мозговое вещество, пронизанное сетью кровеносных и лимфатических сосудов. Сверху – корковое вещество, своеобразный инкубатор фолликулов. Здесь есть зрелые Граафовы пузырьки (названы по имени голландского ученого XVII века, который их обнаружил) с новенькой яйцеклеткой внутри. А также незрелые первичные фолликулы.
Зрелый фолликул считается самостоятельной эндокринной железой – он способен продуцировать гормоны. Когда граафов пузырек разрывается, выпуская яйцеклетку, на его месте образуется еще одна временная женская половая железа – желтое тело.

Помимо яичников, в женском организме есть . Они находятся в преддверии влагалища, по обе стороны половых губ, объем – не больше 1,5-2 см. Такая же длина у протока железы, который открывается в двух местах малых половых губ. Строение половых желез такое же, как у аналогичных органов у мужчин – бульбоуретральных. Каждый бартолиновый орган имеет сложную трубчато-альвеолярную структуру и включает несколько маленьких долек.
Функции женских половых желез
Яичники в организме взрослой женщины выполняют 2 основные функции – синтезируют половые гормоны и отвечают за появление здоровой яйцеклетки.
Работа яичников на протяжении репродуктивного возраста имеет четкий цикличный характер. Месячный цикл женщины в среднем длится 28 дней – от первого дня одной менструации до начала следующей. С первого дня цикла начинает созревать очередной фолликул в 400-тысячном списке. Он представляет собой маленькую временную эндокринную железу, которая активно продуцирует женский половой гормон.
К моменту овуляции (середина цикла) фолликул достигает высшей точки зрелости, разрывается и выталкивает наружу яйцеклетку, готовую к оплодотворению. Она сразу же начинает свой путь по маточным трубам в матку, а на месте лопнувшего яичника уже формируется желтое тело, готовое синтезировать собственный гормон и обеспечить благополучное вынашивание в случае зачатия.
Если беременности нет, желтое тело рубцуется, превращается в белое, а очередь уже занимает следующий первичный фолликул, чтобы вскоре обеспечить женщину новой яйцеклеткой.
Функции бартолиновых желез внешней секреции напрямую связаны с двумя процессами – половым актом и рождением малыша. При сексуальном возбуждении, во время полового контакта и при обычном надавливании каждый бартолиновый проток выделяет прозрачную слизь. Она помогает:
- смазать влагалище и обеспечить приятный безболезненный половой акт;
- предохранить слизистую влагалища от пересыхания и повреждений;
- увлажнить и растянуть родовые пути, чтобы младенец легко прошел сквозь них, а женщина не получила разрывы.
Гормоны женских половых желез
Секреция гормонов половых желез в организме женщины – это работа яичников, небольшую порцию эстрогенов также могут выдавать надпочечники. Все гормоны яичников можно разделить на 3 группы:
- эстрогены (эстрадиол, эстрон и эстриол) – их вырабатывают фолликулы;
- прогестины (гормоны беременности) – за их синтез отвечает желтое тело;
- маленькая доля андрогенов – мужских гормонов (тестостерон, андростендион и дигидротестостерон).
Важнейшими гормонами, отвечающими за репродуктивное здоровье женщины, всегда считались эстрогены. Чтобы обнаружить эти особые женские вещества, ученые шли на всяческие хитрости, но первым в ряду оказался американец Эдгар Аллен в 1922 году.
Любопытный доктор принес домой со скотобойни целое ведро яичников и вместе с женой на кухонном столе все их обработал, чтобы получить хоть немного фолликулярной жидкости. А уже потом, в лаборатории и с помощью коллег, установил химическое строение эстрогена.
Научный подвиг послужил своеобразной командой к началу действий остальным ученым. В 1929 году ученый Адольф Бутенандт, творивший свои исследования для фашистской Германии, выделил в ряду эстрогенов эстрон, а вскоре доктор Эдуард Дойзи в США обнаружил эстриол и эстрадиол.
Функции женских половых гормонов

У каждой группы гормонов, которые продуцируют железы женских половых органов, есть свои особенные функции. Лидером здесь являются эстрогены, они:
- обеспечивают рост и развитие внутренних половых органов;
- ускоряют рост груди и молочных протоков;
- отвечают за формирование вторичных половых признаков;
- стимулируют пигментацию половых органов и сосков;
- регулируют менструальный цикл;
- помогают сформировать женский тип фигуры;
- делают кожу гладкой и нежной;
- повышают уровень в крови железа и меди и предохраняют от атеросклероза.
Главная задача прогестинов – создать все условия для зачатия и обеспечить нормальное вынашивание. Эти гормоны подготавливают эндометрий для внедрения эмбриона, во время пубертата завершают рост груди и формируют округлую женскую форму молочной железы, а при менструации уменьшают боли и снимают симптомы ПМС.
Большая часть андрогенов в организме женщин превращается в эстрогены, роль остальных изучена не до конца.
Недостаток половых гормонов у женщины может привести к различным расстройствам репродуктивной системы. В период пубертата нехватка эстрогенов провоцирует задержку полового развития, у взрослых женщин нарушенный синтез эстрогенов и прогестинов вызывает бесплодие. Отсутствие полового влечения, расстройства месячного цикла, плохая кожа и растяжки, ранний климакс – все эти симптомы также могут говорить о нехватке половых гормонов.
Генетический пол человека зависит от наличия или отсутствия Y-хромосомы. Клетки женского организма имеют две половые X-хромосомы, мужского - одну X- и одну Y-хромосому. Генетический пол определяет пол истинный, связанный со строением половых желез. Первичные половые признаки, т. е. половые органы, к которым относятся и половые железы, начинают формироваться в соответствии с наследственной информацией у зародыша на 4-й неделе развития. В более ранние сроки зачатки половых органов одинаковы и у мужского, и у женского организма.
Половые различия
Мужской половой железой является яичко, женской - яичник. Наличие мужской или женской половой железы определяет так называемый гаметный пол (от греч. gametes - супруг, gamete - супруга), а именно способность железы производить сперматозоиды (мужские половые клетки) или яйцеклетки (женские половые клетки) и вырабатывать мужские или женские половые гормоны. Половые гормоны, в свою очередь, влияют на созревание половых органов и появление вторичных половых признаков, к которым относятся особенности телосложения, расположение волос, строение гортани, развитие мускулатуры и жировых отложений. Деятельность половых желез находится под контролем гипофиза - эндокринной железы, расположенной на основании головного мозга.
Между полами имеются значительные различия не только в строении тела, но и в психике. Например, у женщин лучше развиты вербальные (связанные с речью) способности, у мужчин - математические и способность ориентации в пространстве. Пол (половые гормоны) определяет биологическую, психологическую и социальную жизнь человека, его половое самосознание и поведение. Кроме наследственных факторов культура, к которой принадлежит человек, воспитание в семье, другие воздействия окружающей среды также оказывают значительное влияние на половое поведение человека.
Рассмотрим строение половых желез.
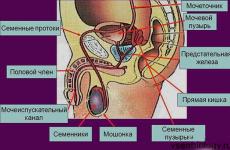
Мужская половая железа: яичко
Мужская половая железа - яичко - это парный орган, вырабатывающий мужские половые клетки - сперматозоиды - и мужские половые гормоны - андрогены. Во внутриутробном периоде яичко развивается в брюшной полости, а к рождению смещается в мошонку, проходя через паховый канал - щель в нижней части передней стенки живота. Мошонка - это своеобразный кожный карман, температура внутри которого несколько ниже температуры тела (это необходимо для образования сперматозоидов).
В процессе опускания яичка возможны отклонения, в результате которых одно или оба яичка могут остановиться в брюшной полости или паховом канале. Эту задержку опускания яичек называют крипторхизмом (от греч. kryptos - скрытый - и orchis - яичко). Опускание яичек должно завершиться до 7 лет, поскольку именно в этом возрасте в них формируются семенные канальцы. До тех пор пока яичко не окажется в благоприятных условиях - в мошонке, сперматозоиды в нем не образуются, однако половые гормоны могут продуцироваться.
Яичко имеет овальную форму, сплющено с боков; длина его около 4 см, ширина 3 см, масса 25-30 г. Снаружи яичко покрывает плотная оболочка, которая у заднего края имеет утолщение. От него внутрь яичка отходят перегородки, разделяющие яичко на дольки, число которых доходит до 300. Каждая долька состоит из извитых семенных канальцев. Именно в них образуются сперматозоиды. Затем через сеть других канальцев сперматозоиды направляются в проток придатка яичка, где окончательно созревают. Общая длина всех канальцев яичка достигает 300-400 м.
Сперматогенез
Процесс формирования сперматозоидов - сперматогенез - продолжается у человека около 64 дней. Образование сперматозоидов начинается по достижении организмом половой зрелости. В период полового созревания в извитых семенных канальцах возникает просвет и начинает функционировать сперматогенный эпителий. Сперматозоиды вырабатываются непрерывно на всем протяжении периода половой активности. По мере старения мужчины продукция половых клеток в извитых семенных канальцах уменьшается, а сами канальцы запустевают. Однако высокая сексуальная активность замедляет этот процесс.
У здорового взрослого мужчины в 1 мл спермы содержится около 100 млн сперматозоидов, а во время одного семяизвержения их выделяется 300-400 млн. Если количество сперматозоидов в 1 мл спермы снижается до 20 млн, обычно отмечается бесплодие . Хотя в яичках образуется такое огромное число сперматозоидов, яйцеклетку оплодотворяет лишь один из них.
Сперматозоид человека имеет головку, шейку и хвост. Головка сперматозоида яйцевидной формы, в ней находится ядро с половинным, как и у яйцеклетки, набором хромосом (23 хромосомы). На вершине головки в специальном образовании содержатся ферменты, которые при оплодотворении растворяют оболочку яйцеклетки и способствуют проникновению в нее сперматозоида. В шейке сконцентрированы митохондрии, обеспечивающие сперматозоид энергией для движения. Движения хвоста позволяют сперматозоиду передвигаться со скоростью 2-3 мм в 1 минуту (однако при перемещении сперматозоидов в женских половых путях их активная подвижность не имеет решающего значения).
Синтез тестостерона
В яичке помимо семенных канальцев имеются интерстициальные клетки (клетки Лейдига). Считают, что именно они синтезируют мужской половой гормон (андроген) тестостерон, который разносится по организму с кровью и действует на различные чувствительные к нему клетки, стимулируя их рост и функциональную активность. Клетками-мишенями для тестостерона служат клетки предстательной железы (простата), семенных пузырьков, желез крайней плоти, почек, кожи и др. Под влиянием андрогенов, как уже указывалось, происходит половое созревание, возникают вторичные половые признаки, формируется половое поведение. Низкая концентрация андрогенов активирует сперматогенез, высокая тормозит. В яичках синтезируется и небольшое количество женских половых гормонов - эстрогенов. Андрогены и эстрогены участвуют в регуляции роста и развития опорно-двигательного аппарата.
Удаление обоих яичек (кастрация) влечет за собой не только потерю способности к деторождению, но и значительные изменения в организме: расстройства обмена веществ, изменение тембра голоса, прекращение роста бороды и усов, задержку общего роста (если он не был закончен).
Предстательная железа
Проследим путь сперматозоидов после их выхода из яичка.
Вдоль заднего края яичка расположен придаток яичка, внутри которого сперматозоиды проходят по сильно извитому протоку (до 4-6 м в длину) и попадают в семявыносящий проток.
Последний выходит из мошонки, поднимается через паховый канал в полость живота и направляется к дну мочевого пузыря и расположенной здесь предстательной железе . Пронзив ее стенку, он открывается в мочеиспускательный канал. Предстательная железа охватывает начальный отдел мочеиспускательного канала, в который открываются проточки самой железы и семявыбрасывающие протоки.
По мере продвижения к сперматозоидам примешиваются секреты различных желез, образующие в совокупности жидкую часть спермы. Около 70% семенной жидкости - это секрет семенных пузырьков, 30% - секрет предстательной железы. Вещества, вырабатываемые ими и бульбоуретральными (куперовыми) железами, разжижают сперму, повышают жизнеспособность сперматозоидов и активизируют их.
Сокращение мышечных волокон предстательной железы препятствует попаданию мочи в мочеиспускательный канал во время семяизвержения. Разрастание средней части предстательной железы может затруднять мочеиспускание и приводить к нарушению половой функции.
Между предстательной железой и яичками существует постоянное взаимодействие: повышение секреторной активности яичек стимулирует ее развитие и функции. В периоды полового воздержания секрет предстательной железы в большом количестве поступает в кровь и это тормозит функцию яичек. Наоборот, при большой половой активности в крови оказывается мало секрета предстательной железы и это стимулирует деятельность яичек.
Мужской мочеиспускательный канал
Мужской мочеиспускательный канал начинается внутренним отверстием в стенке дна мочевого пузыря и оканчивается наружным отверстием на головке полового члена. Мочеиспускательный канал служит для выведения из организма как мочи, так и спермы. Наиболее длинная его часть заложена в губчатом теле полового члена. По мочеиспускательному каналу при половом акте сперматозоиды попадают во влагалище женщины.
Женская половая железа: яичник
Женская половая железа - яичник - это парный орган, в котором вырабатываются женские половые клетки - яйцеклетки - и женские половые гормоны - эстрогены и прогестерон.
Эстрогены определяют развитие вторичных половых признаков, прогестерон контролирует менструальный цикл. При беременности прогестерон влияет на формирование плаценты, рост и развитие плода . В яичниках вырабатывается также небольшое количество мужских половых гормонов.
Расположены яичники в полости таза по обеим сторонам от матки. Каждый яичник имеет овальную форму, длину около 3 см и массу около 5-6 г. Поверхность яичника бугриста из-за рубцов, образующихся в местах выхода яйцеклеток. В яичнике находятся и созревают фолликулы. Каждый фолликул содержит яйцеклетку, окруженную жидкостью.
Овуляция
У половозрелой небеременной женщины примерно раз в месяц в одном из яичников созревает очередной фолликул, который лопается, высвобождая яйцеклетку (овуляция). Зрелый фолликул (Граафов пузырек) имеет до 1 см в диаметре, поэтому после каждой овуляции на поверхности яичника образуется глубокий рубец.
На месте лопнувшего фолликула в яичнике развивается желтое тело. При отсутствии оплодотворения яйцеклетки оно существует в течение 12-14 дней. В случае оплодотворения яйцеклетки и наступления беременности на месте лопнувшего фолликула формируется желтое тело беременности. Оно сохраняется в течение 6 месяцев. Клетки желтого тела вырабатывают гормон прогестерон, влияющий на состояние слизистой оболочки матки (подготовка к внедрению оплодотворенной яйцеклетки) и перестройку организма матери при вынашивании плода.
При овуляции яйцеклетка выходит на поверхность яичника. Для ее проведения в матку служит маточная труба, воронка которой, снабженная бахромками, располагается вблизи яичника. Яйцеклетка не способна к самостоятельному движению и перемещается в полость матки за счет перистальтического сокращения стенки маточной трубы. Именно в маточной трубе происходит встреча яйцеклетки со сперматозоидами и оплодотворение яйцеклетки.
Менструация
Если оплодотворения яйцеклетки не произошло, она удаляется из матки наружу через влагалище при очередной менструации . После этого в яичнике созревает новая яйцеклетка, которая следует тем же путем. У половозрелой женщины (приблизительно с 13-14 до 45-50 лет) этот процесс повторяется регулярно с интервалом 26-30 дней и нарушается только в период беременности. Закладка женских половых клеток происходит во внутриутробном периоде. У новорожденной девочки в яичниках содержится до 800 тысяч незрелых фолликулов, лишь незначительная часть которых (400-500) созреет у женщины в течение ее жизни.
Матка - полый мышечный орган, в котором развивается плод в случае оплодотворения яйцеклетки. Матка имеет грушевидную форму, длину около 8 см и занимает центральное положение в полости таза. В зависимости от функционального состояния женщины в слизистой оболочке матки (эндометрий) происходят значительные изменения. В случае оплодотворения яйцеклетки зародыш внедряется в эндометрий, где и происходит его начальное развитие до формирования плаценты - специального образования, через которое осуществляется питание плода из организма матери. При отсутствии оплодотворения наступает менструация - отторжение части слизистой оболочки матки. После менструации эндометрий восстанавливается.
Менструация, как и овуляция, происходит раз в месяц, однако овуляция не совпадает с менструацией, а предшествует ей, протекая примерно в середине периода между двумя менструациями. Оба эти процесса осуществляются в результате циклического выделения гормонов гипофиза. Во время беременности менструации отсутствуют.
Менопауза
Профункционировав более 30 лет, яичники истощаются и в конце концов перестают быть источником яйцеклеток и гормонов. Самым очевидным признаком завершения работы яичников является прекращение менструаций. Поэтому данный период называют менопаузой. Наступает менопауза в возрасте 45-50 лет и знаменует конец репродуктивной жизни женщины. В этот период возможны некоторые неприятные симптомы, связанные со снижением образования в яичниках гормонов.
Вместо заключения
В настоящей статье рассмотрены лишь некоторые особенности строения и функционирования внутренних половых органов, важнейшую роль среди которых играют половые железы. Для хорошего качества жизни эта сфера жизнедеятельности человеческого организма должна проявлять себя в полном объеме.
Половые гормоны - это гормоны, вырабатываемые мужскими и женскими половыми железами и корой надпочечников.
Все половые гормоны по химическому строению являются стероидами. К половым гормонам относят , прогестагены и андрогены.
Эстрогены - женские половые гормоны, представленные эстрадиолом и продуктами его превращения эстроном и эстриолом.
Эстрогены вырабатываются клетками фолликула в яичнике. Некоторое количество эстрогенов образуется также в коре надпочечников. Они обеспечивают развитие и вторичных . Под влиянием эстрогенов, выработка которых увеличивается в середине менструального цикла перед овуляцией, увеличиваются кровоснабжение и размеры матки, разрастаются железы эндометрия, усиливаются сокращения матки и яйцеводов, т. е. осуществляется подготовка для восприятия оплодотворенного яйца.
К прогестагенам относится прогестерон, который продуцируется желтым телом яичника, корой надпочечников, а в период беременности - и плацентой. Под его влиянием создаются условия для имплантации (внедрения) яйца. В случае оплодотворения яйцеклетки желтое тело продуцирует прогестерон на протяжении всей беременности. Выделение в этом случае ведет к прекращению циклических явлений в яичнике, развитию и разрастанию секреторного молочных желез.
Андрогены - мужские половые гормоны тестостерон и андростерон, которые вырабатываются интерстициальными клетками семенников. В надпочечниках вырабатываются , которые обладают андрогенной активностью. Андрогены стимулируют сперматогенез и оказывают влияние на развитие половых органов и вторичных половых признаков (конфигурация гортани, усов, бороды, распределение волос на лобке, развитие , мускулатуры).
Выделение половых гормонов регулируется гонадотропными гормонами гипофиза.
Препараты половых гормонов (см. , ) используются в акушерско-гинекологической практике, при лечении некоторых эндокринных заболеваний (недостаточности половых желез) и опухолей молочной и . Длительное введение эстрогенов мужчине (например, при лечении опухоли предстательной железы) тормозит функцию семенника и выраженность мужских вторичных половых признаков. Длительное введение андрогенов женщинам подавляет менструальный цикл.
Лечение половыми гормонами должно осуществляться только под контролем врача, фельдшер самостоятельно назначать половые гормоны не должен.
Половые гормоны - гормоны, вырабатываемые половыми железами (мужскими и женскими) и корковым слоем надпочечников.
Половые гормоны оказывают специфическое действие на половые проводящие пути и развитие вторичных половых признаков, определяют развитие статуса мужской и женской особи, эротизируют ЦНС и вызывают libido sexualis. По своей химической природе половые гормоны относятся к стероидным соединениям, характеризующимся наличием циклопентанопергидрофенантреновой кольцевой системы. Половые гормоны могут быть разделены на три группы; эстрогены, прогестерон и андрогены. Все эстрогены - эстрадиол, эстрон и эстриол - обладают специфической биологической активностью. Первичным эстрогенным гормоном является эстрадиол. Он обнаружен в оттекающей от яичника венозной крови. Эстрон и эстриол - продукты его обмена. Содержание эстрогенов в женском организме подвергается циклическим изменениям. Наибольшая концентрация эстрогенов в крови и моче бывает у женщин в середине менструального цикла перед овуляцией, а у животных - во время течки. В последние три месяца беременности у женщин резко повышается содержание эстриола.
Основным источником образования эстрадиола является фолликул (граафов пузырек) яичника. Женский половой гормон продуцируют, согласно современным данным, клетки зернистого слоя (stratum granulosum) и внутреннего слоя соединительнотканной оболочки (theca interna), преимущественно клетки зернистого слоя (примерно в 5 раз больше, чем клетки внутреннего слоя соединительнотканной оболочки). Большое количество эстрадиола содержится в фолликулярной жидкости. В экстрактах коры надпочечников обнаруживается эстрон.
В основном женский половой гормон действует на женский половой тракт. Под влиянием эстрогенов происходят гиперемия и увеличение стромы и мускулатуры матки, ритмические ее сокращения, а также рост желез эндометрия. Эстрогены усиливают подвижность яйцеводов, особенно во время течки у животных или в середине менструального цикла, когда титр женского полового гормона повышен. Такое повышение подвижности способствует продвижению яйцеклетки по яйцеводу. Усиленные сокращения матки облегчают передвижение сперматозоидов по направлению к яйцеводу, в верхней трети которого происходит оплодотворение.
Эстрогены вызывают ороговение эпителия слизистой оболочки влагалища (течку). Наиболее выражена эта реакция у грызунов. После кастрации у грызунов выпадает стадия течки, характеризующаяся наличием во влагалищном мазке ороговевших клеток (чешуек). Инъекции эстрогена кастрированным животным полностью восстанавливают характерную для влагалищного мазка картину течки. У женщины в середине менструального цикла, когда концентрация эстрогена в крови повышена, также наблюдается процесс ороговения (неполного) эпителиальных клеток влагалища. У некоторых грызунов влагалище в незрелом состоянии закрыто. Введение эстрогена вызывает перфорацию и исчезновение вагинальной мембраны.
Эстрогены вызывают гиперемию тканей полового тракта, улучшают их питание. Имеются данные, указывающие, что в механизме такого улучшения участвуют гистамин и 5-гидрокситриптампн (серотонин), выделяющийся из матки под влиянием эстрогена. Под влиянием женского полового гормона происходит увеличение содержания воды в тканях матки, накопление РНК и ДНК, заметное поглощение сывороточного альбумина, натрия. Эстрогены влияют на развитие молочной железы. Под влиянием эстрогена наступает гиперкальциемия. При длительном введении женского полового гормона происходит зарастание эпифизарных хрящей и торможение роста. Существует антагонизм между женским половым гормоном и мужской половой железой. Длительное введение эстрогена тормозит функцию семенника, прекращает сперматогенез и подавляет развитие вторичных мужских половых признаков.
Андрогены . Первичным мужским половым гормоном, образующимся в семеннике, является тестостерон. Он выделен в кристаллической форме из семенников быка, жеребца, борова, кролика, а также человека и идентифицирован в венозной крови, оттекающей от семенника собаки. В моче тестостерон не обнаружен. В моче содержится продукт его обмена - андростерон. Андрогены образуются также в корковом слое надпочечников. В моче содержатся их метаболиты - дегидроизоандростерон и дегидроэпиандростерон. Наряду с указанными выше активными андрогенами в моче имеются и биологически инертные андрогенные соединения, как, например, 3(α)-гидроксиэтихолан-17-он.
У женщин выделяемые с мочой андрогены преимущественно надпочечникового происхождения, часть из них образуется в яичнике. У мужчин некоторое количество андрогенов, выделяемое с мочой, также надпочечникового происхождения. На это указывает выделение андрогенов с мочой у кастратов и евнухов. Андрогены у мужчин преимущественно образуются в семеннике. Клетки Лейдига интерстициальной ткани семенника являются продуцентами мужского полового гормона. Установлено, что при обработке срезов семенника фенилгидразином, веществом, реагирующим с кетосоединениями, только в клетках Лейдига имеет место положительная реакция, свидетельствующая о наличии в них кетостероидов. При крипторхизме происходит нарушение сперматогенной функции, но секреция половых гормонов длительное время сохраняется нормальной. При этом сохраняются интактными клетки Лейдига.
Андрогены оказывают избирательное влияние на развитие зависимых мужских вторичных половых признаков. К числу этих признаков у птиц относятся гребень, бородки, сережки, половой инстинкт; у млекопитающих - семенные пузырьки и предстательная железа. Под контролем мужского полового гормона у человека находятся развитие голоса, скелета, мускулатуры, конфигурация гортани, а также распределение волос на лице и лобке. Андрогены оказывают влияние на рост половых органов. Под их влиянием изменяется концентрация кислой фосфатазы в предстательной железе. Андрогены эротизируют ЦНС. Одной из функций мужского полового гормона является его способность стимулировать сперматогенез.
Мужской половой гормон обладает антиэстрогенным действием. Он подавляет астральный цикл у животных, менструальную функцию у женщин. Мужской половой гормон обладает и некоторыми свойствами прогестерона. Под его влиянием в эндометрии кастрированных животных нередко наступают нерезко выраженные прегравидные изменения. Он вызывает также, как и прогестерон, рефрактерность мускулатуры матки к окситоцину. Андрогены подавляют лактацию у женщин, вероятно, в результате торможения секреции пролактина передней долей гипофиза.
К числу характерных физиологических свойств андрогенного гормона следует отнести его влияние на белковый обмен. Он стимулирует образование и накопление белка главным образом в мускулатуре. Наиболее выраженным анаболическим действием обладают тестостеронпропионат и метил-тестостерон. С другой стороны, такие андрогены, как андростерон или дегидроандростерон, не способны стимулировать накопление белка.
Андрогены обладают определенным ренотропным действием. Они вызывают увеличение веса почек, обусловленное гипертрофией эпителия извитых канальцев и боуменовской капсулы.
Мужской половой гормон играет существенную роль в индуцировании развития мужского генитального тракта в эмбриогенезе. В отсутствие тестостерона развивается женский генитальный аппарат.
Продукция и секреция полового гормона контролируются передней долей гипофиза и ее гонадотропными гормонами: фолликулостимулирующим (ФСГ), лютеинизирующим (Л Г) и лютеотропным (ЛТГ). У особей женского пола ФСГ контролирует рост фолликулов. Однако для секреции эстрогена фолликулами необходимо синергетическое действие ФСГ и ЛГ. Лютеинизирующий гормон стимулирует предовуляторный рост фолликулов, секрецию эстрогена и вызывает овуляцию. Под влиянием ЛГ происходят формирование желтого тела и секреция прогестерона. Для продолжительного функционирования желтого тела необходимо воздействие третьего гонадотропного гормона - ЛТГ.
ФСГ и ЛГ оказывают регулирующее влияние и на мужскую половую железу. Под контролем ФСГ находится сперматогенная функция семенника. ЛГ стимулирует интерстициальную ткань и ее клетки Лейдига к секреции мужского полового гормона. В опытах с применением высокоочищенных ФСГ или ЛГ была показана возможность стимуляции изолированно сперматогенеза или секреции мужского полового гормона.
Взаимоотношения между половыми гормонами и гонадотропными гормонами (см.) имеют двусторонний характер. Половой гормон в зависимости от их концентрации в крови по принципу обратной связи (принцип плюс - минус взаимодействия М. М. Завадовского) оказывают сдерживающее или стимулирующее влияние на секрецию гонадотропных гормонов. Так, длительное введение эстрогенов приводит к торможению фолликулостимулирующей функции гипофиза. Кастрация, наоборот, вызывает активацию как фолликулостимулирующей, так и лютеинизирующей функции гипофиза. Введение эстрогена в определенные фазы эстрального цикла стимулирует секрецию ЛГ. Прогестерон в больших количествах тормозит секрецию ЛГ, а в малых дозах ее стимулирует. По принципу обратной связи построены и взаимоотношения между андрогенами и гонадотропными гормонами передней доли гипофиза.
Секреция половых гормонов половыми железами, осуществляемая под воздействием гормонов гипофиза, а также влияние полового гормона на гонадотропную функцию гипофиза находятся под контролем гипоталамуса (см.). Стереотаксическое повреждение переднего гипоталамуса тормозит секрецию ФСГ, разрушение в области между мамиллярными и вентромедиальными ядрами стимулирует секрецию этого гормона. Выделение ЛГ также контролируется передним гипоталамусом. Тормозящее влияние эстрогена на гонадотропную функцию гипофиза реализуется через гипоталамус. При повреждении области переднего гипоталамуса эстроген не оказывает тормозящего действия на секрецию гонадотропных гормонов у крыс. Имеются указания, что обратная связь между эстрогеном и гипофизом осуществляется и на уровне заднего гипоталамуса. Имплантация таблеток эстрадиола в область аркуатных и мамиллярных ядер приводит к атрофии яичника и тормозит компенсаторную гипертрофию яичника после односторонней кастрации.
Препараты половых гормонов получили широкое применение в акушерстве и гинекологии, а также в клинике эндокринных заболеваний при лечении болезни Иценко-Кушинга, гипофизарной кахексии и др. Препараты полового гормона вошли также в арсенал лечебных средств онкологии для терапии опухолей молочных желез и предстательной железы (см. Противоопухолевые средства).
Половые железы, или гонады - семенники (яички) у мужчин и яичники у женщин относятся к числу желез со смешанной секрецией. Внешняя секреция связана с образованием мужских и женских половых клеток - сперматозоидов и яйцеклеток. Внутрисекреторная функция заключается в секреции мужских и женских половых гормонов и их выделении в кровь. Как семенники, так и яичники синтезируют и мужские и женские половые гормоны, но у мужчин значительно преобладают андрогены, а у женщин - эстрогены. Половые гормоны способствуют эмбриональной дифференцировке, в последующем развитию половых органов и появлению вторичных половых признаков, определяют половое созревание и поведение человека. В женском организме половые гормоны регулируют овариально-менструальный цикл, а также обеспечивают нормальное протекание беременности и подготовку молочных желез к секреции молока.
Мужские половые гормоны (андрогены)
Интерстициальные клетки яичек (клетки Лейдига) вырабатывают мужские половые гормоны. В небольшом количестве они также вырабатываются в сетчатой зоне коры надпочечников у мужчин и женщин и в наружном слое яичников у женщин. Все половые гормоны являются стероидами и синтезируются из одного предшественника - холестерина. Наиболее важным из андрогенов является тестостерон. Тестостерон разрушается в печени, а его метаболиты экскретируются с мочой в виде 17-кетостероидов. Концентрация тестостерона в плазме крови имеет суточные колебания. Максимальный уровень отмечается в 7-9 часов утра, минимальный - с 24 до 3 часов.
Тестостерон участвует в половой дифференцировке гонады и обеспечивает развитие первичных (рост полового члена и яичек) и вторичных (мужской тип оволосения, низкий голос, характерное строение тела, особенности психики и поведения) половых признаков, появление половых рефлексов. Гормон участвует и в созревании мужских половых клеток - сперматозоидов, которые образуются в сперматогенных эпителиальных клетках семенных канальцев. Тестостерон обладает выраженным анаболическим действием, т.е. увеличивает синтез белка, особенно в мышцах, что приводит к увеличению мышечной массы, к ускорению процессов роста и физического развития. За счет ускорения образования белковой матрицы кости, а также отложения в ней солей кальция гормон обеспечивает рост, толщину и прочность кости. Способствуя окостенению эпифизарных хрящей, половые гормоны практически останавливают рост костей. Тестостерон уменьшает содержание жира в организме. Гормон стимулирует эритропоэз, чем объясняется большее количество эритроцитов у мужчин, чем у женщин. Тестостерон оказывает влияние на деятельность центральной нервной системы, определяя половое поведение и типичные психофизиологические черты мужчин.
Продукция тестостерона регулируется лютеинизирующим гормоном аденогипофиза по механизму обратной связи. Повышенное содержание в крови тестостерона тормозит выработку лютропина, сниженное - ускоряет. Созревание сперматозоидов происходит под влиянием ФСГ. Клетки Сертоли, наряду с участием в сперматогенезе, синтезируют и секретируют в просвет семенных канальцев гормон ингибин, который тормозит продукцию ФСГ.
Недостаточность продукции мужских половых гормонов может быть связана с развитием патологического процесса в паренхиме яичек (первичный гипогонадизм) и вследствие гипоталамо-гипофизарной недостаточности (вторичный гипогонадизм). Различают врожденный и приобретенный первичный гипогонадизм. Причинами врожденного являются дисгенезии семенных канальцев, дисгенезия или аплазия яичек. Приобретенные нарушения функции яичек возникают вследствие хирургической кастрации, травм, туберкулеза, сифилиса, гонореи, осложнений орхита, например при эпидемическом паротите. Проявления заболевания зависят от возраста, когда произошло повреждение яичек.
При врожденном недоразвитии яичек или при повреждении их до полового созревания возникает евнухоидизм. Основные симптомы этого заболевания: недоразвитие внутренних и наружных половых органов, а также вторичных половых признаков. У таких мужчин отмечаются небольшие размеры туловища и длинные конечности, увеличение отложения жира на груди, бедрах и нижней части живота, слабое развитие мускулатуры, высокий тембр голоса, увеличение молочных желез (гинекомастия), отсутствие либидо, бесплодие. При заболевании, развившемся в постпубертатном возрасте, недоразвитие половых органов менее выражено. Либидо часто сохранено. Диспропорций скелета нет. Наблюдаются симптомы демаскулинизации: уменьшение оволосения, снижение мышечной силы, ожирение по женскому типу, ослабление потенции вплоть до импотенции, бесплодие. Усиленная продукция мужских половых гормонов в детском возрасте приводит к преждевременному половому созреванию. Избыток тестостерона в постпубертатном возрасте вызывает гиперсексуальность и усиленный рост волос.
Женские половые гормоны
Эти гормоны вырабатываются в женских половых железах - яичниках, во время беременности - в плаценте, а также в небольших количествах клетками Сертоли семенников у мужчин. В фолликулах яичников осуществляется синтез эстрогенов, желтое тело яичника продуцирует прогестерон.
К эстрогенам относятся эстрон, эстрадиол и эстриол. Наибольшей физиологической активностью обладает эстрадиол. Эстрогены стимулируют развитие первичных и вторичных женских половых признаков. Под их влиянием происходит рост яичников, матки, маточных труб, влагалища и наружных половых органов, усиливаются процессы пролиферации в эндометрии. Эстрогены стимулируют развитие и рост молочных желез. Кроме этого эстрогены влияют на развитие костного скелета, ускоряя его созревание. За счет действия на эпифизарные хрящи они тормозят рост костей в длину. Эстрогены оказывают выраженный анаболический эффект, усиливают образование жира и его распределение, типичное для женской фигуры, а также способствуют оволосению по женскому типу. Эстрогены задерживают азот, воду, соли. Под влиянием этих гормонов изменяется эмоциональное и психическое состояние женщин. Во время беременности эстрогены способствуют росту мышечной ткани матки, эффективному маточно-плацентарному кровообращению, вместе с прогестероном и пролактином - развитию молочных желез.
При овуляции в желтом теле яичника, которое развивается на месте лопнувшего фолликула, вырабатывается гормон - прогестерон. Главная функция прогестерона - подготовка эндометрия к имплантации оплодотворенной яйцеклетки и обеспечение нормального протекания беременности. Если оплодотворение не наступает, желтое тело дегенерирует. Во время беременности прогестерон вместе с эстрогенами обусловливает морфологические перестройки в матке и молочных железах, усиливая процессы пролиферации и секреторной активности. В результате этого в секрете желез эндометрия возрастают концентрации липидов и гликогена, необходимых для развития эмбриона. Гормон угнетает процесс овуляции. У небеременных женщин прогестерон участвует в регуляции менструального цикла. Прогестерон усиливает основной обмен и повышает базальную температуру тела, что используется в практике для определения времени наступления овуляции. Прогестерон обладает антиальдостероновым эффектом. Концентрации тех или иных женских половых гормонов в плазме крови зависят от фазы менструального цикла.
Овариально-менструальшлй (менструальньш) цикл
Менструальный цикл обеспечивает интеграцию во времени различных процессов, необходимых для репродуктивной функции: созревание яйцеклетки и овуляцию, периодическую подготовку эндометрия к имплантации оплодотворенной яйцеклетки и др. Различают яичниковый цикл и маточный цикл. В среднем весь менструальный цикл у женщин продолжается 28 дней. Возможны колебания от 21 до 32 дней. Яичниковый цикл состоит из трех фаз: фолликулярной (с 1-го по 14-й день цикла), овуляторной (13-й день цикла) и лютеиновой (с 15-го по 28-й день цикла). Количество эстрогенов преобладает в фолликулярной фазе, достигая максимума за сутки до овуляции. В лютеиновую фазу преобладает прогестерон. Маточный цикл состоит из 4 фаз: десквамации (продолжительность 3-5 дней), регенерации (до 5-6-го дня цикла), пролиферации (до 14-го дня) и секреции (от 15 до 28-го дня). Эстрогены обусловливают пролиферативную фазу, во время которой происходит утолщение слизистой оболочки эндометрия и развитие его желез. Прогестерон способствует секреторной фазе.
Продукция эстрогенов и прогестерона регулируется гонадотропными гормонами аденогипофиза, выработка которых увеличивается у девочек в возрасте 9-10 лет. При высоком содержании в крови эстрогенов угнетается секреция ФСГ и ЛГ аденогипофизом, а также гонадолиберина гипоталамусом. Прогестерон тормозит продукцию ФСГ. В первые дни менструального цикла под влиянием ФСГ происходит созревание фолликула. В это время увеличивается и концентрация эстрогенов, которая зависит не только от ФСГ, но и ЛГ. В середине цикла резко возрастает секреция ЛГ, что приводит к овуляции. После овуляции резко повышается концентрация прогестерона. По обратным отрицательным связям подавляется секреция ФСГ и ЛГ, что препятствует созреванию нового фолликула. Происходит дегенерация желтого тела. Падает уровень прогестерона и эстрогенов. Центральная нервная система участвует в регуляции нормального менструального цикла. При изменении функционального состояния ЦНС под влиянием различных экзогенных и психологических факторов (стресс) менструальный цикл может нарушаться вплоть до прекращения менструации.
Недостаточная продукция женских половых гормонов может возникнуть при непосредственном воздействии патологического процесса на яичники. Это так называемый первичный гилогонодизм. Вторичный гипогонадизм встречается при снижении продукции гонадотропинов аденогипофизом, в результате чего наступает резкое уменьшение секреции эстрогенов яичниками. Первичная недостаточнось яичников может быть врожденной вследствие нарушений половой дифференцировки, а также приобретенной в результате хирургического удаления яичников или повреждения инфекционным процессом (сифилис, туберкулез). При повреждении яичников в детском возрасте отмечается недоразвитие матки, влагалища, первичная аменорея (отсутствие менструаций), недоразвитие молочных желез, отсутствие или скудное оволосение на лобке и под мышками, евнухоидные пропорции: узкий таз, плоские ягодицы. При развитии заболевания у взрослых недоразвитие половых органов менее выражено. Возникает вторичная аменорея, отмечаются различные проявления вегетоневроза.
Итогом этих процессов является развитие к моменту полового созревания зрелых сперматозоидов и яйцеклеток.
Во-вторых
, в составе половых желез находятся особые комплексы, связанные с эндокринной функцией. В них происходит образование половых гормонов , связанных не только с регуляцией функции полового аппарата; они оказывают влияние на все виды деятельности организма, имеющие отношение к репродуктивному процессу и соматическому развитию.
Действие половых гормонов проявляется уже на ранних стадиях эмбрионального развития, определяя дифференцировку организма в направлении того или иного пола, полового аппарата и строения ряда систем. Особенно резко влияние гормонов сказывается во время полового созревания.
Уровнем половых гормонов в крови и их утилизацией в тканях определяется и функциональная активность гипоталамических центров. Эта регуляция осуществляется по принципу обратных связей. Тем самым в организме обеспечивается оптимальный для возрастного периода и жизненных условий уровень гормонов.
У женщин под контролем центров находятся ФСГ и ЛГ гормоны гипофиза , оказывающие регулирующее влияние на половые железы. Уровнем половых гормонов регулируются секреция гонадотропин-рилизинг-гормона.
У мужчин половой железой является яичко и придаток яичка. Перед рождением яички опускаются из брюшной полости через паховый канал в мошонку, что имеет важное значение для создания температурных условий на 2-3 градуса ниже температуры ядра тела. Указанная разница в температуре необходима для сперматогенеза. Осуществлению этой разницы способствуют 2 механизма. Во-первых, это венозное сплетение, которое служит в качестве противоточного теплообменника между теплой артериальной кровью, поступающей к яичкам, и более холодной венозной оттекающей от них. Во-вторых, в зависимости от состояния мышцы, поднимающей яичко, регулируется оптимальное расстояние в положении яичка по отношению к туловищу. Если яички находятся продолжительное время при повышенной температуре или при лихорадке, то это может привести к временному бесплодию в результате временного нарушения сперматогенеза.
У женщин половой железой являются яичники. Они расположены в полости малого таза у боковых стенок. Средние размеры яичников таковы: длина 3-4см, ширина – 2-2.5см, толщина – 1-1.5см, масса – 6-8г. В яичнике различают маточный и трубный концы. Трубный конец приподнят кверху и обращен к воронке маточной трубы. Яичник подвижно соединен связками с маткой и стенкой таза.
Способность к оплодотворению у женщин, в отличие от мужчин, изменяется циклически, так как образование зрелых яйцеклеток происходит у них нерегулярно. В противоположность мужскому организму, в котором ежедневно образуются миллионы гамет, в женском созревает одна или несколько яйцеклеток, и то в определенное время.
Как и мужские гонады, яичники выполняют двойную функцию: образование половых клеток (овогенез) и синтез женских половых гормонов (стероидогенез). Основными женскими половыми гормонами являются эстрадиол
, который образуется при развитии фолликула, и прогестерон
, синтезируемый в желтом теле. В яичнике также образуется ингибин
, гормон, регулирующий секрецию ФСГ.