किस प्रकार के मानव पेपिलोमा वायरस ओन्कोलॉजी का कारण बन सकता है? Papillomavirus के गैर-खतरनाक उपभेद - एचपीवी 53 प्रकार के ऑन्कोजेनिक कारक एजेंट की गैर-अनिश्चित और मध्यम डिग्री
एचपीवी या मानव पेपिलोमा वायरस वायरल ईटियोलॉजी की एक खतरनाक बीमारी है, जिससे इंगित पेपिलोमा और मौसा की उपस्थिति होती है। कुछ उपभेद डिस्प्लेसिया और जननांग कैंसर से खतरनाक हैं। शायद यह सबसे आम यौन संक्रमित बीमारी है।
सवाल का जवाब यह है कि क्या एचपीवी 53 प्रकार का कैंसर है, ज्यादातर नकारात्मक प्रतिक्रिया है, क्योंकि इसका पुनर्जन्म का औसत ऑनकोजेनिक प्रकार का जोखिम होता है। उदाहरण के लिए, गर्भाशय ग्रीवा कैंसर वाली महिलाओं में, 16, 18, और पेपिलोमावायरस के प्रकार का अक्सर निदान किया जाता है।
ग्रह के आधे से अधिक लोग विभिन्न भिन्नताओं में इस रोगजनक से संक्रमित हैं। एचपीवी खतरे का स्तर सीधे इसके प्रकार पर निर्भर करता है।
इस वायरस में एक सुविधा भी है - इसे हमेशा के लिए छुटकारा पाने के लिए असंभव है, यह केवल सक्रिय चरण को दबाने और संरचनाओं की उपस्थिति को रोकने के लिए केवल थोड़ी देर के लिए संभव है।
जैसे ही पेपिलोमा वायरस शरीर में प्रवेश करता है, यह तुरंत कोशिकाओं के माध्यम से फैलता है और फोकल घावों के डीएनए की संरचना को बदलता है, जो बाद में एक ट्यूमर के गठन की ओर जाता है। लेकिन चूंकि 53 प्रकार में ओन्कोलॉजी का औसत डिग्री है, गठन आमतौर पर सौम्य होता है।
महिलाओं में संक्रमण के कारण
अक्सर, एचपीवी संक्रमण यौन संपर्क के दौरान होता है, लेकिन घरेलू संचरण के मामले हैं, उदाहरण के लिए, व्यक्तिगत स्वच्छता के माध्यम से।
एक व्यक्ति अवशेषों और खरोंच के माध्यम से बचपन में इस वायरस को प्राप्त कर सकता है। आगे के विकास को प्रतिरक्षा से बाधित किया जाता है, हस्तक्षेप की पूरी शिक्षा में पुनर्जन्म होता है।
लेकिन प्रतिरक्षा प्रणाली को कमजोर करने के साथ, वायरस उपकला की कोशिकाओं में गुणा करना शुरू कर देता है, जो डीएनए संरचना को बदल रहा है। उसके बाद, कोशिकाएं एक वार्ट या पेपिलोमा में सक्रिय रूप से साझा और रूप शुरू होती हैं। ऊष्मायन अवधि लगभग 3 महीने है, लेकिन कभी-कभी यह अवधि कई साल तक चल सकती है।
इस प्रकार का संक्रमण संभोग के दौरान होता है, इससे योनि, मौखिक या गुदा के दौरान कोई फर्क नहीं पड़ता, क्योंकि एचपीवी केवल तभी प्रसारित होता है जब श्लेष्म या उपकला कोशिकाओं से संपर्क होता है।
साथी से वायरस के तत्काल संक्रमण के लिए जननांग अंगों के कम से कम एक माइक्रोट्रैक्शन के लिए पर्याप्त है। के बाद से मुंह गुहा कुछ भी नहीं है, लेकिन एक श्लेष्मा आदमी के लिए एक व्यक्ति से एक वायरस के लिए संचारण की संभावना में एक और पहलू, एक चुंबन है।
यदि वायरस मौखिक रूप से हो जाता है, तो पैपिलोमावायरस संक्रमण के रूप में गुहा और गले में चकत्ते हैं। संक्रमण का "ऊर्ध्वाधर" प्रकार संभव है जब वायरस को आनुवंशिक मार्गों के माध्यम से भ्रूण के पारित होने के दौरान बच्चे से बच्चे से बच्चे से प्रेषित किया जाता है।

लक्षण
बशर्ते प्रतिरक्षा वायरस को निष्क्रिय कर दे, लक्षण अनुपस्थित होंगे, लेकिन जब वायरस कोशिकाओं में विस्तार कर रहा है, तो संकेत कई महीनों तक प्रकट नहीं होते हैं। इस समय, एक व्यक्ति एक संभावित वाहक बन जाता है और किसी बीमारी की उपस्थिति पर भी संदेह किए बिना अन्य भागीदारों को संक्रमित कर सकता है।
एक निश्चित अवधि के बाद, महिलाएं यौन होंठों के क्षेत्र में प्रचलित शिक्षा की मात्रा में दिखाई देती हैं, जो क्लिटोरिस, योनि की समाप्ति, मूत्रमार्ग के बाहरी उद्घाटन और गर्भाशय ग्रीवा के क्षेत्र में मौजूद हैं।
कंडुलोम के यूथ्रे में एक अंगूठी के रूप में स्थित हैं, और जब यूरेज चैनल में प्रवेश करते हैं, तो यह गहरा होता है, पेट के तल पर खुजली, जलती हुई, असुविधा की भावना का कारण बनता है।
चकत्ते एकल, और बादल की तरह दोनों हो सकते हैं, उनके पास हल्का गुलाबी रंग होता है। बाहरी लक्षण अनुपस्थित हो सकते हैं, इस मामले में, संरचनाओं की उपस्थिति का निदान, केवल एक स्त्री रोग विशेषज्ञ का निरीक्षण किया जा सकता है जब पेपिलोमा और वार्स अदृश्य स्थानों पर हैं, उदाहरण के लिए, योनि या गर्भाशय की दीवारों पर।
निदान
एचपीवी का निदान केवल प्रयोगशाला परीक्षणों को पारित करके किया जाता है। एक स्त्री रोग विशेषज्ञ, एक त्वचा विशेषज्ञ या मूत्र विज्ञानी का निदान निर्धारित करें। आज तक, कई अध्ययन हैं जो आपको वायरस की उपस्थिति को सटीक रूप से निर्धारित करने की अनुमति देते हैं।
पीसीआर (अप्रासंगिक) विश्लेषण श्लेष्म झिल्ली या तेल के पानी की बाड़ से स्मीयर या स्क्रैपिंग द्वारा पता चला है। इसमें वायरस की उपस्थिति और प्रकार का निर्धारण करने की सटीकता है। बाहर ले जाने के दौरान आश्चर्य की आवश्यकता होती है, क्योंकि मानक से किसी भी विचलन को झूठी-सकारात्मक या झूठे नकारात्मक परिणाम मिलते हैं।
साइटोलॉजिकल विश्लेषण गर्भाशय ग्रीवा या श्लेष्म झिल्ली के साथ एक सेल बाड़ है। विधि का विचार विशेष संशोधित कोशिकाओं के एक माइक्रोस्कोप द्वारा पाया जाना है। साइटोलॉजी में कक्षाओं में एक विभाजन है:
- 1-2 वर्ग निर्धारित करते समय, चिंताओं के कोई कारण नहीं हैं।
- ग्रेड 3 निर्धारित करते समय, अतिरिक्त अध्ययन निर्धारित किए जाते हैं, उदाहरण के लिए, हिस्टोलॉजिकल।
- एक नियम के रूप में ग्रेड 4 निर्धारित करते समय, घातक कोशिकाओं की उपस्थिति का निदान किया जाता है।

हिस्टोलॉजिकल विश्लेषण साइटोलॉजिकल के समान है, यानी, इसकी नींव में परिवर्तित कोशिकाओं की पहचान शामिल है।
डिजीन टेस्ट हाल ही में आविष्कारित नैदानिक \u200b\u200bविधि है। आपको वायरस के प्रकार, इसकी एकाग्रता को सटीक रूप से पहचानने और ऑन्कोजेनिकिटी की डिग्री निर्धारित करने की अनुमति देता है। एक नियम के रूप में, इस विश्लेषण को पूरी तरह से सटीक उत्तर की पहचान करने के लिए पीसीआर डायग्नोस्टिक्स वाली एक जोड़ी निर्धारित की जाती है।
एचपीवी एंटीबॉडी विश्लेषण जिसमें वायरस की उपस्थिति को 100% तक निर्धारित करने की संभावना नहीं है, लेकिन वायरस का निदान करने का लाभ होता है।
Colposcopy - एक विशेष उपकरण द्वारा अनुसंधान का प्रकार। कोलोस्कोप को योनि में पेश किया जाता है और कई बार माना जाता है, जो आपको गर्भाशय पर पेपिलोमा देखने की अनुमति देता है।
इलाज
प्रकार के एचपीवी 53 का उपचार संरचनाओं के स्थानीयकरण के साथ गुजरता है। मुख्य तरीके हैं:
- वायरस की गतिविधि को कम करने के उद्देश्य से एंटीवायरल दवाओं का स्वागत।
- प्रतिरक्षा प्रणाली के प्रदर्शन को बढ़ाने के लिए धन प्राप्त करना।
- चोट और आगे के गठन को रोकने के लिए, लेजर विच्छेदन के साथ मौसा और पैपिलोमा को सर्जिकल हटाने।
- कैंसर ट्यूमर का पता लगाने के दौरान, गर्भाशय ग्रीवा के प्रभावित खंड को हटा दिया जाता है।
- एक स्वस्थ जीवनशैली के साथ अनुपालन, तनाव की कमी।
- लोक चिकित्सा, neoplasms के आकार को कम करने के साधन के रूप में, उदाहरण के लिए, कैल्जी रस, लहसुन जाल और अमोनिया शराब द्वारा wiping।
- एचपीवी से टीकाकरण, विशेष रूप से युवा लड़कियों में प्रभावी है जो यौन संपर्कों में शामिल नहीं हुए हैं, महिलाओं में यौन जीवन का उपयोग पूरी तरह से गर्भाशय ग्रीवा के कैंसर के जोखिम को कम कर देता है।

मानव पेपिलोमा वायरस और गर्भावस्था
यदि एक महिला के पास एचपीवी है, तो गर्भावस्था नियोजन को उपचार से गुजरने और प्रसव के दौरान संक्रमण के जोखिम को कम करने के लिए स्थगित किया जाना चाहिए।
इसका कारण यह है कि पैपिलॉम को हटाने के लिए, दवा को डायरी संरचनाओं के लिए उपयोग किया जाता है, और इन फंडों के स्वागत के उपचार के समय गर्भावस्था के लिए एक contraindication है। योजना देरी नहीं होगी, क्योंकि आप मासिक धर्म के दूसरे चक्र पर गर्भावस्था के बारे में सोच सकते हैं।
हालांकि, अगर महिला पहले से ही गर्भवती है, तो चिकित्सा को 9 महीने तक स्थगित कर दिया गया है और विशेष अवलोकन के तहत स्त्री रोग विशेषज्ञ की उपस्थिति निर्धारित की जाती है। इस स्थिति में उपचार को नरम और रूढ़िवादी चुना गया है।
गर्भावस्था के दौरान खतरे मां के सामान्य मार्गों के माध्यम से गुजरने पर बच्चे के संक्रमण की संभावना में निहित है, जो लारनेक्स के कोंडिलोमैटोसिस के बच्चे में विकास की संभावना के हकदार है, नवजात शिशुओं के लिए खतरनाक है।
पेपिलोमा ऊपरी श्वसन पथ में गठित होते हैं, जो गरीब फेफड़ों के वेंटिलेशन का कारण बन सकते हैं। घटनाओं के इस विकास के साथ, एक नियम के रूप में, सीज़ेरियन सेक्शन की मदद से प्रसव निर्धारित किया जाता है।
एक गर्भवती महिला के लिए एक और धमकी भरा कारक, एचपीवी से संक्रमित, प्रतिरक्षा को कम कर दिया गया है। यदि उनके पास अन्य वायरल बीमारियों या उत्तेजना का खतरा बढ़ रहा है, जिसमें बच्चे में भविष्य में कुछ स्वास्थ्य समस्याएं शामिल हैं। इस तरह की समस्याओं के साथ माँ को इम्यूनोमोडुलेटर्स और एक विशेष मोड के प्रशासन का एक मजबूत पाठ्यक्रम दिखाया गया है।

इसके अलावा, शरीर में अस्तित्व में, योनि (थ्रश) के कैंडिडिआसिस का खतरा बढ़ता है, जो भ्रूण तक पहुंच सकता है और संक्रमण का कारण बन सकता है। गर्भावस्था के दौरान वायरस के सही और समयचरक उपचार के साथ, एक स्वस्थ बच्चे को टूलींग का पूर्वानुमान काफी अनुकूल है।
परिणाम और एक ऑन्कोजेनिक वायरस का खतरा
आज, एचपीवी की सौ से अधिक प्रजातियां और उनमें से लगभग आधे गुदा छेद के क्षेत्र में और जननांगों के क्षेत्र में शाही उद्घाटन के गठन का कारण बनते हैं।
अपने आप में ऐसे नियोप्लाज्म का उदय खतरनाक नहीं है, लेकिन उपचार का कारण बनता है। इसके अलावा, इस वायरस इतिहास की उपस्थिति कम इम्यूनाइट की बात करती है, जो गंभीर परिणामों के विभिन्न बीमारियों के उद्भव के जोखिम का प्रतिनिधित्व करती है।
इस तरह की एक आम बीमारी का उदय, गर्भाशय के क्षरण की तरह, एचपीवी द्वारा भी उकसाया जा सकता है। Colposcopy लागू करते समय, क्षरण एक गुलाबी या लाल स्थान की तरह दिखता है, एक बीमार के समान, ऑन्कोलॉजी के लिए सक्षम है। एचपीवी में खतरे का सबसे महत्वपूर्ण कारक इस वायरस की ऑन्कोजेनिया है।
यह घातक में सौम्य कोशिकाओं की पुनर्जन्म का कारण बनने में सक्षम है। विशेष रूप से, धूम्रपान करने वाली महिलाओं का खतरा। सच है, प्रकार के ऑन्कोजेनिक एचपीवी 53 के बारे में डॉक्टरों का एक कमोडिटी दृश्य है, कुछ इसे औसत प्रकार के कैंसर उत्परिवर्तन के संदर्भ में संदर्भित करते हैं, और कुछ इस प्रकार की राय का पालन करते हैं जो इस प्रकार के ऑन्कोलॉजी का कारण नहीं बन सकते हैं।
निवारण
एचपीवी से खुद को पूरी तरह से सुरक्षित रखना असंभव है, लेकिन टीकाकरण के माध्यम से इस वायरस के साथ संक्रमण को रोकने की संभावना है, साथ ही स्त्री रोग विशेषज्ञ से निरीक्षण के समय पर पारित होने की संभावना है। जब पैपिलॉम की उपस्थिति के लिए संदेह, आपको तुरंत डॉक्टर से परामर्श लेना चाहिए।
जल्द ही टीकाकरण किया जाता है, महिला और उसके भविष्य के बच्चे के स्वास्थ्य को संरक्षित करने की संभावना अधिक होती है। टीका भी वृद्ध महिलाओं के लिए दिखाया जाता है, खासकर यदि उनके पास एक यौन साथी नहीं है। इस श्रेणी के लिए, टीकाकरण का लाभ जननांग जोनों के कैंसर ट्यूमर के जोखिम को कम करना है।
हालांकि एचपीवी 53 प्रकार है और oncogenic नहीं है, आप इसे हानिरहित नहीं कह सकते हैं। यह दृष्टि और सुनवाई, गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के काम में विफलताओं, गुर्दे और यकृत की बीमारियों, नपुंसकता और बांझपन के रोगों की हानि का कारण बन सकता है। सरल निवारक उपाय संक्रमण और आगे के उपचार से बचने में मदद करेंगे।
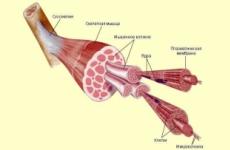
पैपिलोमैटोसिस रोगजनन वायरल कण होते हैं जिसमें उनकी संरचना में डीएनए गुणसूत्र होते हैं। इन सूक्ष्मजीवों का आकार केवल 55 एनएम है। इस तरह के संक्रमण के लक्षणात्मक अभिव्यक्तियां papillomavirus के प्रकार के आधार पर भिन्न होती हैं।
इस पैथोलॉजी के प्रतिनिधि बैक्टीरियोलॉजिकल विश्लेषण के दौरान पौष्टिक वातावरण पर नहीं चल रहे हैं। निदान की आणविक विधि के परिणामों के अनुसार रोगजनक के प्रकार को अधिक सफलतापूर्वक निर्धारित करना संभव है - पीसीआर।
शरीर में इस संक्रमण का प्रवेश त्वचा या श्लेष्म झिल्ली के क्षतिग्रस्त एपिडर्मिस के माध्यम से किया जाता है। सबसे पहले, पेपिलोमावायरस त्वचा की गहरी परतों तक पहुंचता है, जहां यह बहुत लंबे समय तक अव्यक्त (नींद) स्थिति में हो सकता है।
यदि रोगी की काफी मजबूत प्रतिरक्षा प्रणाली है - यह आसानी से संक्रमण के साथ copes, पूरी तरह से इसे नष्ट कर दिया। यह अधिकांश दूषित लोगों में हो रहा है। लेकिन उन मरीजों में जिनके पास कमजोर प्रतिरक्षा है, वायरस प्रगति शुरू होता है।
कारक एजेंट जल्दी से अगले दरवाजे पर स्थित स्वस्थ कपड़े आश्चर्यचकित करता है। नतीजतन, एचपीवी डीएनए सामान्य कोशिकाओं के गुणसूत्र में एम्बेडेड है, जिससे उन्हें अनियंत्रित, रोगजनक विकास होता है। बाहरी रूप से, इस बीमारी के लक्षण श्लेष्म झिल्ली और त्वचा-नुकीले मौसा, मौसा या पैपिलोम के विभिन्न वेतन वृद्धि के रूप में प्रकट होते हैं।
यह ज्ञात है कि विभिन्न प्रकार के मानव पेपिलोमा वायरस का अपना विशिष्टीकरण है। कुछ प्रकार के संक्रमण त्वचा के सतह एपिडर्मिस के घाव का कारण बन सकते हैं, अन्य केवल श्लेष्म झिल्ली की मोटाई में गुणा करते हैं। अलग मानव पेपिलोमा वायरस उपभेद असाधारण रूप से विशिष्ट शरीर के क्षेत्रों को प्रभावित करते हैं।
अक्सर, डॉक्टरों ने अपने मरीजों को मानव पेपिलोमा वायरस के निदान के साथ रखा। इस बीमारी में, रोगी मौसा और पैपिलॉम की उपस्थिति से पीड़ित हो सकते हैं। लेकिन सबसे बुरी बात यह है कि वायरस के इस समूह को गर्भाशय ग्रीवा के कैंसर के रूप में ऐसी बीमारी का कारण बनता है।
रंग वंचित: कारण, उपचार और लक्षण
"मल्टीकोरर लिशा" नामक बीमारी ने पहली बार डॉ रॉबिन को 1853 में वर्णित किया, जो कि त्वचा के फ्लेक्स को वंचित करके बहुमूल्य से प्रभावित करने पर विचार करते हुए, खमीर जैसी सूक्ष्मजीवों की खोज की और उन्हें "माइक्रोस्पोरम फरफुर" नाम दिया।
188 9 में, डॉ। बायोन ने प्रसिद्ध फ्रांसीसी बेद मालास के सम्मान में इस मशरूम मल्सीज़िया फरफुर को फोन करने का प्रस्ताव दिया - बहु रंगीन वंचित रोगियों के एक विस्तृत कक्ष।
अपवाद के बिना सभी त्वचा रोगों को बाहरी संकेतों के आधार पर निर्धारित किया जा सकता है जो स्वयं को त्वचा पर प्रकट करते हैं।
बहु रंगीन लिशा - केराटोमिकोसिस से संबंधित पुरानी फंगल त्वचा रोग का एक प्रकार। लिशे को त्वचा की त्वचा और छल्ली की सींग वाली परत की हार की विशेषता है।
यह बीमारी घातक नहीं है, लेकिन एक बीमार सौंदर्य समस्या पैदा करता है, जो मानव जीवन की गुणवत्ता को कम करता है। एक ईंधन, सिफिलिटिक रोसोला और विटिलिगो को वंचित करने के रूप में ऐसी बीमारियों के साथ बहुआयामी वंचित।
महिलाओं में एचपीवी उच्च ऑनकोजेनिक जोखिमों के बारे में सब कुछ। मध्यम और पुनर्जन्म के कम जोखिम वाले वायरस से उनके मतभेद
एचपीवी सबसे आम संक्रामक बीमारियों को संदर्भित करता है। मौजूदा आंकड़ों के मुताबिक, 80% से अधिक आबादी पेपिलोमावायरस से संक्रमित है। साथ ही, संक्रमित लोगों के एक तिहाई को भी एक बीमारी का संदेह नहीं है, जो लंबे समय तक एक असम्बद्ध प्रवाह हो सकता है।
पेपिलोमावायरस की कई किस्में हैं, जिनमें से कई त्वचा पर पेपिलोमैटस संरचनाओं के विकास के साथ-साथ प्रेरक प्रकृति के साथ जटिलताओं के विकास से खंडित के लिए एक निश्चित लक्षण आधार से प्रकट होते हैं।
रोगजनकों papillomatoza का वर्गीकरण
दवा में सभी मानव पेपिलोमा वायरस व्यवस्थित हैं - वे प्रकार और समूहों द्वारा प्रतिष्ठित हैं। इस संक्रमण के प्रकारों के बाद से एक बड़ा सेट है, इसलिए उन्हें केवल 1, 2, 3 और अधिक से संख्याओं द्वारा गिना जाता है।
कैंसर में सौम्य शिक्षा के पुनर्जन्म के जोखिम के आधार पर शक्तिशाली सूक्ष्मजीवों को समूहों द्वारा भी वर्गीकृत किया जाता है। इस डीएनए वायरस की किसी भी प्रकार की उम्र या लिंग के बावजूद किसी व्यक्ति में पाया जा सकता है।
एचपीवी कैसे टाइप करता है? पेपिलोमावायरस के प्रकार और प्रकारों का अध्ययन कैसे किया? एचपीवी में लगभग 150 प्रकार शामिल हैं। उनमें से कुछ एक असली खतरे का प्रतिनिधित्व करते हैं और ट्यूमर के विकास को भड़क सकते हैं। ये ऑन्कोजेनिक पेपिलोमा वायरस हैं। इसलिए, जब शरीर में इस संक्रमण की पहचान करते हैं, तो इसके प्रकार पर ध्यान देना आवश्यक है।

टाइपिंग एचपीवी:
- 1 से 4 तक तलवों पर मकई के रूप में संरचनाओं के विकास को उकसाया। ये बहुत खतरनाक प्रकार नहीं हैं;
- एक और 6 टुकड़े नीयोप्लाज्म की उपस्थिति की एक छोटी संभावना के साथ फॉर्म को संदर्भित करते हैं;
- 16 प्रजातियों ने त्वचा पर मौसा की उपस्थिति को उकसाया;
- विशेषज्ञों ने ए 9 नामक कुछ प्रजातियों के समूह आवंटित किए। इसे एचपीवी ऑन्कोजेनिक प्रकार भी कहा जाता है। इसमें 14 प्रकार के एचपीवी वायरस शामिल हैं। ये प्रजातियां दोनों लिंगों के प्रतिनिधियों के बीच जननांग अंगों की जैविक बीमारी के विकास का कारण बन सकती हैं। वे बढ़े हुए जोखिम का एक समूह बनाते हैं;
- एक प्रकार का वायरस है, जिसका अर्थ है शरीर में एक जैविक बीमारी के विकास की शुरुआत, और इसमें एक बड़ा oncogenesis है। 13 टुकड़ों की सूची में। वे पेपिलोमल चकत्ते के रूप में प्रकट होते हैं। उन्हें - ऑनकोटाइप कहा जाता है। विशेषज्ञ संक्षिप्तीकरण - WRC का उपयोग कर सकते हैं;
- 6 - 11 से प्रकारों की पहचान करते समय पॉइंट पंखों की उपस्थिति को उत्तेजित करता है। यह बहुत अधिक कैंसरजन्य जोखिम का एक पेपिलोमावायरस है।
यह संक्रमण लगभग 40 वर्षों की उम्र में शरीर में विकास कर रहा है। एक निश्चित प्रकार के वायरस के विकास के साथ और एक जटिल बीमारी विकसित करना शुरू हो सकता है। अक्सर यह जननांगों पर मौसा होता है।
लगता है या मौसा अभी भी प्रकट हो सकता है। प्रकार की उपस्थिति में, जो नियोप्लाज्म को अपनाने के उच्च जोखिम वाले समूह से संबंधित है, विभिन्न बीमारियां हो सकती हैं। इसलिए, विशेषज्ञ उन्हें हटाने की सलाह देते हैं।
एचपीवी वायरस समूह में 150 से अधिक प्रकार शामिल हैं। इस संक्रमण के वाहक के लिए सबसे प्रासंगिक ऑन्कोजेनिक जोखिम की उपलब्धता पर प्रकारों का विभाजन है।
प्रकार 7, 10, 12, 14, 15, 17, 1 9 -24, 26, 27, 2 9, 57 अक्सर त्वचा पर मौसा की उपस्थिति का कारण होता है।
1, 2, 3, 4 प्रकार एकमात्र पर प्रकट होते हैं, जो अजीबोगरीब मकई के रूप में प्रकट होते हैं।
प्रकार 44, 6, 54, 42, 43, 55, 53, 11 में कम ऑन्कोजेनिक स्तर है।
वायरस के प्रकार भी हैं, जो कई बार वल्वा, योनि, लिंग और गुदा के कैंसर घावों की संभावना को बढ़ाते हैं। उच्च जैविक जोखिमों में 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 56, 58, 59, 66, 68, 16, 18. इस समूह को एचपीवी ए 9 कहा जाता है।
विशेष ध्यान में 70 के पेपिलोमेटोमी के साथ-साथ 30, 3 9, 40, 42, 43, 55, 57, 61, 62, 64, 67, 67, 64 जीनोटाइप के कारण होने वाले दांत की भी आवश्यकता होती है जो कि पूर्वनिर्मित राज्यों से जुड़े होते हैं।
विभिन्न प्रकार की बीमारी से पीड़ित मरीजों की औसत आयु 40 साल है।
बीमारी के प्रकार के आधार पर, बीमारी उत्पन्न होने से उत्पन्न उत्पन्न हो सकती है, पेपिलोमा, लारेंजियल बढ़ोतरी और एपिडर्मिलिया के मौसा।
इशारा किया गया condylomes प्रकार 6 और 11 के साथ जुड़े हुए हैं।
उच्च ऑनकोजेनिक जोखिमों के प्रकार गर्भाशय ग्रीवा के इंट्रापीथेलियल नियोप्लासिया का कारण बन सकते हैं। अधिकांश शाही और पैपिलोम, भले ही वे कम ऑनकोजेनिक जोखिम वायरस द्वारा गठित हों, डॉक्टरों को हटाने की सलाह दी जाती है।
Papillomavirus लगातार mutters, जिसके परिणामस्वरूप इसकी नई, अधिक उत्तरदायी किस्में दिखाई देती हैं। चूंकि विकास न केवल त्वचा के बाहरी परिधि पर दिखाई दे सकता है, बल्कि आंतरिक अंगों की दीवारों पर भी दिखाई दे सकता है, एक व्यक्ति को यह समझने की जरूरत है कि वायरल निकाय की किस प्रकार की किस्मों में एक विशिष्ट स्थिति का कारण बनने की क्षमता है।
त्वचा पर मौसा की उपस्थिति - हथियार, पैर, चेहरे, गर्दन जीनोटाइप द्वारा उकसाती हैं जो संख्या 10, 12, 7.17, 15, 14, 1 9 -24, 27, 26, 2 9, 55 पर छिपी हुई हैं। विशेषता विशेषताएं समस्याग्रस्त जीवों में से जो निर्दिष्ट संख्या के मूल्य के तहत छिपे हुए हैं:
- मानव शरीर के लिए सापेक्ष सुरक्षा;
- न्यूनतम जोखिम जिसे शिक्षा में घातक में पुनर्जन्म किया जा सकता है;
- खुद को कोई लक्षण न दिखाएं।
Genotypovy एचपीवी एक काफी आम समस्या है और समस्या की एक विशिष्ट भिन्नता की पहचान करने के लिए, रक्त का सामान्य विश्लेषण पर्याप्त नहीं है। पिछले कुछ वर्षों में, प्रयोगशालाओं ने सटीक प्रकार के रक्त वायरस की पहचान करना सीखा है, जो पहले से ही सक्रिय रूप से अभ्यास किया गया है।
ऐसे डब्लूएफपी हैं जिनके पास प्रेरक बीमारियों को उकसाने की क्षमता है, लेकिन उनमें से कई जो इस तरह के अप्रिय क्षणों को पूरी तरह खत्म कर देते हैं। एक व्यक्ति को आश्वस्त हो सकता है कि उन्हें ओन्कोलॉजी से निपटना नहीं होगा, अगर जीवों ने 54, 6, 44, 43, 42, 53, 55, 11 के आसपास वायरस जीवों का खुलासा किया है।

अक्सर, लोगों को निश्चित रूप से एचपीवी 11 प्रकार मिलते हैं, जो किसी व्यक्ति के लिए एक सकारात्मक निदान होता है, क्योंकि यह निम्नलिखित के बारे में कहता है:
- ओन्कोलॉजी का सामना करने का जोखिम लगभग शून्य है;
- समस्या को दूर करें दवा चिकित्सा और जलने के कारण हो सकता है;
- बहुत कम जोखिम जो रिलायंस हो सकता है।
यदि उपरोक्त वर्णित संख्याओं के तहत रक्त में जीवों को ठीक से पाया जाता है, तो व्यक्ति को अपने स्वास्थ्य के लिए डर नहीं होना चाहिए, लेकिन समस्या को हटाने की कोशिश स्वतंत्र रूप से नहीं होना चाहिए। इस किस्म के वार्स को लेजर या तरल नाइट्रोजन के साथ जलाया जा सकता है, जो तेज़ और आरामदायक है।
किसी व्यक्ति के पैपिलोमा वायरस या एचपीवी का वाक्यांश काफी आम है और कुछ लोग मानते हैं कि इस सूक्ष्मजीव के साथ संक्रमण शरीर पर केवल एक पेपिलोमल की उपस्थिति का कारण बन जाता है।
लेकिन सब कुछ इतना स्वागत नहीं है, एचपीवी का संक्रमण कभी-कभी गंभीर बीमारी के विकास की ओर जाता है - कैंसर। यह मानते हुए कि शरीर में संक्रमण कैसे व्यवहार करेगा, लेकिन केवल पेपिलोमावायरस के प्रकार को जानना।
मानव पेपिलोमा वायरस के प्रकार विशेष रूप से चिकित्सा पेशेवरों के लिए अच्छी तरह से जाना जाता है। अनुभवी शोधकर्ताओं ने उन्हें माना और पाया कि लगभग 150 टुकड़े हैं। इस पर निर्भर करता है कि वायरल जीव शरीर में प्रवेश किया जाता है और इसकी आजीविका के परिणाम दिखाई देंगे।
कुछ प्रकार त्वचा पर पेपिलोमेल की उपस्थिति के कारण होते हैं, अन्य श्लेष्म झिल्ली पर उनके विकास में योगदान देते हैं, कुछ और अधिक विकास के गठन में योगदान देते हैं जो घातक हो सकते हैं।
कीटों की एक विशिष्ट विविधता की पहचान करने के लिए रक्त के विशेष विश्लेषण के कारण हो सकता है। किसी व्यक्ति के लिए विशेष रूप से पता था कि उसके शरीर में क्या हो रहा है, उसे निर्दिष्ट समस्याग्रस्त स्थिति के प्रकारों से थोड़ा करीब से परिचित होना चाहिए।
एचपीवी - एचपीवी के अधिकांश मामलों में मानव पेपिलोमा वायरस के प्रकार एक व्यक्ति को असम्बद्ध के रक्त में मौजूद हैं और प्रतिरक्षा में कमी के साथ खुद को प्रकट करता है
मैन पेपिलोमा वायरस (एचपीवी, ह्यूमन पेपिलोमावायरस, एचपीवी) एक बहुत ही आम वायरस है, जिससे शरीर के ऊतकों के विकास में बदलाव होता है। पपिलोमास और वार्स त्वचा पर अपने प्रभाव में दिखाई देते हैं। कुछ प्रकार के एचपीवी बेहद खतरनाक हैं, क्योंकि कैंसर उत्तेजित हो सकता है।
इस वायरस के वाहक विभिन्न अनुमानों के अनुसार, 60% से 9 0% आबादी के अनुसार हैं। यह केवल आदमी से मनुष्य तक प्रेषित किया जाता है। एचपीवी संक्रमण का मुख्य मार्ग हैं: यौन संपर्क (मौखिक और गुदा सेक्स सहित);
मानव पेपिलोमा (एचपीवी) द्वारा पुरुषों और महिलाओं के कारण वास्तविक संवहनी न्योप्लाज्म हैं। एचपीवी का संक्रमण त्वचा को नुकसान पहुंचाता है, जिसमें एक ठीक फिलामेनल पैर पर वृद्धि दिखाई देती है या व्यापक आधार पर, नुकीली वार, मौसा।
पुरुषों में एक व्यक्ति के पैपिलोमावा वायरस की उपस्थिति के कारण, पुरुष बाहरी जननांग अंगों पर सौम्य शिक्षा दिखाई देते हैं, जो यौन स्वास्थ्य को खराब करते हैं। डायग्नोस्टिक्स समय-समय पर पेपिलोमैटोसिस के उपचार को शुरू करने के लिए एचपीवी को प्रकट करना संभव बनाता है।
(मैककॉनक्ल डीजे, 1 99 1 के अध्ययनों के अनुसार; Lorincza। टी।, 1 99 2; बॉश ई एक्स। एट अल।, 2002; कोज़लोवा वी। आई, पुख्नर। एफ।, 2003; सीरजनन एस, 2003; शाहोवा एन एम। एट अल।, 2006;)।
- एचपीवी के असामान्य प्रकार, यानी कभी भी कैंसर नहीं होता: 1, 2, 3, 4, 5, 10, 28, 49
- एचपीवी के कम-ऑन्कोजेनिक प्रकार (शायद ही कभी कैंसर का कारण): 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 72
- मध्यम ऑन्कोजेनिक जोखिम के प्रकार (कैंसर औसत का प्रतिशत): 26, 30, 35, 52, 53, 56, 58, 65
- एचपीवी के उच्च-ऑन्कोजेनिक प्रकार (कैंसर का खतरा उच्च): 16, 18, 31, 33, 39, 45, 50, 5 9, 61, 62, 64, 68, 70, 73. यह विशेष रूप से महिलाओं में महत्वपूर्ण है।
वैसे, कभी-कभी वर्गीकरण भिन्न होता है। उदाहरण के लिए, महिलाओं में एचपीवी 58 प्रकार अब एक उच्चतम नहीं है। यह मध्यम oncogenesis के साथ प्रकार से संबंधित होना शुरू किया।
मनुष्यों में पैपिलोम वायरस अक्सर पाए जाते हैं। ये पेपिलोमा वायरस के उत्कृष्ट प्रकार हो सकते हैं। यह त्वचा पर फैलता है। लगभग 9 0% निवासी इस वायरस के वाहक हैं। विशेषज्ञ विभिन्न प्रकार के एचपीवी को परिभाषित करते हैं। एक ऑन्कोजेनिक मानव पेपिलोमा वायरस खतरनाक है।
शरीर को वायरस में प्रवेश करने के बाद, एक व्यक्ति अपने स्वास्थ्य पर हानिकारक प्रभाव महसूस नहीं करता है। वह एक वाहक है, यहां तक \u200b\u200bकि इसका अनुमान लगाए बिना भी। कई मामलों में, उच्च ऑनकोजेनिक जोखिम का संक्रमण कई वर्षों में प्रकट नहीं होता है।
लेकिन शायद यह गहरे और पैपिलोम के गठन के कारण होता है। पेपिलोमा द्वारा वायरस का प्रभाव इसके प्रकार पर निर्भर करता है। मानव पेपिलोमा वायरस किस प्रकार के अस्तित्व में मौजूद हैं? उनमें से कौन सा ओन्कोजेनिक प्रकार के वायरस के रूप में देखा जाता है?
पेपिलोमावायरस के गैर-खतरनाक उपभेद - गैर-अनिश्चित और ऑन्कोजेनिक कारक एजेंट की मध्यम डिग्री
पैपिलोमैटोसिस एक वायरल बीमारी है, जो विभिन्न स्थानों में नागरिक के साथ बढ़ रही है। प्रारंभ में, पैथोलॉजिकल नियोप्लाज्म सौम्य हैं, समय के साथ कारक एजेंट के केवल अत्यधिक मादक उपभेद घातक प्रक्रियाओं को उत्तेजित कर सकते हैं।
असाधारण पेपिलोमाविरस या कम कैंसरजन्य जोखिम वाले प्रकार लगभग ऑन्कोलॉजी की उपस्थिति में योगदान नहीं करते हैं। इस मामले में, प्रक्रिया वार्ट को यांत्रिक क्षति के साथ घातक में जा सकती है।
Getypes त्वचा कवर पर मौसा भड़काने
एचपीवी में पूरी तरह से अलग-अलग प्रकार हैं, जो समूहों में कई टुकड़े एकत्र किए जाते हैं, उसी चरित्र की समस्याओं को उत्तेजित करते हैं। अगर हम कंडेलन के बारे में बात करते हैं, जो अंतरंग स्थानों पर उत्पन्न होता है, तो घातक ट्यूमर में पुनर्जन्म, वे कमरे के नीचे छुपा वायरल जीवों के कारण होते हैं 33, 31, 35, 45, 56, 52, 51, 66, 52, 51, 66, 59 , 51, अठारह।
मनुष्य के 35-प्रकार के पैपिलोमा वायरस अक्सर महिलाओं में पाए जाते हैं, जो गर्भाशय ग्रीवा के कैंसर के उद्भव की ओर जाता है। आप प्रयोगशाला स्क्रीनिंग की मदद से समस्या की पहचान कर सकते हैं, जो प्रजनन आयु की सभी महिलाओं को हर कुछ वर्षों में होना चाहिए।
यदि आपको इनमें से किसी एक की समस्या पर संदेह है, तो एक महिला या तो एक आदमी को निम्नानुसार किया जाना चाहिए:
- डॉक्टर पर पूर्ण पूर्ण परीक्षा;
- सभी आवश्यक विश्लेषण पास करें;
- हिस्टोलॉजिकल रिसर्च पास करें।
Papillomavirus वायरस का एक समूह है जिसमें लगभग 24 उपसमूह हैं। आज तक, लगभग 600 प्रजातियां खुली हैं। केवल व्यक्ति से मनुष्य तक प्रेषित। किसी व्यक्ति के पैपिलोमा वायरस (एचपीवी) का निदान और इलाज करने की समस्या के साथ, कई लोग और डॉक्टरों का सामना करना पड़ता है।
पुरुषों में मानव पेपिलोमा वायरस (एचपीवी) का इलाज कैसे करें?
एचपीवी पर विश्लेषण कैसे करें? महिलाओं में खतरनाक एचपीवी क्या है? एक महिला के शरीर में एचपीवी का विकास कई कारकों पर निर्भर हो सकता है। कुछ मामलों में, यह कुछ हफ्तों से महीनों तक दूर हो सकता है। इस मामले में, रोगी जननांगों पर मौसा दिखाई देगा।
इस संक्रमण के शरीर में उपस्थिति मानते हुए बाहरी संकेत हो सकते हैं:
- क्षेत्र में और जननांगों में एक बिंदु के रूप में एक समापन की उपस्थिति;
- यौन क्रिया के बाद या इसके बिना रक्त के रूप में अलगाव।
स्त्री रोग विशेषज्ञ गर्भाशय या रोगविज्ञान की उपस्थिति पर क्षरण की उपस्थिति निर्धारित कर सकता है। सबसे पहले यह करना मुश्किल है। इसलिए, प्रयोगशाला अध्ययन के साथ निदान निर्धारित करने के लिए एक धुंध या स्क्रैपिंग की जा सकती है।
- 30 वर्ष से कम आयु के महिलाओं के लिए, पैपिलोमल संक्रमण की पहचान करने के लिए एक सर्वेक्षण से गुजरना रोगी के अनुरोध पर या जब विशेषता विशेषताओं को प्रकट किया जाना चाहिए;
- तीस वर्ष की उम्र को प्राप्त करने के बाद, इस तरह के एक विश्लेषण को लगभग हर 4 साल आयोजित किया जाना चाहिए, यह एक निवारक उपाय होगा।
यदि यह समस्या का पता चला है, तो हर साल बार-बार सर्वेक्षण करना आवश्यक है। साइटोलॉजी जरूरी है। शायद आपको बायोप्सी, कोल्कोस्कोपी या गर्भाशय के साथ स्क्रैपिंग की आवश्यकता है। कभी-कभी एक पॉलिमरस श्रृंखला प्रतिक्रिया की आवश्यकता होती है। इसे पीसीआर के लिए रक्त परीक्षण कहा जाता है।
65 साल की उम्र में महिलाओं को संक्रमण की उपस्थिति के लिए निवारक परीक्षा से गुजरना पड़ता है। यदि अब यह प्रकट नहीं हुआ है, तो आप ऐसा अध्ययन नहीं कर सकते हैं। आम तौर पर विशेष रूप से खतरनाक प्रकारों की पहचान करने के लिए विश्लेषण करते हैं, जो कैंसर के विकास में योगदान दे सकते हैं। अन्य प्रकार के एचपीवी स्वास्थ्य को महत्वपूर्ण नुकसान पहुंचाने में सक्षम नहीं होंगे।
कई लोग मौसा और पैपिलोमा के लिए कोई ध्यान नहीं देते हैं। लेकिन आपके स्वास्थ्य का इलाज करना जरूरी नहीं है।
अक्सर एचपीवी के निदान के लिए और मादा जननांग अंगों की कई बीमारियां स्क्रैपिंग करती हैं। यह प्रक्रिया गर्भाशय के आंतरिक श्लेष्म को स्क्रैप करना है। यह महिलाओं के स्वास्थ्य के लिए खतरनाक नहीं है और इसे एक परिचालन हस्तक्षेप के रूप में समझने की आवश्यकता नहीं है।
उसी समय, डॉक्टर दो लक्ष्यों का पीछा कर सकता है:
- डायग्नोस्टिक्स का संचालन;
- इलाज के लिए।
कुछ रीडिंग के तहत स्क्रैकेट निर्धारित किए गए हैं:
- रक्तस्राव की उपस्थिति।
- मासिक धर्म चक्र का उल्लंघन।
- समय से पहले प्रसव या गर्भपात के साथ।
- एक स्त्री रोग संबंधी बीमारी का संदेह।
- ओन्कोलॉजिकल बीमारी का विकास।

यदि भड़काऊ प्रक्रिया कार्यान्वयन के समय विकसित होती है, तो अध्ययन प्रक्रिया को स्थगित करना आवश्यक है। पर्याप्त स्थानीय संज्ञाहरण के दायरे के लिए और अस्पताल में भर्ती की आवश्यकता नहीं है। केवल एक अनुभवी डॉक्टर को जटिलताओं से बचने के लिए प्रक्रिया करना चाहिए।
गलत विश्लेषण के साथ, विश्लेषण हो सकता है:
- गर्भाशय की दीवारों को नुकसान;
- सूजन विकास;
- आसंजन का गठन।
यह अक्सर होता है, लेकिन फिर भी इस तरह के अवसर को बाहर करना असंभव है।
मानव पेपिलोमा वायरस (एचपीवी) प्रत्येक सेकंड के शरीर में पाया जा सकता है। एचपीवी में वायरस का एक पूरा समूह शामिल है, जिसे 5 उपसमूहों में विभाजित किया जा सकता है। इन वायरस ने प्रजनन अंगों के मौसा, पेपिलोमा और घातक ट्यूमर की घटना को उकसाया।
70% लोग एचपीवी के वाहक हैं
यह ज्ञात है कि पिछले 50 वर्षों में, वैज्ञानिक 100 से अधिक प्रकार के एचपीवी को वर्गीकृत करने में कामयाब रहे। पृथ्वी की आबादी का लगभग 70% विभिन्न प्रकार के एचपीवी से संक्रमित है। वायरस के खतरे की डिग्री पूरी तरह से इसके प्रकार पर निर्भर करती है। कई लोग इस बात में रुचि रखते हैं कि 53 एचआरसी प्रकार महिलाओं के लिए खतरनाक है, साथ ही साथ इसके लक्षण भी हैं।

जनसंख्या के बीच मानव पेपिलोमा वायरस काफी आम है, जो एक सक्रिय यौन जीवन की ओर जाता है। हालांकि, यह रोगजनक न केवल शरीर पर विभिन्न रोगविज्ञान का कारण बनता है, बल्कि मनुष्यों में घातक नियोप्लाज्म की संभावना में वृद्धि का कारण बन सकता है। कपड़े में वायरस की पहुंच विशेष रूप से महिलाओं में गर्भाशय के लिए अतिसंवेदनशील है।
चिकित्सा उद्योग में अनुसंधान के लिए धन्यवाद, फिलहाल इस वायरस के 100 से अधिक प्रकार के होते हैं। हालांकि, उनमें से केवल 80 का अध्ययन किया जाता है। 30 प्रकार के पेपिलोमा में से एक के वाहक और उच्च जैव संबंधी जोखिम के साथ शिक्षा के उद्भव के बीच भी एक लिंक है।
Papilomavirus संक्रमण एक विकृति विज्ञान घाव है, एक मानव शरीर में विकसित होता है और अंतरंग जोनों में पोकिंग और मौसा दोनों की उपस्थिति को उत्तेजित करता है।
अलग वायरस उपभेद कारण और अधिक गंभीर परिवर्तन करने में सक्षम हैं - ट्यूमर की घटना।
चिकित्सा पदनाम (आईसीडी -10 के अनुसार): संक्रमण के रूप में बीमारियों की संख्यात्मक परिभाषा - 97.7 में और वायरल वार की घटना के आरंभकर्ता के रूप में - 07 पर।
अंग्रेजी बोलने वाले थर्मोलॉजी में, एचपीवी को एचपीवी के रूप में इंगित किया गया है।
इस लेख में, हम आपको बताएंगे कि यह क्या है - महिलाओं में एक व्यक्ति का पेपिलोमा वायरस (एचपीवी, पेपिलोमावायरस), संक्रमण तस्वीर में क्या दिखता है, घटना, लक्षण और संकेत के कारण क्या हैं, उपचार क्या है।
मानव पेपिलोमा वायरस एक खतरनाक यौन संक्रमित बीमारी है। सैकड़ों एचपीवी उपभेदों की कुल संख्याओं को जाना जाता है, जिनमें से कई ऑन्कोजेनिक हैं, यानी, कैंसर का खतरा है। जिस प्रकार का वायरस हम 53 मानते हैं वह नहीं है।
इसके कारण कैंसर ट्यूमर बहुत दुर्लभ है। लेकिन यह अभी भी इलाज किया जाना जरूरी है, क्योंकि ओन्कोलॉजी एचपीवी की किसी भी प्रजाति की एकमात्र खतरनाक जटिलता नहीं है। 53 उपभेदों की विशेषताएं क्या हैं और क्या चिकित्सा विधियां इसके दमन के लिए सबसे उपयुक्त हैं?
Papillomavirus संक्रमण काफी आम है और ग्रह के लगभग हर तीसरे व्यक्ति होता है। पुरुषों में आदमी के पैपिलोमावायरस वायरस में त्वचा और श्लेष्म झिल्ली पर नकारात्मक प्रभाव पड़ता है, जिससे उनकी हार की विशेषता है।
विशेष रूप से खतरनाक अंतरंग स्थानों पर वृद्धि होती है, क्योंकि एक ऑन्कोजेनिक प्रकार का संक्रमण अक्सर इसके लिए अग्रणी होता है। मानव शरीर में खोजना, कारक एजेंट पूरी तरह से लंबे समय तक खुद को व्यायाम नहीं कर सकता है और केवल तब ही विकसित होना शुरू कर देता है जब मनुष्य की प्रतिरक्षा कम हो जाती है। संक्रामक बीमारी के पहले संकेत पेपिलोमा या मौसा बन जाते हैं।
एचपीवी विश्लेषण को समझने के लिए कैसे?
एचपीवी पर पीसीआर विश्लेषण का एक उदाहरण
विश्लेषण की व्याख्या
माप की इकाई मानव उपकला की प्रति 100,000 कोशिकाओं (जो 10 से 5 डिग्री) की प्रति 100,000 कोशिकाओं (यानी, 10 से 5 डिग्री) की प्रति 100,000 कोशिकाओं (वायरस की मात्रा) की मात्रा है।
संक्षिप्त: एलजी
महिलाओं में मानव पेपिलोमा वायरस - यह कहां से संचारित है और क्या खतरनाक है
एचपीवी संक्रमण मुख्य रूप से यौन रूप से प्रसारित होता है, हालांकि चिकित्सा अभ्यास में सामान्य स्वच्छता का उपयोग करने के परिणामस्वरूप संपर्क-घरेलू विधि के साथ संक्रमण के मामले भी हैं। यह शौचालय, स्नान करने के साथ-साथ लोगों के नरसंहार के साथ संस्थानों में जल प्रक्रियाओं का संचालन करते समय पैपिलोमाविरस के साथ संक्रमण की संभावना को बाहर नहीं करता है - जैसे सौना, स्विमिंग पूल या स्नान।
वायरस का प्रत्यक्ष संचरण यौन संपर्क के दौरान होता है, जब दुर्भावनापूर्ण सूक्ष्मजीव श्लेष्म झिल्ली के ऊतकों से क्षतिग्रस्त हो जाते हैं। सबसे पहले, एक संक्रमित व्यक्ति के पास बिल्कुल कोई लक्षण नहीं है।
यहां तक \u200b\u200bकि एक स्त्री रोग संबंधी परीक्षा के साथ, महिलाओं को श्लेष्म झिल्ली द्वारा दृष्टि से पता चला है। प्रजनन अंगों में केवल माइक्रोस्कोपिक विश्लेषण की प्रक्रिया में, परिवर्तित कोशिकाएं दिखाई देती हैं, जो पैथोलॉजी का मुख्य स्रोत हैं।
पुरुषों और महिलाओं में विभिन्न प्रकार के एचपीवी का संक्रमण जो सक्रिय यौन जीवन का नेतृत्व करते हैं, उनके जीवन की कुछ अवधि में होता है। वायरस के साथ पुन: संक्रमण की संभावना को भी बाहर नहीं रखा गया है। उस समय संक्रमण की संभावना सबसे अधिक है जब युवा लोग यौन गतिविधि दिखाना शुरू कर रहे हैं।
यद्यपि संक्रमण यौन संपर्क के माध्यम से प्रेषित किया जाता है, फिर भी प्रवेश एजेंट को संक्रमित करने के लिए प्रवेश वैकल्पिक है। प्रभावित त्वचा और म्यूकोसा के साथ कोई भी बातचीत इसके साथ सेक्स के रूप में भी खतरनाक है।
अधिकांश papillomaviruses लोगों के लिए खतरनाक नहीं हैं। कई मामलों में, संक्रमण के कुछ महीनों के बाद, यह संक्रमण स्वयं ही ठीक हो जाता है - इसका मतलब है कि रोगी की प्रतिरक्षा उत्कृष्ट स्थिति में है।
सबसे आम बीमारी, जो विभिन्न प्रकार के एचपीवी से निकटता से संबंधित है, को गर्भाशय की ओन्कोलॉजी माना जाता है। लगभग सभी स्थितियों में, यह रोगजनक महिलाओं में डिस्प्लेसिया (पूर्ववर्ती स्थिति) के कारण होता है।
आज, यह संक्रमण न केवल एक सुंदर मंजिल के प्रतिनिधियों को परेशान करता है, क्योंकि पुरुष गुदा छेद और लिंग के श्लेष्म झिल्ली के घातक पुनर्जन्म का कारण बनते हैं। यहां तक \u200b\u200bकि पेपिलोमैटोसिस (6, 11 वें) के अपेक्षाकृत सुरक्षित उपभेद भी श्वसन पथ में एक शर्त के गठन में योगदान देते हैं।
ऐसे राज्य, हालांकि वे रोगी को जीवन को जटिल बनाते हैं, लेकिन शायद ही कभी हवा के परिणाम के साथ समाप्त होते हैं। इशारा किया बढ़ता है - condylomes, जल्दी से तेजी से बढ़ते हैं और संक्रमण का प्रत्यक्ष वाहक हैं।
नैदानिक \u200b\u200bउपायों और पैपिलोमैटोसिस उपचार
Papillomavirus का पता लगाने का सबसे सूचनात्मक तरीका एक बहुलक श्रृंखला प्रतिक्रिया (संक्षिप्त पीसीआर) है। डायग्नोस्टिक्स की यह विधि इस तथ्य से लोकप्रिय है कि यह पैथल सूक्ष्मजीव के तनाव को निर्धारित करने के लिए एचपीवी टिपिंग की अनुमति देता है।
यह जानकर कि रोगी के शरीर में किस प्रकार का पपिलोमाविरस मौजूद है, विशेषज्ञ पहले से ही कैंसर में पैथोलॉजिकल नियोप्लाज्म की पुनर्जन्म की संभावना का न्याय कर सकता है। इस तरह की बीमारी के निदान में विशेष स्क्रीनिंग परीक्षण बहुत महत्वपूर्ण हैं, जिससे रोगी के शरीर में मौजूद सभी प्रकार के एचपीवी का पता लगाने की अनुमति मिलती है।
दुर्भावनापूर्ण रोगजनक की पहचान करने के लिए, पुरुष और महिलाएं प्रभावित ऊतकों की साइटोलॉजिकल विश्लेषण और हिस्टोलॉजिकल परीक्षा भी आयोजित करती हैं। कुछ मामलों में, पैथोलॉजी के संकेत नग्न आंखों के लिए ध्यान देने योग्य हैं - यदि किसी व्यक्ति की त्वचा पर अत्यधिक पेपिलोमा और मौसा होता है।
एचपीवी का इलाज कैसे करें, क्या यह संभव है? इस बीमारी से छुटकारा पाने के साथ-साथ इसे समय-समय पर पता लगाने के लिए भी मुश्किल है, क्योंकि पेपिलोमावायरस के प्रजनन और विकास की प्रक्रिया एक छिपे हुए रूप में आती है।
यदि शरीर की प्रतिरक्षा रक्षा वायरस का विरोध करने में असमर्थ थी, तो अधिकांश स्थितियों में यह उपचार के बावजूद भी हमेशा के लिए संक्रमित रहता है। यही कारण है कि, प्रतिरक्षा की उत्कृष्ट स्थिति वाले लोगों में, इस तरह की पैथोलॉजी बहुत ही कम होती है।
अक्सर पेपिलोमाविरस से संक्रमित मरीजों की जांच के परिणामस्वरूप, डॉक्टर विभिन्न संयोग संबंधी बीमारियों का पता लगाता है। ये संक्रामक और भड़काऊ, पुरानी या venereal बीमारियां हो सकती हैं।
इसलिए, इस तरह की उत्सर्जन के इलाज के दृष्टिकोण हमेशा जटिल होता है। चिकित्सीय रणनीति न केवल एचपीवी को खत्म करने के लिए निर्देशित की जानी चाहिए, बल्कि अन्य पैथोलॉजीज के लक्षणों को खत्म करने के लिए भी निर्देशित किया जाना चाहिए। इस बीमारी के लिए शरीर की रक्षा बलों की स्थिति का बहुत महत्व है, इसलिए सबसे पहले प्रतिरक्षा प्रणाली को मजबूत करना आवश्यक है।

पेपिलोमैटोसिस के लिए चिकित्सीय उपायों में निम्नलिखित तकनीकों और दवाओं का उपयोग शामिल है:
- लेजर थेरेपी, विद्युत जमावट, क्रायोडेस्ट्रक्शन, पैपिलोमा ऊतकों के शल्य चिकित्सा उत्तेजना के साथ पैथोलॉजिकल नियोप्लाज्म को हटाने।
- मौसा के मोक्सीबस्टन के रासायनिक तरीकों का उपयोग (ट्राइक्लोरोएसेटिक एसिड 50 या 9 0%, सोलकोडर्म, सैलिसिलिक एसिड, दूषितीय)।
- एंटीवायरल ड्रग्स (एल्डर, पनावीर) का स्वागत।
- Immunostimulants (alloin-अल्फा, जेनफेरॉन, viferon, immunomax, isoproprosin) खाने।
- साइटोस्टैटिक साधनों का उपयोग (रिकीडेनिंग, सब-मिलिन समाधान, ब्लीमाइसिन, 5-फ्लोरोरसिल, अंडरोफिलोटॉक्सिन)।
- फिजियोथेरेपी तरीकों का उपयोग।
चिकित्सीय पाठ्यक्रम की समाप्ति के बाद, एचपीवी को संक्रमित न करने के क्रम में निवारक उपायों को देखा जाना चाहिए। इस अंत में, रोगी सही यौन जीवन का नेतृत्व करने की सलाह देते हैं, यह एक स्थायी और सत्यापित साथी के लिए सलाह दी जाती है।
अपरिचित लोगों के साथ यौन संपर्क न्यूनतम तक सीमित होना चाहिए, अन्यथा कंडोम का उपयोग करना आवश्यक है। यह ज्ञात होना चाहिए कि यहां तक \u200b\u200bकि एक बाधा गर्भ निरोधक भी इस वायरस से आपकी रक्षा नहीं करेगा।
इस पाठ को पढ़ने के परिणामस्वरूप, आप पेपिलोमावायरस प्रजातियों और इसके खतरे की विविधता के बारे में जागरूक हो गए। यही कारण है कि विशेषज्ञों ने सलाह दी है कि वे लंबे समय तक चिकित्सा संस्थान की यात्रा स्थगित न हों।
डॉक्टर के डॉक्टर के लिए समय पर अपील एचपीवी कारक एजेंट का पता लगाने में मदद करेगी और जितनी जल्दी हो सके इसे छुटकारा पाएं। बीमारी का इम्यूनोप्रोफिलैक्सिस बहुत ज्यादा नहीं होगा। शरीर की प्राकृतिक सुरक्षा में वृद्धि इस वायरस के साथ फिर से संक्रमण की संभावना को काफी कम कर देगी।
एचपीवी के प्रकारों की पहचान करने के लिए पीसीआर विधि का उपयोग करके टाइप करने में मदद करता है। संक्रमण के इलाज की कठिनाई यह है कि इसके लगभग 9 0% मामले स्वचालित छूट के साथ समाप्त होते हैं, जब नैदानिक \u200b\u200bअभिव्यक्तियां लगभग पूरी तरह से अनुपस्थित होती हैं, और 10% मामलों - घातक (रोशनी)।
कैंसर वाले दो तिहाई रोगी इन प्रकारों में से एक का पता लगाते हैं - 16 या 18. दुनिया भर के रोग के फैलाव के बावजूद, वैज्ञानिकों ने अभी तक उपचार के समान अंतर्राष्ट्रीय मानकों को विकसित नहीं किया है।
अक्सर डॉक्टर बाहरी अभिव्यक्तियों को हटाने की पेशकश करते हैं जो एंटीवायरल दवाओं के साथ चिकित्सा के पूरक होते हैं। इन सभी उपचार उपायों को कुल मिलाकर शरीर में वायरस की मात्रा को कम करना और बीमारी के नए अभिव्यक्तियों के गठन को रोकना संभव है।
संक्रमण के मीडिया 16 और 18 प्रकार के उच्च ऑनकोजेनिक जोखिम (डब्लूआरसी) को नियमित रूप से एक सर्वेक्षण और शरीर में अटूट कोशिकाओं के लिए विश्लेषण का परीक्षण करना चाहिए, साथ ही उपचार के पाठ्यक्रम से गुजरना चाहिए। आखिरकार, जैसा कि पहले उल्लेख किया गया है, महिलाओं में 16 और 18 प्रकार गर्भाशय ग्रीवा के कैंसर का कारण बन सकते हैं।
शिकायतों की उपलब्धता के बावजूद सभी महिलाओं को हर छह महीने में हर छह महीने में गर्भाशय की विस्तारित कोलोस्कॉपी आयोजित करने की आवश्यकता होती है। यदि आवश्यक हो, अतिरिक्त रूप से बायोप्सी बनाएं - डॉक्टर हिस्टोलॉजिकल परीक्षा के लिए गर्भाशय ग्रीवा कपड़े का एक छोटा सा टुकड़ा लेते हैं।
उपचार 16, 18, 9, 31, 56, 58 और दोनों पुरुषों और महिलाओं के अन्य प्रकारों को एक उच्च योग्य डॉक्टर के मार्गदर्शन में पारित करना चाहिए। हाल ही में, immunotherapery सफलतापूर्वक अन्य तरीकों के संयोजन के साथ उपयोग किया गया है, क्योंकि कोई विशिष्ट प्रभाव नहीं है, लेकिन केवल प्रतिरक्षा प्रणाली के घटकों को सक्रिय करता है।
समय पर परीक्षा और उचित उपचार के साथ, ओन्कोलॉजिकल बीमारियों के विकास में डब्लूआरसी के पुनर्जन्म का जोखिम कम किया जा सकता है।
आज, मेडिकल सेंटर डॉक्टरों के शस्त्रागार में, उनके पास वायरस संक्रमण की वायरस की रोकथाम की रोकथाम पर एक क्लिनिक मौजूद है - टीके जो चार प्रकार के संक्रमण के साथ संक्रमण को रोकती हैं - 6,11,16,18। वे वयस्कों और बच्चों दोनों के लिए उपयुक्त हैं।
इसके अलावा हमारे केंद्र पीसीआर द्वारा सभी ऑन्कोजेनिक प्रकार टाइप करने के साथ एक सर्वेक्षण है। श्लेष्म झिल्ली में परिवर्तनों के शुरुआती निदान के लिए, विस्तारित कोलोस्कॉपी और माइक्रोस्कोपी का उपयोग किया जाता है।
आज हम आत्मविश्वास से कह सकते हैं: आधुनिक एंटीवायरल और इम्यूनोमोडोलरी दवाओं के उपयोग के साथ संयुक्त चिकित्सा की पृष्ठभूमि के खिलाफ एक अच्छा चिकित्सीय प्रभाव प्राप्त करना संभव है।
इस समय
जो शरीर से वायरस को पूरी तरह से खत्म करने में सक्षम होगा।
इस बीमारी में उपयोग की जाने वाली उपचार योजनाएं त्वचा या श्लेष्म झिल्ली पर पेपिलोमल को खत्म करने के लिए एंटीवायरल दवाओं और प्रक्रियाओं के उपयोग में कम हो जाती हैं।
यह वायरस एक अव्यक्त या नींद में चलाया जा सकता है, जब यह शरीर को नुकसान नहीं पहुंचा सकता है।
उच्च ऑनकोजोजेनिक एचपीवी पहचान की स्थिति में उपचार करना विशेष रूप से महत्वपूर्ण है।
महिलाओं के लिए सबसे खतरनाक निम्नलिखित वायरस जीनोटाइप हैं - 16, 18, 31, 33, 35, 3 9, 45, 51, 52. यह अक्सर डिस्प्लेसिया और गर्भाशय ग्रीवा के कैंसर के कारण होता है।
उच्च ऑनकोजोजेनिक प्रकार एचपीवी के इलाज के बाद, एक महिला को नियमित रूप से स्त्री रोग विशेषज्ञ से मिलना चाहिए और घातक संरचनाओं के जोखिम को खत्म करने के लिए अनुशंसित सर्वेक्षणों का संचालन करना चाहिए।
Papillomavirus वाहक हर छठा व्यक्ति है - यह कौन डेटा में संकेत दिया जाता है। मानव पेपिलोमा वायरस सेक्स सहित संपर्क पथ द्वारा प्रसारित किया जाता है। कभी-कभी चिकित्सा अभ्यास में, एचपीवी के उपभोक्ता संक्रमण के मामले पंजीकृत थे। संक्रमण जेनेरा ऊर्ध्वाधर पथ (मां से बच्चे तक) के दौरान हो सकता है।
पहली नज़र में, पैपिलोमावायरस कैरिज खतरनाक नहीं लग सकता है। व्यक्ति केवल शरीर और श्लेष्म झिल्ली - मौसा पर उपस्थिति के लिए शिकायत करता है।
ये सौम्य neoplasms शरीर के किसी भी हिस्से पर बनाने में सक्षम हैं:
- चेहरा;
- स्तन के नीचे;
- बगल में;
- जननांग पर;
- आंतरिक अंगों, मौखिक और नाक गुहा के श्लेष्म झिल्ली पर।
एचपीवी के साथ चिकित्सा की अनुपस्थिति पुरुषों और महिलाओं के जननांगों पर घातक ट्यूमर के विकास से भरा हुआ है। वायरस की गतिविधियां लारनेक्स कैंसर और मौखिक गुहा के विकास में योगदान देती हैं।
गर्भावस्था के दौरान, पैपिलोमाविरस प्रभावित नहीं होता है। लेकिन इस अवधि के दौरान, भविष्य की मां कोंडिल (जननांग मौसा) या उनके अप्रत्याशित गायब होने की संख्या में वृद्धि देख सकती हैं। यौन पथों में एक बड़े गार्ड के क्लस्टर और गर्भाशय की गर्दन पर मजबूत रक्तस्राव और प्रसव की कठिनाइयों को धमकाता है।
गर्भावस्था के दौरान संक्रमण की सबसे खतरनाक जटिलताओं में जननांग पथों के माध्यम से पारित होने के दौरान भ्रूण संक्रमण का खतरा शामिल है। प्रसव के बाद, बच्चे की संक्रमित मां श्वसन पथ के पॉलीपोस विकसित करती है। हालांकि, ऐसे मामले थे जब बच्चों में संक्रमण जन्म के कुछ महीने बाद गायब हो गया।
सामान्य आरेख
प्रतिरक्षा प्रणाली के सामान्य संचालन में, शरीर विशेष चिकित्सा के दौरान वायरस अभिव्यक्ति को स्वतंत्र रूप से दबाने में सक्षम होगा।
समग्र उपचार योजना में शामिल हैं:
- एचपीवी के बाहरी अभिव्यक्तियों को हटा रहा है।
- एंटीवायरल दवाओं का कोर्स।
- प्रतिरक्षा को सुदृढ़ करना।
आवश्यक विश्लेषण पास करने और वायरस जीनोटाइप का पता लगाने के बाद ही उपचार का संचालन करें। आत्म-उपचार हमेशा उच्च परिणाम नहीं देता है और जटिलताओं का कारण बन सकता है।
अक्सर, एचपीवी आनुवांशिक प्रणाली के अन्य सूजन और संक्रामक बीमारियों से जटिल है।
इस मामले में, सबसे पहले, संयोगी बीमारियों का इलाज किया जाता है - और उसके बाद उन्हें संघलोम और एंटीवायरल दवाओं द्वारा हटा दिया जाता है।
हटाएं पेपिलोमा बहुत महत्वपूर्ण हैं, क्योंकि वे वायरस के क्लस्टर के स्थानों में प्रकट होते हैं। यह वायरल लोड को कम करेगा और भविष्य में यौन साथी संक्रमण के जोखिम को कम करेगा।
पेपिलोमा को हटाने की कौन सी विधि सबसे प्रभावी होगी, नियोप्लाज्म, उनके जीनोटाइप, मात्रा और आकार के स्थान पर निर्भर करती है।
कंडिल को हटाने का सबसे सस्ता तरीका एक शल्य चिकित्सा विधि है जो वर्तमान में काफी कम ही लागू होती है।
यह गंभीर घावों और निशान का कारण बन सकता है, इसलिए यह केवल घातक नियोप्लाज्म के मामले में प्रासंगिक है। रेडियो तरंगों का उपयोग कर सबसे दर्द रहित हटाने की विधि।
निवारण
चेतावनी सबसे अच्छा उपचार है। इस वाक्यांश को याद रखें, खासकर यदि यौन क्षेत्र की बात आती है।
प्रकृति इलाज और रोकथाम के एक उल्लेखनीय तंत्र के साथ आई, जो उसे फिर से बीमार नहीं होने में मदद करती है। यह एक प्रतिरक्षा प्रणाली है।
यदि कोई व्यक्ति पहले से ही एक बार पहले से ही मस्तिष्क या पैपिलोमा कर चुका है, तो बाद में उसे इस प्रकार के वायरस की प्रतिरक्षा द्वारा गठित किया जाता है। इसलिए, वयस्क बहुत ही शायद ही कभी जूनियर वार, हनीकॉम्ब और अशिष्ट मस्तिष्क हैं।
यह इस सिद्धांत में था कि एक मानव टीकाकरण विधि विभिन्न संक्रामक बीमारियों से, और पैपिलोमाविरस से बनाई गई थी।
यही कारण है कि अपनी उच्च स्तरीय प्रतिरक्षा को बनाए रखना बहुत महत्वपूर्ण है। प्रतिरक्षा प्रणाली को मजबूत करने के बारे में एक विस्तृत लेख पढ़ना है।
मनुष्यों में पैपिलोम वायरस अक्सर पाए जाते हैं। ये पेपिलोमा वायरस के उत्कृष्ट प्रकार हो सकते हैं। यह त्वचा पर फैलता है। लगभग 9 0% निवासी इस वायरस के वाहक हैं। विशेषज्ञ विभिन्न प्रकार के एचपीवी को परिभाषित करते हैं। एक ऑन्कोजेनिक मानव पेपिलोमा वायरस खतरनाक है।
शरीर को वायरस में प्रवेश करने के बाद, एक व्यक्ति अपने स्वास्थ्य पर हानिकारक प्रभाव महसूस नहीं करता है। वह एक वाहक है, यहां तक \u200b\u200bकि इसका अनुमान लगाए बिना भी। कई मामलों में, उच्च ऑनकोजेनिक जोखिम का संक्रमण कई वर्षों में प्रकट नहीं होता है। लेकिन शायद यह गहरे और पैपिलोम के गठन के कारण होता है। पेपिलोमा द्वारा वायरस का प्रभाव इसके प्रकार पर निर्भर करता है। मानव पेपिलोमा वायरस किस प्रकार के अस्तित्व में मौजूद हैं? उनमें से कौन सा ओन्कोजेनिक प्रकार के वायरस के रूप में देखा जाता है? किस प्रकार के एचपीवी उच्च ऑनकोजेनिक जोखिम में ध्यान बढ़ने की आवश्यकता है? वे मानव शरीर के काम को कैसे प्रभावित करेंगे? पीसीआर प्रकार पर विश्लेषण क्यों करें?
एचपीवी कैसे टाइप करता है? पेपिलोमावायरस के प्रकार और प्रकारों का अध्ययन कैसे किया? एचपीवी में लगभग 150 प्रकार शामिल हैं। उनमें से कुछ एक असली खतरे का प्रतिनिधित्व करते हैं और ट्यूमर के विकास को भड़क सकते हैं। ये ऑन्कोजेनिक पेपिलोमा वायरस हैं। इसलिए, जब शरीर में इस संक्रमण की पहचान करते हैं, तो इसके प्रकार पर ध्यान देना आवश्यक है।
टाइपिंग एचपीवी:
- 1 से 4 तक तलवों पर मकई के रूप में संरचनाओं के विकास को उकसाया। ये बहुत खतरनाक प्रकार नहीं हैं;
- एक और 6 टुकड़े नीयोप्लाज्म की उपस्थिति की एक छोटी संभावना के साथ फॉर्म को संदर्भित करते हैं;
- 16 प्रजातियों ने त्वचा पर मौसा की उपस्थिति को उकसाया;
- विशेषज्ञों ने ए 9 नामक कुछ प्रजातियों के समूह आवंटित किए। इसे एचपीवी ऑन्कोजेनिक प्रकार भी कहा जाता है। इसमें 14 प्रकार के एचपीवी वायरस शामिल हैं। ये प्रजातियां दोनों लिंगों के प्रतिनिधियों के बीच जननांग अंगों की जैविक बीमारी के विकास का कारण बन सकती हैं। वे बढ़े हुए जोखिम का एक समूह बनाते हैं;
- एक प्रकार का वायरस है, जिसका अर्थ है शरीर में एक जैविक बीमारी के विकास की शुरुआत, और इसमें एक बड़ा oncogenesis है। 13 टुकड़ों की सूची में। वे पेपिलोमल चकत्ते के रूप में प्रकट होते हैं। उन्हें - ऑनकोटाइप कहा जाता है। विशेषज्ञ संक्षिप्तीकरण - WRC का उपयोग कर सकते हैं;
- 6 - 11 से प्रकारों की पहचान करते समय पॉइंट पंखों की उपस्थिति को उत्तेजित करता है। यह बहुत अधिक कैंसरजन्य जोखिम का एक पेपिलोमावायरस है।
यह संक्रमण लगभग 40 वर्षों की उम्र में शरीर में विकास कर रहा है। एक निश्चित प्रकार के वायरस के विकास के साथ और एक जटिल बीमारी विकसित करना शुरू हो सकता है। अक्सर यह जननांगों पर मौसा होता है। लगता है या मौसा अभी भी प्रकट हो सकता है। प्रकार की उपस्थिति में, जो नियोप्लाज्म को अपनाने के उच्च जोखिम वाले समूह से संबंधित है, विभिन्न बीमारियां हो सकती हैं। इसलिए, विशेषज्ञ उन्हें हटाने की सलाह देते हैं।
संक्रमण का वितरण
एक उच्च ऑन्कोजेनिक जोखिम पेपिलोमा वायरस शरीर में कैसे आता है? कई प्रकार के वायरस पेपिलोमा व्यक्ति अंतरंग निकटता के दौरान यौन रूप से प्रसारित होते हैं। वायु-बूंद या स्पर्श के माध्यम से संक्रमण भी संभव है।
यदि कोई करीबी संपर्क नहीं है तो रोजमर्रा के संचार के समय वायरस खरीदना लगभग असंभव है। कभी-कभी प्रसव के दौरान नवजात शिशु को संक्रमित करने के मामले होते हैं। ऐसा तब होता है जब एक महिला संक्रमण का वाहक होती है।
महिलाओं के बीच पैपिलोमल संक्रमण बहुत आम है। लेकिन इस घटना में कि उसके पास एक अच्छा प्रतिरक्षा जीव है, संक्रमण से निपट सकता है जो इसे घुमाता है। इस मामले में, शरीर नकारात्मक प्रभाव के अधीन नहीं होगा और कोई ध्यान देने योग्य अभिव्यक्ति नहीं होगी। आम तौर पर ऐसा होता है एचपीवी शरीर से गायब हो जाता है, और विकसित होने के बिना। यह पीसीआर पर रक्त परीक्षण की पहचान कर सकता है। रोगियों में संक्रमण के विकास के लिए सांख्यिकी:
- संक्रमण के बाद जांच की गई 9 0% महिलाओं ने शरीर के काम में किसी भी बदलाव का अनुभव नहीं किया है और संरचनाओं के उद्भव का पालन नहीं किया है। इससे पता चलता है कि संक्रमण स्वतंत्र रूप से पराजित हो गया था।
- कुछ वर्षों में संक्रमण की पहचान के साथ 5% रोगियों में, गर्भाशय के विकास में पैथोलॉजी का पता लगाया जाएगा, जिसमें दूसरी या तीसरी डिग्री है।
- अनुक्रमित संक्रमण के साथ 20% महिलाएं और गर्भाशय ग्रीवा 3 डिग्री में स्थापित पैथोलॉजी को ओन्कोलॉजिकल बीमारी के रूप में निदान किया जा सकता है।
इस मामले में, हम कह सकते हैं कि एचपीवी उच्च ऑनकोजेनिक जोखिम जटिल बीमारी के विकास को उकसाता है, लेकिन यह एक आम घटना है। यह बहुत अधिक ऑनकोजेनिक जोखिम के पैपिलोमाविरस में योगदान देता है।
एचपीवी 53 और 66 प्रकार
एक उच्च ऑनकोजेनिक जोखिम के पेपिलोमा व्यक्ति द्वारा वायरस को क्या खतरा है? वायरस की परिभाषा पैपिलॉम द्वारा टाइपिंग करने में मदद करेगी। वायरस पर विचार करते समय, आपको नए गठन के जोखिम पर ध्यान देना होगा। 53 प्रकार विभिन्न प्रकार के वायरस को संदर्भित करता है, जिसमें एक समूह में एक जैव संबंधी बीमारी के विकास की कम संभावना वाले होते हैं। इस प्रकार का संक्रमण यौन पथ से प्रसारित होता है और गहरे संचालित अंगों या गुदा छेद की उपस्थिति में व्यक्त किया जाता है। पुरुषों की तुलना में पुरुषों की तुलना में अक्सर ऐसी अभिव्यक्ति होती है।
इस मामले में, आप Neoplasms को हटाने से इनकार कर सकते हैं। आप दवा चिकित्सा की कोशिश कर सकते हैं। प्रभावी तैयारी होगी जो प्रतिरक्षा की स्थिति में सुधार करने और वायरस को हराने में मदद करेगी। इस मामले में, इस तरह से मौसा से छुटकारा पाने के लिए संभव है।
यदि neoplasm का आकार काफी बड़ी जरूरत है। वे अंतरंग अंतरंगता में अप्रिय संवेदना प्रदान कर सकते हैं। इस वजह से, यह जड़ और अटक, कंडिल की उपस्थिति की जगह शुरू हो जाएगा। लेकिन इस प्रकार का वायरस आमतौर पर बड़े-बड़े गठन की उपस्थिति को उत्तेजित नहीं करता है। यह रोगी की व्यक्तिगत विशेषताओं के परिणामस्वरूप हो सकता है। लेकिन समय पर उपचार इस प्रक्रिया के विकास को रोकने में मदद करेगा।
एचपीवी के 66 प्रकार की पहचान के मामले में, हम रोगी के जीवन के लिए गंभीर खतरे के बारे में बात कर सकते हैं। इस प्रकार के नियोप्लाज्म, सौम्य की उपस्थिति के समय।
लेकिन यह एक कैंसर में पुनर्जन्म की उच्च संभावना के साथ समूह में शामिल है। यह जननांग अंगों में खुद को प्रकट करता है और महिलाओं में इसका निदान करते समय क्षरण या गर्भाशय ग्रीवा के कैंसर को विकसित करने की उच्च संभावना होती है।
इसलिए, पेपिलोमा के विशेष उपचार के बिना, इसे कैंसर कोशिकाओं के साथ मेलेनोमा में पुनर्जन्म दिया जा सकता है।
ओन्कोजेनिक वायरस का खतरा
लेकिन बीमारी के इलाज की उपेक्षा न करें। Papilomas बेहतर हटा दिया। लेकिन इससे पहले, उन्हें पीसीआर का विश्लेषण करना चाहिए। ऐसा करने के लिए, आप सबसे उन्नत तरीकों का उपयोग कर सकते हैं:
- लेजर के साथ;
- रेडियो तरंग हटाने;
- तरल नाइट्रोजन का उपयोग करना;
- जलने से;
- शल्य चिकित्सा को हटाना।
ऑन्कोलॉजी विकसित करने की संभावना के साथ एचपीवी के प्रकार द्वारा पहचाने गए रोगियों के स्वास्थ्य पर विशेष ध्यान दिया जाना चाहिए। इस मामले में, मादा जननांग अक्सर बीमारी के विकास के संपर्क में आते हैं। कैंसर के विकास का एक उत्तेजना है:
- गर्भाशय
- योनि;
- रियर पास;
- लिंग।
66 प्रजातियों की पहचान करते समय, एक सर्वेक्षण से गुजरना आवश्यक है और ऑनमोकर्स को विश्लेषण पास करना आवश्यक है। यह संक्रमण त्वचा, श्लेष्म झिल्ली और आंतरिक अंगों की सतह पर कैंसर को उकसा सकता है।
शोध करते समय, यह पता चला था कि संक्रमण की पहचान करने में केवल 1% महिलाएं जटिल बीमारियां विकसित करती हैं। महिलाओं में, यह आमतौर पर कैंसर होता है। यदि आपके पास एक और तुलना है, तो पेपिलोमल वायरस से संक्रमित होने पर ओन्कोलॉजी विकसित करने की संभावना का लगभग 60% होगा।
महिलाओं के लिए, सबसे कैंसरजन्य प्रकारों का खतरा समूह है। इनमें 66 वीं उपस्थिति शामिल है। उनकी उपस्थिति का मतलब श्लेष्म झिल्ली को नुकसान पहुंचाने और नुकीले पंखों के साथ गठन की संभावना हो सकती है। एक ही प्रक्रिया बाहरी जननांग अंगों पर होती है।
यदि त्वचा विशेषज्ञ ने बताया कि एचपीवी उच्च ऑनकोजेनिक जोखिम की उपस्थिति एक ऑन्कोलॉजिस्ट और एक विशिष्ट अध्ययन के लिए अपील करने के लिए अनिवार्य है।
महिलाओं में लक्षण और वायरस डायग्नोस्टिक्स
एचपीवी पर विश्लेषण कैसे करें? महिलाओं में खतरनाक एचपीवी क्या है? एक महिला के शरीर में एचपीवी का विकास कई कारकों पर निर्भर हो सकता है। कुछ मामलों में, यह कुछ हफ्तों से महीनों तक दूर हो सकता है। इस मामले में, रोगी जननांगों पर मौसा दिखाई देगा। अभिव्यक्ति की तिथियां पेपिलोमा और वायरस के प्रकार को प्रभावित करती हैं। पीसीआर का विश्लेषण करना सुनिश्चित करें। यह आपको पेपिलोमावायरस को काफी जोखिम की पहचान करने की अनुमति देगा।
इस संक्रमण के शरीर में उपस्थिति मानते हुए बाहरी संकेत हो सकते हैं:
- क्षेत्र में और जननांगों में एक बिंदु के रूप में एक समापन की उपस्थिति;
- यौन क्रिया के बाद या इसके बिना रक्त के रूप में अलगाव।
स्त्री रोग विशेषज्ञ गर्भाशय या रोगविज्ञान की उपस्थिति पर क्षरण की उपस्थिति निर्धारित कर सकता है। सबसे पहले यह करना मुश्किल है। इसलिए, प्रयोगशाला अध्ययन के साथ निदान निर्धारित करने के लिए एक धुंध या स्क्रैपिंग की जा सकती है।
- 30 वर्ष से कम आयु के महिलाओं के लिए, पैपिलोमल संक्रमण की पहचान करने के लिए एक सर्वेक्षण से गुजरना रोगी के अनुरोध पर या जब विशेषता विशेषताओं को प्रकट किया जाना चाहिए;
- तीस वर्ष की उम्र को प्राप्त करने के बाद, इस तरह के एक विश्लेषण को लगभग हर 4 साल आयोजित किया जाना चाहिए, यह एक निवारक उपाय होगा।
यदि यह समस्या का पता चला है, तो हर साल बार-बार सर्वेक्षण करना आवश्यक है। साइटोलॉजी जरूरी है। शायद आपको बायोप्सी, कोल्कोस्कोपी या गर्भाशय के साथ स्क्रैपिंग की आवश्यकता है। कभी-कभी एक पॉलिमरस श्रृंखला प्रतिक्रिया की आवश्यकता होती है। इसे पीसीआर के लिए रक्त परीक्षण कहा जाता है।
65 साल की उम्र में महिलाओं को संक्रमण की उपस्थिति के लिए निवारक परीक्षा से गुजरना पड़ता है। यदि अब यह प्रकट नहीं हुआ है, तो आप ऐसा अध्ययन नहीं कर सकते हैं। आम तौर पर विशेष रूप से खतरनाक प्रकारों की पहचान करने के लिए विश्लेषण करते हैं, जो कैंसर के विकास में योगदान दे सकते हैं। अन्य प्रकार के एचपीवी स्वास्थ्य को महत्वपूर्ण नुकसान पहुंचाने में सक्षम नहीं होंगे।
कई लोग मौसा और पैपिलोमा के लिए कोई ध्यान नहीं देते हैं। लेकिन आपके स्वास्थ्य का इलाज करना जरूरी नहीं है।
अक्सर एचपीवी के निदान के लिए और मादा जननांग अंगों की कई बीमारियां स्क्रैपिंग करती हैं। यह प्रक्रिया गर्भाशय के आंतरिक श्लेष्म को स्क्रैप करना है। यह महिलाओं के स्वास्थ्य के लिए खतरनाक नहीं है और इसे एक परिचालन हस्तक्षेप के रूप में समझने की आवश्यकता नहीं है।
उसी समय, डॉक्टर दो लक्ष्यों का पीछा कर सकता है:
- डायग्नोस्टिक्स का संचालन;
- इलाज के लिए।
कुछ रीडिंग के तहत स्क्रैकेट निर्धारित किए गए हैं:
- रक्तस्राव की उपस्थिति।
- मासिक धर्म चक्र का उल्लंघन।
- समय से पहले प्रसव या गर्भपात के साथ।
- एक स्त्री रोग संबंधी बीमारी का संदेह।
- ओन्कोलॉजिकल बीमारी का विकास।
यदि भड़काऊ प्रक्रिया कार्यान्वयन के समय विकसित होती है, तो अध्ययन प्रक्रिया को स्थगित करना आवश्यक है। पर्याप्त स्थानीय संज्ञाहरण के दायरे के लिए और अस्पताल में भर्ती की आवश्यकता नहीं है। केवल एक अनुभवी डॉक्टर को जटिलताओं से बचने के लिए प्रक्रिया करना चाहिए।
गलत विश्लेषण के साथ, विश्लेषण हो सकता है:
- गर्भाशय की दीवारों को नुकसान;
- सूजन विकास;
- आसंजन का गठन।
यह अक्सर होता है, लेकिन फिर भी इस तरह के अवसर को बाहर करना असंभव है।
मैन पेपिलोमा वायरस: वीडियो
मानव पेपिलोमा वायरस (एचपीवी) प्रत्येक सेकंड के शरीर में पाया जा सकता है। एचपीवी में वायरस का एक पूरा समूह शामिल है, जिसे 5 उपसमूहों में विभाजित किया जा सकता है। इन वायरस ने प्रजनन अंगों के मौसा, पेपिलोमा और घातक ट्यूमर की घटना को उकसाया।
70% लोग एचपीवी के वाहक हैं
यह ज्ञात है कि पिछले 50 वर्षों में, वैज्ञानिक 100 से अधिक प्रकार के एचपीवी को वर्गीकृत करने में कामयाब रहे। पृथ्वी की आबादी का लगभग 70% विभिन्न प्रकार के एचपीवी से संक्रमित है। वायरस के खतरे की डिग्री पूरी तरह से इसके प्रकार पर निर्भर करती है। कई लोग इस बात में रुचि रखते हैं कि 53 एचआरसी प्रकार महिलाओं के लिए खतरनाक है, साथ ही साथ इसके लक्षण भी हैं।
संक्रमण के कारण
एचपीवी 53 का संक्रमण केवल एक संक्रमित व्यक्ति के त्वचा कोशिकाओं या श्लेष्म से संपर्क करते समय संभव है। वायरस कभी रक्त, लार या रोगी मल के माध्यम से संचरित नहीं होता है। एचपीवी किसी भी प्रकार को बचपन में शरीर में प्रवेश कर सकता है, जो अक्सर होता है। बच्चे में अलग त्वचा माइक्रो-टेस्ट (स्क्रैच, abrasions) हो सकता है, जो वायरस के प्रवेश के लिए उपयुक्त चैनल हैं। बच्चे के शरीर में एचपीवी की उपस्थिति का एक संकेत मौसा है।
वयस्कों में, एचपीवी के प्रकारों को अक्सर निदान किया जाता है, जिससे ऊर्जा संबंधी मौसा के उद्भव को उत्तेजित किया जाता है, जिन्हें पॉइंट कंडेलोम कहा जाता है। वयस्कों में, एचपीवी संक्रमण यौन माध्यमों में होता है, अक्सर सामान्य तौलिए का उपयोग करते समय, स्नान करने, पूल का उपयोग करते समय कम होता है। शरीर को वायरस में प्रवेश करने के लिए मानव जननांगों पर पर्याप्त रूप से एक चोट है।
यदि आप श्लेष्म या त्वचा की सतह पर जाते हैं, तो वायरस एम्बेडेड होना शुरू होता है। यह शरीर की प्रतिरक्षा कोशिकाओं के संपर्क में है। यदि प्रतिरक्षा प्रणाली पूरी तरह कार्यात्मक है, तो वायरस को तटस्थ किया जाता है और संक्रमण नहीं होता है। कमजोर प्रतिरक्षा के मामले में, पैपिलोमाविरस श्लेष्म झिल्ली की आधार परत की कोशिकाओं में प्रवेश करता है, अपने गुणसूत्रों में पेश किया जाता है, जिसके बाद सेल विभाजन प्रक्रिया विफल हो जाती है। एचपीवी प्रकार 53 के साथ और अन्य प्रकार की कोशिकाएं बहुत ही गहन रूप से विभाजित होती हैं, यही कारण है कि त्वचा पर या श्लेष्म पर नुकीले मौसा या मौसा बनते हैं।
मानव शरीर में पेपिलोमावायरस का निदान बेहद महत्वपूर्ण है, क्योंकि कई प्रकार के संक्रमण ओन्कोलॉजिकल बीमारियों को उत्तेजित करते हैं।
53 एचपीवी प्रकार - ऑन्कोजेनिक प्रकार?
सशर्त रूप से सभी प्रकार के एचपीवी, मानवता द्वारा खुले, कैंसर के विकास की संभावना पर उनके प्रभाव की डिग्री के आधार पर विभाजित करें। एचपीवी, कैंसर के विकास से संबंधित नहीं है, 1-5, 10, 28, 49 प्रकार से संबंधित है। सबसे ऑन्कोजेनिक 16, 18, 31, 45 और 5 9 प्रकार, और इन वायरस को लगभग हमेशा उन महिलाओं में निदान किया जाता है जिनके पास गर्भाशय ग्रीवा कैंसर होता है। 53 प्रकार का एचपीवी कैंसर का कारण नहीं बनता है।
लक्षण
मानव शरीर में एचपीवी की उपस्थिति के लक्षण वायरस के प्रकार पर निर्भर करते हैं। यदि रोग के कारक एजेंट को प्रतिरक्षा प्रणाली द्वारा तटस्थ किया गया था, तो व्यक्ति के पास कोई लक्षण नहीं होगा। यदि एचपीवी कोशिकाओं में भागने में कामयाब रहा, तो कई महीनों के लिए किसी व्यक्ति के संक्रमित व्यक्ति के पास बीमारी के कोई लक्षण होंगे, लेकिन यह पहले से ही संभावित रूप से खतरनाक होगा और किसी को संक्रमित कर सकता है।
महिलाओं में ऐसे एचपीवी लक्षण हो सकते हैं:
- इंगित और पेपिलोमा की उपस्थिति। ये एक तीव्र टिप के साथ मिलीमीटर की वृद्धि होती है, जो आंतरिक जननांगों के श्लेष्म झिल्ली या बाहरी जननांग अंगों की त्वचा पर होती है। नियोप्लाज्म की संख्या अलग हो सकती है। Papillaomas एक गुच्छा बना सकते हैं। इस तथ्य के बावजूद कि नुकीले मौसा लगभग कभी भी घातक ट्यूमर में पुनर्जन्म नहीं होते हैं, डॉक्टर अपने समय पर हटाने पर जोर देते हैं, क्योंकि वे आसानी से दर्दनाक और रक्तस्राव कर रहे हैं।
- फ्लैट मौसा। ये कम-बनाने वाले नियोप्लाज्म हैं, लेकिन उनकी ऑन्कोजेनिक क्षमता उच्च है। फ्लैट वार्स अक्सर श्लेष्म झिल्ली और गर्भाशय पर पाए जाते हैं।

फ्लैट पेपिलोमा कैंसर में खतरनाक पुनर्जन्म हैं
जब एचपीवी, महिलाएं लक्षण नहीं हो सकती हैं, तो शरीर में एक वायरस की उपस्थिति स्त्री रोग विशेषज्ञ के निरीक्षण के दौरान पाई जा सकती है, जब कोंडिलोमा या वार्ट आंतरिक जननांग अंगों (गर्भाशय) के श्लेष्म झिल्ली पर स्थित होता है। Papillomavirus नैदानिक \u200b\u200bतरीकों:
- पीसीआर विश्लेषण, संचालन और प्राप्त करने के परिणामों को प्राप्त करने के लिए किसी भी त्रुटि को सहन नहीं करता है। केवल यह विश्लेषण आपको एचपीवी की उपस्थिति का निदान करने और वायरस के प्रकार को निर्धारित करने की अनुमति देता है। इसके लिए, योनि के गर्भाशय या म्यूकोसा से बायोमटेरियल लिया जाता है। अध्ययन का नतीजा झूठी सकारात्मक और झूठी-नकारात्मक दोनों हो सकता है।
- डिजीन परीक्षण आपको ऑनकोजोजेनिक एचपीवी की डिग्री निर्धारित करने की अनुमति देता है। हालांकि, इस शोध विधि को मुख्य के रूप में नहीं माना जा सकता है, क्योंकि परीक्षण पीसीआर के साथ एक परिसर में किया जाना चाहिए। वायरस के निदान के लिए केवल यह दृष्टिकोण एक विश्वसनीय परिणाम की गारंटी दे सकता है।
- साइटोलॉजी। अध्ययन का सार योनि के गर्भाशय या म्यूकोसा से ली गई सेलुलर बायोमटेरियल का अध्ययन करना है। सामग्री का अध्ययन माइक्रोस्कोप के तहत किया जाता है, उत्परिवर्तित कोशिकाओं की उपस्थिति निर्धारित होती है। यदि ऐसा उपलब्ध है, तो रोगी गर्भाशय के डिस्प्लेसिया का निदान करता है।
डिस्प्लेसिया श्लेष्म झिल्ली की कोशिकाओं की एक विशेष स्थिति है, जिसमें उनका नाभिक मनाया जाता है। शरीर के डिस्प्लेसिया की डिग्री न केवल कैंसर के विकास की संभावना को प्रभावित करती है, बल्कि एचपीवी के इलाज के तरीकों की पसंद पर भी प्रभावित करती है।
चूंकि ज्यादातर मामलों में, पेपिलोमिरूर संकेतों के बिना आगे बढ़ता है, सभी महिलाओं को नियमित रूप से स्त्री रोग विशेषज्ञ से मिलना चाहिए और डॉक्टर द्वारा निर्धारित एक शोध से गुजरना चाहिए।
30 साल की उम्र में, यह एक पीसीआर विश्लेषण पारित करने के लिए पर्याप्त है, और यदि इसका परिणाम नकारात्मक है, तो अध्ययन 3-5 वर्षों में दोहराया जाना चाहिए। यदि एक उच्च ऑनकोजोजेनिक एचपीवी पर विश्लेषण सकारात्मक है, लेकिन साइटोलॉजिकल परीक्षा के दौरान एक असामान्य कोशिकाओं की खोज नहीं की गई थी, तो एक वर्ष में निदान की आवश्यकता होती है। 30 वर्षों के बाद, एचपीवी परीक्षण हर 2-3 वर्षों में किया जाना चाहिए, और यहां तक \u200b\u200bकि नकारात्मक शोध परिणामों के साथ भी।
यदि दोनों विश्लेषण सकारात्मक परिणाम देते हैं, तो महिला विस्तृत शोध के लिए निर्धारित की जाती है: कोलोस्कॉपी और बायोप्सी।

पीसीआर विश्लेषण एचपीवी की उपस्थिति या अनुपस्थिति दिखाता है
उपचार की विशेषताएं
महिलाओं में एचपीवी का इलाज कैसे करें? उपचार विधियों की पसंद के लिए रणनीति पूरी तरह से वायरस के प्रकार और इसकी ऑन्कोजेनिकिटी की डिग्री पर निर्भर है। पैपिलोमा द्वारा जो कुछ भी रोगजनक का पता चला है, आपको यह जानना होगा कि शरीर से वायरस को पूरी तरह से हटाना संभव नहीं होगा। इसलिए, उपचार के मुख्य उद्देश्यों को एचपीवी के प्रकटीकरण की डिग्री को कम करना और प्रतिरक्षा में सुधार करना है। थेरेपी का बाद वाला घटक बेहद महत्वपूर्ण है, क्योंकि एक मजबूत प्रतिरक्षा के साथ, वायरस की गतिविधि को दबा दिया जाता है, जो ओन्कोलॉजी के विकास के जोखिम को कम करता है।
- Neoplasms को हटाने से एचपीवी साबित हुआ: मौसा और पैपिलोमा का उन्मूलन चोट और संक्रमण को बढ़ाने के जोखिम को कम कर देता है। इसके अलावा, एक लेजर या तरल नाइट्रोजन द्वारा नियोप्लाज्म हटा दिए जाते हैं। हटाने के बाद, नियोप्लाज्म हिस्टोलॉजिकल परीक्षा में भेजा जाता है।
- यदि एक पूर्ववर्ती राज्य का पता चला है, तो एक रेडियो तरंग चाकू के साथ गर्भाशय ग्रीवा के रोगविज्ञान खंड के excision का सहारा लें। साइट को हटाने से पहले, स्थानीय संज्ञाहरण पेश किया जाता है। गर्भाशय ग्रीवा के उत्पादित खंड सीधे हिस्टोलॉजी के लिए अनिवार्य है और अंग की पूर्ववर्ती स्थिति के चरण की जांच करें।
- एचपीवी वाली महिलाएं एंटीवायरल थेरेपी लागू कर सकती हैं, जिसका उद्देश्य वायरस के उत्पीड़न के साथ-साथ immunomodulators और multivitamin परिसरों के उद्देश्य से।
महिलाओं में एचपीवी के मेडिकेट थेरेपी में निम्नलिखित दवाओं का स्वागत शामिल है:
- चक्रवात;
- अल्फाफरॉन;
- neovir।
वसूली की प्रगति में तेजी लाने से सही जीवनशैली की अनुमति मिलेगी, जिसमें स्वस्थ पोषण, तनाव का प्रतिबंध शामिल है।

Neovir - एचपीवी के उपचार के लिए दवा
घर का बना दवा आपको गैर-अनदेखी एचपीवी (53 प्रकार को संदर्भित करती है) द्वारा प्रदत्त वार्ट्स की और वृद्धि को रोकने की अनुमति देगी।
Calangean रस, सफाई, लहसुन और अमोनिया शराब के इस तरह के साधनों के साथ condylomes का इलाज किया जा सकता है।
प्रतिरक्षा को मजबूत करने के लिए, जो एचपीवी के इलाज के लिए भी महत्वपूर्ण है, आप एक छोटी संख्या में जूनियर बेरीज, क्रैनबेरी और आहार में समृद्धि का एक काढ़ा जोड़ सकते हैं।
एचपीवी और गर्भावस्था
यदि शरीर में एचपीवी है, तो इसका मतलब यह नहीं है कि गर्भावस्था के सामान्य पाठ्यक्रम के लिए खतरा है। बच्चे की अवधि के दौरान, वायरस बढ़ सकता है, क्योंकि इस अवधि के दौरान महिला को प्रतिरक्षा में कमी आई है। ऐसा नहीं होता है, डॉक्टर द्वारा नियुक्त विटामिन परिसरों की मदद से प्रतिरक्षा को लगातार बनाए रखा जाना चाहिए। गर्भावस्था के दौरान, कुछ लोक उपचार का उपयोग नहीं किया जा सकता है।
महिलाओं में एचपीवी एक ऐसी बीमारी है जिसमें किसी भी आत्म-दवा की अनुमति नहीं है। एचपीवी के लिए थेरेपी केवल एक डॉक्टर द्वारा निर्धारित की जाती है।

गर्भवती होने पर, निर्धारित विटामिन लेना महत्वपूर्ण है
निवारण
एचपीवी के खिलाफ सुरक्षा करना असंभव है, लेकिन ऐसी टीकों हैं जो शरीर की उच्च स्तर की ऑन्कोजेनिकिटी (टाइप 16, 18) के साथ वायरस से कोशिकाओं में घातक परिवर्तनों से शरीर की सुरक्षा की गारंटी देती हैं।
यूरोजेनिक प्रकार के एचपीवी को यौन रूप से प्रसारित किया जाता है, इसलिए इस मामले में रोकथाम का मूल उपाय भागीदारों के साथ असुरक्षित यौन संपर्कों की सीमा, यौन संक्रमण की उपस्थिति या अनुपस्थिति के साथ आप कुछ भी नहीं जानते हैं।
एचपीवी द्वारा प्रदात नियोप्लाज्म की सक्रिय वृद्धि, महिलाएं एचआईवी, गोनोरिया, माइकोप्लाज्मोसिस और क्लैमिडिया जैसी बीमारियों की उपस्थिति से जुड़ी हो सकती हैं। अपने सक्रिय विकास के साथ, पेपिलोमा और कोंडिल की अचानक उपस्थिति के मामले में, जितनी जल्दी हो सके डॉक्टर से परामर्श करना और निर्दिष्ट शोध के माध्यम से जाना महत्वपूर्ण है।
मानव पेपिलोमा वायरस (एचपीवी) प्रत्येक सेकंड के शरीर में पाया जा सकता है। एचपीवी में वायरस का एक पूरा समूह शामिल है, जिसे 5 उपसमूहों में विभाजित किया जा सकता है। इन वायरस ने प्रजनन अंगों के मौसा, पेपिलोमा और घातक ट्यूमर की घटना को उकसाया।
70% लोग एचपीवी के वाहक हैं
यह ज्ञात है कि पिछले 50 वर्षों में, वैज्ञानिक 100 से अधिक प्रकार के एचपीवी को वर्गीकृत करने में कामयाब रहे। पृथ्वी की आबादी का लगभग 70% विभिन्न प्रकार के एचपीवी से संक्रमित है। वायरस के खतरे की डिग्री पूरी तरह से इसके प्रकार पर निर्भर करती है। कई लोग इस बात में रुचि रखते हैं कि 53 एचआरसी प्रकार महिलाओं के लिए खतरनाक है, साथ ही साथ इसके लक्षण भी हैं।
एचपीवी 53 का संक्रमण केवल एक संक्रमित व्यक्ति के त्वचा कोशिकाओं या श्लेष्म से संपर्क करते समय संभव है। वायरस कभी रक्त, लार या रोगी मल के माध्यम से संचरित नहीं होता है। एचपीवी किसी भी प्रकार को बचपन में शरीर में प्रवेश कर सकता है, जो अक्सर होता है। बच्चे में अलग त्वचा माइक्रो-टेस्ट (स्क्रैच, abrasions) हो सकता है, जो वायरस के प्रवेश के लिए उपयुक्त चैनल हैं। बच्चे के शरीर में एचपीवी की उपस्थिति का एक संकेत मौसा है।
वयस्कों में, एचपीवी के प्रकारों को अक्सर निदान किया जाता है, जिससे ऊर्जा संबंधी मौसा के उद्भव को उत्तेजित किया जाता है, जिन्हें पॉइंट कंडेलोम कहा जाता है। वयस्कों में, एचपीवी संक्रमण यौन माध्यमों में होता है, अक्सर सामान्य तौलिए का उपयोग करते समय, स्नान करने, पूल का उपयोग करते समय कम होता है। शरीर को वायरस में प्रवेश करने के लिए मानव जननांगों पर पर्याप्त रूप से एक चोट है।
यदि आप श्लेष्म या त्वचा की सतह पर जाते हैं, तो वायरस एम्बेडेड होना शुरू होता है। यह शरीर की प्रतिरक्षा कोशिकाओं के संपर्क में है। यदि प्रतिरक्षा प्रणाली पूरी तरह कार्यात्मक है, तो वायरस को तटस्थ किया जाता है और संक्रमण नहीं होता है। कमजोर प्रतिरक्षा के मामले में, पैपिलोमाविरस श्लेष्म झिल्ली की आधार परत की कोशिकाओं में प्रवेश करता है, अपने गुणसूत्रों में पेश किया जाता है, जिसके बाद सेल विभाजन प्रक्रिया विफल हो जाती है। एचपीवी प्रकार 53 के साथ और अन्य प्रकार की कोशिकाएं बहुत ही गहन रूप से विभाजित होती हैं, यही कारण है कि त्वचा पर या श्लेष्म पर नुकीले मौसा या मौसा बनते हैं।
मानव शरीर में पेपिलोमावायरस का निदान बेहद महत्वपूर्ण है, क्योंकि कई प्रकार के संक्रमण ओन्कोलॉजिकल बीमारियों को उत्तेजित करते हैं।
53 एचपीवी प्रकार - ऑन्कोजेनिक प्रकार?
सशर्त रूप से सभी प्रकार के एचपीवी, मानवता द्वारा खुले, कैंसर के विकास की संभावना पर उनके प्रभाव की डिग्री के आधार पर विभाजित करें। एचपीवी, कैंसर के विकास से संबंधित नहीं है, 1-5, 10, 28, 49 प्रकार से संबंधित है। सबसे ऑन्कोजेनिक 16, 18, 31, 45 और 5 9 प्रकार, और इन वायरस को लगभग हमेशा उन महिलाओं में निदान किया जाता है जिनके पास गर्भाशय ग्रीवा कैंसर होता है। 53 प्रकार का एचपीवी कैंसर का कारण नहीं बनता है।
मानव शरीर में एचपीवी की उपस्थिति के लक्षण वायरस के प्रकार पर निर्भर करते हैं। यदि रोग के कारक एजेंट को प्रतिरक्षा प्रणाली द्वारा तटस्थ किया गया था, तो व्यक्ति के पास कोई लक्षण नहीं होगा। यदि एचपीवी कोशिकाओं में भागने में कामयाब रहा, तो कई महीनों के लिए किसी व्यक्ति के संक्रमित व्यक्ति के पास बीमारी के कोई लक्षण होंगे, लेकिन यह पहले से ही संभावित रूप से खतरनाक होगा और किसी को संक्रमित कर सकता है।
महिलाओं में ऐसे एचपीवी लक्षण हो सकते हैं:
- इंगित और पेपिलोमा की उपस्थिति। ये एक तीव्र टिप के साथ मिलीमीटर की वृद्धि होती है, जो आंतरिक जननांगों के श्लेष्म झिल्ली या बाहरी जननांग अंगों की त्वचा पर होती है। नियोप्लाज्म की संख्या अलग हो सकती है। Papillaomas एक गुच्छा बना सकते हैं। इस तथ्य के बावजूद कि नुकीले मौसा लगभग कभी भी घातक ट्यूमर में पुनर्जन्म नहीं होते हैं, डॉक्टर अपने समय पर हटाने पर जोर देते हैं, क्योंकि वे आसानी से दर्दनाक और रक्तस्राव कर रहे हैं।
- फ्लैट मौसा। ये कम-बनाने वाले नियोप्लाज्म हैं, लेकिन उनकी ऑन्कोजेनिक क्षमता उच्च है। फ्लैट वार्स अक्सर श्लेष्म झिल्ली और गर्भाशय पर पाए जाते हैं।
फ्लैट पेपिलोमा कैंसर में खतरनाक पुनर्जन्म हैं
जब एचपीवी, महिलाएं लक्षण नहीं हो सकती हैं, तो शरीर में एक वायरस की उपस्थिति स्त्री रोग विशेषज्ञ के निरीक्षण के दौरान पाई जा सकती है, जब कोंडिलोमा या वार्ट आंतरिक जननांग अंगों (गर्भाशय) के श्लेष्म झिल्ली पर स्थित होता है। Papillomavirus नैदानिक \u200b\u200bतरीकों:
- पीसीआर विश्लेषण, संचालन और प्राप्त करने के परिणामों को प्राप्त करने के लिए किसी भी त्रुटि को सहन नहीं करता है। केवल यह विश्लेषण आपको एचपीवी की उपस्थिति का निदान करने और वायरस के प्रकार को निर्धारित करने की अनुमति देता है। इसके लिए, योनि के गर्भाशय या म्यूकोसा से बायोमटेरियल लिया जाता है। अध्ययन का नतीजा झूठी सकारात्मक और झूठी-नकारात्मक दोनों हो सकता है।
- डिजीन परीक्षण आपको ऑनकोजोजेनिक एचपीवी की डिग्री निर्धारित करने की अनुमति देता है। हालांकि, इस शोध विधि को मुख्य के रूप में नहीं माना जा सकता है, क्योंकि परीक्षण पीसीआर के साथ एक परिसर में किया जाना चाहिए। वायरस के निदान के लिए केवल यह दृष्टिकोण एक विश्वसनीय परिणाम की गारंटी दे सकता है।
- साइटोलॉजी। अध्ययन का सार योनि के गर्भाशय या म्यूकोसा से ली गई सेलुलर बायोमटेरियल का अध्ययन करना है। सामग्री का अध्ययन माइक्रोस्कोप के तहत किया जाता है, उत्परिवर्तित कोशिकाओं की उपस्थिति निर्धारित होती है। यदि ऐसा उपलब्ध है, तो रोगी गर्भाशय के डिस्प्लेसिया का निदान करता है।
डिस्प्लेसिया श्लेष्म झिल्ली की कोशिकाओं की एक विशेष स्थिति है, जिसमें उनका नाभिक मनाया जाता है। शरीर के डिस्प्लेसिया की डिग्री न केवल कैंसर के विकास की संभावना को प्रभावित करती है, बल्कि एचपीवी के इलाज के तरीकों की पसंद पर भी प्रभावित करती है।
चूंकि ज्यादातर मामलों में, पेपिलोमिरूर संकेतों के बिना आगे बढ़ता है, सभी महिलाओं को नियमित रूप से स्त्री रोग विशेषज्ञ से मिलना चाहिए और डॉक्टर द्वारा निर्धारित एक शोध से गुजरना चाहिए।
30 साल की उम्र में, यह एक पीसीआर विश्लेषण पारित करने के लिए पर्याप्त है, और यदि इसका परिणाम नकारात्मक है, तो अध्ययन 3-5 वर्षों में दोहराया जाना चाहिए। यदि एक उच्च ऑनकोजोजेनिक एचपीवी पर विश्लेषण सकारात्मक है, लेकिन साइटोलॉजिकल परीक्षा के दौरान एक असामान्य कोशिकाओं की खोज नहीं की गई थी, तो एक वर्ष में निदान की आवश्यकता होती है। 30 वर्षों के बाद, एचपीवी परीक्षण हर 2-3 वर्षों में किया जाना चाहिए, और यहां तक \u200b\u200bकि नकारात्मक शोध परिणामों के साथ भी।
यदि दोनों विश्लेषण सकारात्मक परिणाम देते हैं, तो महिला विस्तृत शोध के लिए निर्धारित की जाती है: कोलोस्कॉपी और बायोप्सी।

पीसीआर विश्लेषण एचपीवी की उपस्थिति या अनुपस्थिति दिखाता है
उपचार की विशेषताएं
महिलाओं में एचपीवी का इलाज कैसे करें? उपचार विधियों की पसंद के लिए रणनीति पूरी तरह से वायरस के प्रकार और इसकी ऑन्कोजेनिकिटी की डिग्री पर निर्भर है। पैपिलोमा द्वारा जो कुछ भी रोगजनक का पता चला है, आपको यह जानना होगा कि शरीर से वायरस को पूरी तरह से हटाना संभव नहीं होगा। इसलिए, उपचार के मुख्य उद्देश्यों को एचपीवी के प्रकटीकरण की डिग्री को कम करना और प्रतिरक्षा में सुधार करना है। थेरेपी का बाद वाला घटक बेहद महत्वपूर्ण है, क्योंकि एक मजबूत प्रतिरक्षा के साथ, वायरस की गतिविधि को दबा दिया जाता है, जो ओन्कोलॉजी के विकास के जोखिम को कम करता है।
- Neoplasms को हटाने से एचपीवी साबित हुआ: मौसा और पैपिलोमा का उन्मूलन चोट और संक्रमण को बढ़ाने के जोखिम को कम कर देता है। इसके अलावा, एक लेजर या तरल नाइट्रोजन द्वारा नियोप्लाज्म हटा दिए जाते हैं। हटाने के बाद, नियोप्लाज्म हिस्टोलॉजिकल परीक्षा में भेजा जाता है।
- यदि एक पूर्ववर्ती राज्य का पता चला है, तो एक रेडियो तरंग चाकू के साथ गर्भाशय ग्रीवा के रोगविज्ञान खंड के excision का सहारा लें। साइट को हटाने से पहले, स्थानीय संज्ञाहरण पेश किया जाता है। गर्भाशय ग्रीवा के उत्पादित खंड सीधे हिस्टोलॉजी के लिए अनिवार्य है और अंग की पूर्ववर्ती स्थिति के चरण की जांच करें।
- एचपीवी वाली महिलाएं एंटीवायरल थेरेपी लागू कर सकती हैं, जिसका उद्देश्य वायरस के उत्पीड़न के साथ-साथ immunomodulators और multivitamin परिसरों के उद्देश्य से।
महिलाओं में एचपीवी के मेडिकेट थेरेपी में निम्नलिखित दवाओं का स्वागत शामिल है:
वसूली की प्रगति में तेजी लाने से सही जीवनशैली की अनुमति मिलेगी, जिसमें स्वस्थ पोषण, तनाव का प्रतिबंध शामिल है।

Neovir - एचपीवी के उपचार के लिए दवा
घर का बना दवा आपको गैर-अनदेखी एचपीवी (53 प्रकार को संदर्भित करती है) द्वारा प्रदत्त वार्ट्स की और वृद्धि को रोकने की अनुमति देगी।
Calangean रस, सफाई, लहसुन और अमोनिया शराब के इस तरह के साधनों के साथ condylomes का इलाज किया जा सकता है।
प्रतिरक्षा को मजबूत करने के लिए, जो एचपीवी के इलाज के लिए भी महत्वपूर्ण है, आप एक छोटी संख्या में जूनियर बेरीज, क्रैनबेरी और आहार में समृद्धि का एक काढ़ा जोड़ सकते हैं।
एचपीवी और गर्भावस्था
यदि शरीर में एचपीवी है, तो इसका मतलब यह नहीं है कि गर्भावस्था के सामान्य पाठ्यक्रम के लिए खतरा है। बच्चे की अवधि के दौरान, वायरस बढ़ सकता है, क्योंकि इस अवधि के दौरान महिला को प्रतिरक्षा में कमी आई है। ऐसा नहीं होता है, डॉक्टर द्वारा नियुक्त विटामिन परिसरों की मदद से प्रतिरक्षा को लगातार बनाए रखा जाना चाहिए। गर्भावस्था के दौरान, कुछ लोक उपचार का उपयोग नहीं किया जा सकता है।
महिलाओं में एचपीवी एक ऐसी बीमारी है जिसमें किसी भी आत्म-दवा की अनुमति नहीं है। एचपीवी के लिए थेरेपी केवल एक डॉक्टर द्वारा निर्धारित की जाती है।
गर्भवती होने पर, निर्धारित विटामिन लेना महत्वपूर्ण है
निवारण
एचपीवी के खिलाफ सुरक्षा करना असंभव है, लेकिन ऐसी टीकों हैं जो शरीर की उच्च स्तर की ऑन्कोजेनिकिटी (टाइप 16, 18) के साथ वायरस से कोशिकाओं में घातक परिवर्तनों से शरीर की सुरक्षा की गारंटी देती हैं।
यूरोजेनिक प्रकार के एचपीवी को यौन रूप से प्रसारित किया जाता है, इसलिए इस मामले में रोकथाम का मूल उपाय भागीदारों के साथ असुरक्षित यौन संपर्कों की सीमा, यौन संक्रमण की उपस्थिति या अनुपस्थिति के साथ आप कुछ भी नहीं जानते हैं।
एचपीवी द्वारा प्रदात नियोप्लाज्म की सक्रिय वृद्धि, महिलाएं एचआईवी, गोनोरिया, माइकोप्लाज्मोसिस और क्लैमिडिया जैसी बीमारियों की उपस्थिति से जुड़ी हो सकती हैं। अपने सक्रिय विकास के साथ, पेपिलोमा और कोंडिल की अचानक उपस्थिति के मामले में, जितनी जल्दी हो सके डॉक्टर से परामर्श करना और निर्दिष्ट शोध के माध्यम से जाना महत्वपूर्ण है।
एचपीवी 53 महिलाओं और पुरुषों में टाइप करें: वायरस की विशेषताएं और इसके मुकाबला करने के तरीके
मानव पेपिलोमा वायरस एक खतरनाक बीमारी है, क्योंकि इसके परिणामस्वरूप एक घातक ट्यूमर का विकास हो सकता है। एचपीवी 53 प्रकार को कम खतरनाक माना जाता है, क्योंकि यह कैंसर की प्रक्रिया के विकास के कारण शायद ही कभी होता है। फिर भी इस तनाव को समय पर निदान और उपयुक्त उपचार की आवश्यकता है।
एचपीवी 53 प्रकार क्या है?

वयस्कों में, एचपीवी 53 का संक्रमण यौन पथ में होता है, अक्सर सामान्य तौलिए का उपयोग करते समय, स्नान, स्विमिंग पूल का उपयोग करते समय कम होता है
जैसे ही वायरस शरीर में प्रवेश करता है, यह तुरंत कोशिकाओं में पेश करना शुरू कर देता है। मानव पैपिलोमा वायरस का ऑन्कोजेनिक प्रकार डीएनए संरचना में परिवर्तन का कारण बनता है, जो घातक नियोप्लाज्म की उपस्थिति में योगदान देता है। एचपीवी 53 प्रकार इस तथ्य से विशेषता है कि यह डीएनए में बदलावों में शामिल नहीं है, इससे केवल सौम्य ट्यूमर के गठन का कारण बन सकता है, जो ओन्कोलॉजी में बेहद शायद ही कभी पुनर्जन्म कर सकते हैं।
वायरस के साथ संक्रमण के पथ निम्नानुसार हैं:
- यौन संभोग के माध्यम से (सबसे आम तरीका है)।
- घरेलू (अन्य लोगों की चीजों के उपयोग के माध्यम से)।
- लंबवत (मां से बच्चे के सामान्य मार्गों के माध्यम से)।
पेपिलोमा वायरस को अपनी मानव प्रतिरक्षा से बेअसर किया जा सकता है यदि इसके सुरक्षात्मक कार्य मानदंड की स्थिति में हैं। दुर्घटनाग्रस्त होने पर, वायरस अपनी प्रगति शुरू करता है। किसी भी संक्रामक या वायरल बीमारियां, बुरी आदतें और ऑटोम्यून्यून विकार इसके विकास को भड़क सकते हैं।
यह ध्यान में रखना चाहिए कि, इस तथ्य के बावजूद कि ओन्कोलॉजी के विकास की संभावना बेहद छोटी है, इस तथ्य को पूरी तरह से बाहर करना असंभव है। संदेह में, किसी व्यक्ति के पैपिलोमा वायरस की उपस्थिति को चिकित्सा संस्थान से तत्काल संपर्क करने और आवश्यक निदान के माध्यम से जाने की आवश्यकता होती है।
ज्यादातर मामलों में एचपीवी के लक्षण स्पष्ट नहीं हैं। वायरस कई वर्षों तक संक्रमण के बाद मानव शरीर में हो सकता है, जबकि खुद को प्रकट नहीं किया जाता है। इसलिए, कई लोगों को यह भी संदेह नहीं है कि वे एक वाहक हैं।
पैथोलॉजिकल प्रक्रिया के संकेत सभी लोगों को ध्यान देने योग्य नहीं हैं। पुरुषों और महिलाओं में एचपीवी इसे समान प्रकट करता है:
- नुकीले papillomes की त्वचा पर शिक्षा। वे छोटे हैं - औसतन 1 मिमी। अक्सर जननांगों के क्षेत्र में स्थानीयकृत। वे किसी व्यक्ति के लिए गंभीर खतरे की कल्पना नहीं करते हैं, क्योंकि यह शायद ही कभी दुर्लभ नीप्लाज्म में पुनर्जन्म है। कोशिकाओं की गतिविधि का पता लगाने के दौरान, विकास को हटा दिया जाना चाहिए।
- फ्लैट वार की उपस्थिति। वे हमेशा ध्यान देने योग्य नहीं होते हैं, क्योंकि वे व्यावहारिक रूप से त्वचा की छाया से भिन्न नहीं होते हैं। उन्हें जननांगों सहित शरीर के किसी भी हिस्से पर स्थानीयकृत किया जा सकता है। इस प्रकार के विकास में पपिलोमा की तुलना में ऑन्कोलॉजी में पुनर्जन्म का अधिक जोखिम होता है। लेकिन चूंकि एचपीवी 53 प्रकार ऑन्कोजेनिक नहीं है, यह सुविधा बेहद छोटी है।
- जननांग अंगों का चयन। वे यौन संभोग के दौरान असहज और दर्दनाक संवेदना के साथ हैं। महिलाओं में यौन निकटता के दौरान अक्सर असुविधा होती है।
यह तनाव शायद ही कभी नशा का कारण बनता है। इस मामले में, मतली, उल्टी, चक्कर आना और शरीर के तापमान में वृद्धि की उपस्थिति संभव है।
रोग का निदान

किसी भी जीवित जीव की अनुवांशिक जानकारी डीएनए से मेल खाती है, जिसका अपना स्वयं का, अद्वितीय सेट है, यह अनुवांशिक जानकारी के इस अद्वितीय सेट का पता लगाना है और एक डीएनए परीक्षण भेजा जाता है।
एक चिकित्सा परीक्षा के दौरान एचपीवी 53 प्रकार का मौका का निदान किया जा सकता है। यह हो रहा है अगर विकास एक प्रमुख स्थान पर स्थानीयकृत हो। चूंकि पैथोलॉजी लंबे समय से असम्बद्ध है, इसलिए लोग लंबे समय तक किसी विशेषज्ञ से संपर्क नहीं कर सकते हैं।
डायग्नोस्टिक्स एक व्यक्तिगत निरीक्षण और Anamnesis के संग्रह के साथ शुरू होता है, लेकिन इसके आधार पर आप केवल एक प्रारंभिक निदान डाल सकते हैं। सबसे सटीक निदान के लिए निम्नलिखित तरीकों से लागू होते हैं:
- डीएनए परीक्षण। यह सबसे आधुनिक और सटीक तरीकों में से एक है जो आपको वायरस के प्रकार, साथ ही इसकी अनुवांशिक प्रकृति को खोजने की अनुमति देता है। इस परीक्षण के आधार पर, विशेषज्ञ एंटीबायोटिक्स चुनने में सक्षम होंगे जो वायरस पर सबसे शक्तिशाली प्रभाव डालेंगे।
- बायोप्सी। इस विधि का उपयोग बेहद दुर्लभ किया जाता है, क्योंकि 53 प्रकार में ऑन्कोजेनिकिटी की कम डिग्री होती है। इसका उपयोग यह जानने के लिए किया जाता है कि क्या घातक कोशिकाएं मौजूद हैं या नहीं।
- पीसीआर। सटीक विधि जो आपको शरीर और इसकी टाइपोग्राफी में एचपीवी की उपस्थिति निर्धारित करने की अनुमति देती है। यह परीक्षण आपको ऑन्कोलॉजी विकसित करने का मौका होने पर संभावित जोखिमों का अनुमान लगाने की अनुमति देता है।
- सामान्य रक्त विश्लेषण। बेहद दुर्लभ उपयोग किया जाता है, क्योंकि इसमें कम सूचना है। शरीर में एक वायरस की उपस्थिति दिखा सकते हैं।
चिकित्सा के बिना जटिलताओं
एचपीवी 53 प्रकार बेहद शायद ही कभी कैंसर की प्रक्रिया के विकास का कारण बनता है, लेकिन फिर भी कोई इस अवसर को बाहर नहीं कर सकता है। उपचार की अनुपस्थिति में, दुर्लभ मामलों में, घातक नियोप्लाज्म में पुनर्जन्म करना अभी भी संभव है।
इसके अलावा, यह वायरस अन्य नकारात्मक परिणामों का कारण बन सकता है:
- जिगर और गुर्दे की बीमारी।
- पुरुषों में कम यौन आकर्षण और नपुंसकता।
- अवधारणा और बांझपन के साथ समस्याएं।
- गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के कामकाज में उल्लंघन।
- श्रवण सुनवाई और दृष्टि।
व्यक्ति के पैपिलोमा वायरस को समय-समय पर इलाज किया जाना चाहिए, क्योंकि इसकी उपस्थिति पूरे जीव की स्थिति को अत्यधिक नकारात्मक रूप से प्रभावित करने में सक्षम है। समय पर निदान और सक्षम विशेषज्ञ एक उपचार आहार का सही ढंग से चुनने में मदद करेंगे, लेकिन ज्यादातर मामलों में चिकित्सा में काफी समय लगता है।
यह वायरस ठीक से रोकने के लिए आसान है, इसलिए यह हमेशा निवारक सुरक्षा उपायों को याद रखने के लायक है। ऐसा करने के लिए, व्यक्तिगत स्वच्छता को याद रखना आवश्यक है, अंधाधुंध सेक्स संबंधों से बचें और स्वस्थ जीवनशैली का नेतृत्व करें।

चिकित्सा के पाठ्यक्रम की अवधि डॉक्टर द्वारा निर्धारित की जाती है, उपचार का औसत पाठ्यक्रम 5-7 रिसेप्शन / इंजेक्शन है, गर्भावस्था के दौरान आवेदन और स्तनपान की सिफारिश नहीं की जाती है
मानव पेपिलोमा वायरस का उपचार मुख्य रूप से शरीर की सुरक्षात्मक ताकतों को बढ़ाने के उद्देश्य से है। यह वायरस की गतिविधि में कमी में योगदान देता है, लेकिन शरीर से इसे पूरी तरह से हटाना संभव नहीं होगा। एक मजबूत प्रतिरक्षा एचपीवी के दमन की मदद करती है, इसलिए दवाओं का स्वागत इस पर है।
इस पैथोलॉजी का उपचार तीन दिशाओं में किया जा सकता है:
- मानव पेपिलोमा वायरस द्वारा उत्तेजित विकास को हटाने। पेपिलोमा और वार को हटाने से चोट लगने और संक्रमण को बढ़ाने में मदद मिलती है। इसके लिए, ज्यादातर मामलों में लेजर उपकरण या तरल नाइट्रोजन का उपयोग किया जाता है। बहिर्वाह के पूर्ण उत्तेजना के बाद, यह हिस्टोलॉजिकल निदान को भेजा जाता है।
- जब एक पूर्ववर्ती राज्य का पता चला है, तो एक रेडियो तरंग चाकू का उपयोग करके नियोप्लाज्म हटा दिया जाता है। यह प्रक्रिया स्थानीय संज्ञाहरण के तहत की जाती है। पूर्ववर्ती राज्य की डिग्री निर्धारित करने के लिए रिमोट नियोप्लाज्म को हिस्टोलॉजिकल रिसर्च में भी भेजा जाता है।
- दवा का स्वागत। शरीर के सुरक्षात्मक कार्यों को बढ़ाने के उद्देश्य से दवाएं उपयोग की जाती हैं। इसके अलावा, संतुलित विटामिन और खनिज परिसरों को लेने की सिफारिश की जाती है। कुछ मामलों में, एंटीबायोटिक्स निर्धारित किए जाते हैं।
दवा चिकित्सा में, निम्नलिखित दवाओं का अक्सर उपयोग किया जाता है:
चिकित्सा चिकित्सा केवल आवश्यक निदान के बाद एक विशेषज्ञ द्वारा निर्धारित की जा सकती है। आत्म-उपचार पैथोलॉजी के पाठ्यक्रम को बढ़ा सकता है और पूरे शरीर को नुकसान पहुंचा सकता है।
जैसे-जैसे अतिरिक्त उपायों को पारंपरिक चिकित्सा का उपयोग करने की अनुमति है। उदाहरण के लिए, जूस हेलिकॉप्टर के साथ बाढ़ को रगड़ना, लहसुन या जुआ से जड़ी बूटियों से गले से संपीड़न लागू करना। शरीर की सुरक्षात्मक ताकतों को बढ़ाने के लिए, रिचबेरी, क्रैनबेरी या जूनियर के शोरबा के अंदर लेने की सिफारिश की जाती है। यह दिन में 2-3 बार आवश्यक है। औसतन इस तरह के उपचार की अवधि 3-4 महीने है।
वसूली की प्रक्रिया में तेजी लाने में स्वस्थ जीवनशैली, संतुलित पोषण और मध्यम शारीरिक परिश्रम में मदद मिलेगी।

इस तथ्य के आधार पर कि आप वर्तमान में इन पंक्तियों को पढ़ रहे हैं - एक व्यक्ति के पैपिलोमा वायरस के कारण किसी व्यक्ति के पैपिलोमा वायरस के कारण हुई नियुक्ति में एक जीत।
और आपने पहले ही पैपिलॉम द्वारा सर्जिकल हस्तक्षेप और लेजर हटाने के बारे में सोचा था? यह समझ में आता है, क्योंकि जोखिम है कि neoplasms घातक, उच्च हो जाएगा। त्वचा, असुविधा और एक अप्रिय उपस्थिति पर स्प्रिंग्स। ये सभी समस्याएं आपके साथ परिचित हैं, परवाह नहीं है।
लेकिन अधिक सही ढंग से इलाज करना संभव है, लेकिन कारण? हम पढ़ने की सलाह देते हैं कि ऐलेना मल्सीशेवा ने हमेशा के लिए पपिलोमा से छुटकारा पाने के लिए सिफारिश की है।
सबसे आम एचपीवी जीनोटाइप
कुछ प्रकार त्वचा पर पेपिलोमेल की उपस्थिति के कारण होते हैं, अन्य श्लेष्म झिल्ली पर उनके विकास में योगदान देते हैं, कुछ और अधिक विकास के गठन में योगदान देते हैं जो घातक हो सकते हैं।
कीटों की एक विशिष्ट विविधता की पहचान करने के लिए रक्त के विशेष विश्लेषण के कारण हो सकता है। किसी व्यक्ति के लिए विशेष रूप से पता था कि उसके शरीर में क्या हो रहा है, उसे निर्दिष्ट समस्याग्रस्त स्थिति के प्रकारों से थोड़ा करीब से परिचित होना चाहिए।
Getypes त्वचा कवर पर मौसा भड़काने
Papillomavirus लगातार mutters, जिसके परिणामस्वरूप इसकी नई, अधिक उत्तरदायी किस्में दिखाई देती हैं। चूंकि विकास न केवल त्वचा के बाहरी परिधि पर दिखाई दे सकता है, बल्कि आंतरिक अंगों की दीवारों पर भी दिखाई दे सकता है, एक व्यक्ति को यह समझने की जरूरत है कि वायरल निकाय की किस प्रकार की किस्मों में एक विशिष्ट स्थिति का कारण बनने की क्षमता है।
त्वचा पर मौसा की उपस्थिति - हथियार, पैर, चेहरे, गर्दन जीनोटाइप द्वारा उकसाती हैं जो संख्या 10, 12, 7.17, 15, 14, 1 9 -24, 27, 26, 2 9, 55 पर छिपी हुई हैं। विशेषता विशेषताएं समस्याग्रस्त जीवों में से जो निर्दिष्ट संख्या के मूल्य के तहत छिपे हुए हैं:
- मानव शरीर के लिए सापेक्ष सुरक्षा;
- न्यूनतम जोखिम जिसे शिक्षा में घातक में पुनर्जन्म किया जा सकता है;
- खुद को कोई लक्षण न दिखाएं।
मकई मौसा
जो लोग तलवों पर योलेंस का सामना करते हैं वे अक्सर इसका कोई ध्यान नहीं देते हैं, लेकिन जब समस्या लंबे समय तक नहीं जाती है, तो पीड़ित को यह सोचना शुरू होता है कि सबकुछ क्रम में नहीं है। वास्तव में, पेपिलोमा, जो वायरस के प्रकार के कारण होते हैं, संख्या 2, 4, 3, 1 के साथ चिह्नित एक विचित्र रूप प्राप्त कर सकते हैं।
यदि यह प्रकार शरीर में था, तो यह एक समान प्रकृति के परिणामों का कारण बन जाएगा और वे बहुत आरामदायक नहीं होंगे। एकमात्र पर बहिर्वाह लगातार हस्तक्षेप करेगा, एक व्यक्ति दर्दनाक महसूस करेगा, असुविधा। इन प्रजातियों के वायरस जीवों की विशेषताओं को कहा जाना चाहिए:
- उत्तेजक भी गंभीर परिणाम नहीं हैं;
- विशेष रूप से तलवों पर विकास की घटना को उत्तेजित करना;
- ऑन्कोलॉजिकल बीमारियों को प्रकट करने का कोई अच्छा अवसर नहीं है।
यह निर्धारित करना संभव है कि समस्या की इन किस्में नग्न आंखों के साथ काफी आसानी से हो सकती हैं, क्योंकि केवल चार प्रकार इस प्रकृति के परिणामों के कारण होते हैं।
किस प्रकार के कम ऑनकोजेनिक स्तर होते हैं
ऐसे डब्लूएफपी हैं जिनके पास प्रेरक बीमारियों को उकसाने की क्षमता है, लेकिन उनमें से कई जो इस तरह के अप्रिय क्षणों को पूरी तरह खत्म कर देते हैं। एक व्यक्ति को आश्वस्त हो सकता है कि उन्हें ओन्कोलॉजी से निपटना नहीं होगा, अगर जीवों ने 54, 6, 44, 43, 42, 53, 55, 11 के आसपास वायरस जीवों का खुलासा किया है।
अक्सर, लोगों को निश्चित रूप से एचपीवी 11 प्रकार मिलते हैं, जो किसी व्यक्ति के लिए एक सकारात्मक निदान होता है, क्योंकि यह निम्नलिखित के बारे में कहता है:
- ओन्कोलॉजी का सामना करने का जोखिम लगभग शून्य है;
- समस्या को दूर करें दवा चिकित्सा और जलने के कारण हो सकता है;
- बहुत कम जोखिम जो रिलायंस हो सकता है।
- मौसा और पैपिलोमा को समाप्त करता है।
- प्रतिरक्षा को बढ़ाता है।
- एक आदमी के papillomavirus को नष्ट कर देता है।
- रक्त और लिम्फ को साफ करता है।
- वायरस के प्रसार से बचाता है।
अधिक जानकारी जानें
किस प्रकार के कैंसर की बीमारियां उकसती हैं
एचपीवी में पूरी तरह से अलग-अलग प्रकार हैं, जो समूहों में कई टुकड़े एकत्र किए जाते हैं, उसी चरित्र की समस्याओं को उत्तेजित करते हैं। अगर हम कंडेलन के बारे में बात करते हैं, जो अंतरंग स्थानों पर उत्पन्न होता है, तो घातक ट्यूमर में पुनर्जन्म, वे कमरे के नीचे छुपा वायरल जीवों के कारण होते हैं 33, 31, 35, 45, 56, 52, 51, 66, 52, 51, 66, 59 , 51 18. वायरस की ये सभी किस्में एक समूह में एकजुट होती हैं, जो चिकित्सा अभ्यास में ए 9 कहा जाता है।
मनुष्य के 35-प्रकार के पैपिलोमा वायरस अक्सर महिलाओं में पाए जाते हैं, जो गर्भाशय ग्रीवा के कैंसर के उद्भव की ओर जाता है। आप प्रयोगशाला स्क्रीनिंग की मदद से समस्या की पहचान कर सकते हैं, जो प्रजनन आयु की सभी महिलाओं को हर कुछ वर्षों में होना चाहिए। एचपीवी के रूप में ऐसी समस्या टाइप करना पीसीआर तकनीक का उपयोग करके किया जाता है, जिसका प्रयोग अनुभवी चिकित्सकों द्वारा लंबे समय तक किया जाता है।
यदि आपको इनमें से किसी एक की समस्या पर संदेह है, तो एक महिला या तो एक आदमी को निम्नानुसार किया जाना चाहिए:
- डॉक्टर पर पूर्ण पूर्ण परीक्षा;
- सभी आवश्यक विश्लेषण पास करें;
- हिस्टोलॉजिकल रिसर्च पास करें।
प्रतिकूल निदान या ओन्कोलॉजी के जोखिम की उपस्थिति की पुष्टि करने में, डॉक्टर अपने रोगी को तुरंत सक्रिय उपचार शुरू करने की पेशकश करेगा, जो इसके विकास के प्रारंभिक चरण में समस्या को बेअसर कर देगा।
पूर्व-बिखर राज्य - किस प्रकार कहा जाता है
यदि वायरल जीवों की पहले प्रतिनिधित्व वाली किस्मों में केवल व्यक्ति के गलत कार्यों के साथ कैंसर को उत्तेजित करने की क्षमता थी - स्वतंत्र रूप से, क्षति और अन्य को हटाने का प्रयास, यानी, जो पूर्ववर्ती राज्य से लड़ते हैं। इस तरह के एचपीवी के साथ, मानव भागीदारी या कुछ त्रुटियों का कोई वजन नहीं होता है।
वायरस के प्रकार इतनी गंभीर स्थिति पैदा करते हैं, इसी तरह की समस्याग्रस्त जीवों की कुल संख्या में संख्या 39, 30, 70, 43, 42, 40, 55, 57, 64, 61, 62, 67, 69 पर स्थित हैं।
जो लोग इसी तरह की समस्या से टकरा रहे हैं उन्हें आवश्यक रूप से सभी आवश्यक विश्लेषण करना चाहिए, मरीजों को अतिरिक्त परीक्षा असाइन करना, मनुष्य सक्षम उपचार शुरू करने के बाद। ऐसी वायरल बीमारी की किस्मों में से, निर्दिष्ट काफी आम हैं। इसे ध्यान में रखते हुए, जब त्वचा पर कोई भी वृद्धि दिखाई देती है, तो किसी व्यक्ति को तुरंत डॉक्टर से परामर्श करने की आवश्यकता होती है।
शरीर में उनकी उपस्थिति की आवृत्ति में एचपीवी प्रजातियों की रेटिंग
पैपिलोमाविरस को अपेक्षाकृत सुरक्षित माना जाता है, लेकिन उनकी कुछ किस्में पर्याप्त गंभीर बीमारियों के उत्तेजक बन सकती हैं। यदि आप आंकड़ों पर ध्यान देते हैं, तो शरीर में उनकी उपस्थिति की आवृत्ति में आप इस तरह के रेटिंग संकेतक निर्दिष्ट कर सकते हैं:
- नेतृत्व की स्थिति जीवों द्वारा आयोजित की जाती है 7, 10/15, 14, 12, 1 9 -24, 26, 27, 2 9, 55 जीनोटाइप, जिससे सामान्य अश्लील, पूरी तरह से सुरक्षित मौसा होता है;
- दूसरे स्थान पर 4, 3, 2, 1 प्रजातियां जो संक्षारक पेपिलोम के साथ तार बन जाती हैं और वे भी सुरक्षित हैं;
- ट्रोका नेताओं ने एचपीवी 55, 43, 11, 55 प्रजातियों को बंद कर दिया - कम ऑनकोजिक स्तर;
- कम अक्सर जीव जो ऑन्कोलॉजी प्राप्त करने के जोखिम को बढ़ाते हैं, संख्या 35, 33, 31, 3 9, 45, 52, 51, 66, 68, 16 के तहत छिपकर;
- सबसे दुर्लभ और विशेष रूप से खतरनाक संख्या 70, 30, 3 9, 40, 43, 42, 55, 57, 61, 62, 64, 67, 69 के पास वायरस माना जाता है।
रक्त के विशेष विश्लेषण करके एक विशिष्ट प्रकार के वायरल जीव की पहचान करने के लिए। एक मादा या पुरुष जीव के लिए वायरस बिल्कुल समान रूप से कार्य करता है, समान समस्याएं हैं।
व्रस जो जोखिम क्षेत्र से संबंधित वायरस के कारण होते हैं, थोड़ी सी क्षति के साथ पुनर्जन्म शुरू हो जाता है, जो पहले से ही बहुत गंभीर उपचार की मांग कर रहा है।
यदि किसी व्यक्ति ने त्वचा पर कुछ नए लोगों की खोज की है, तो उसे डॉक्टर से परामर्श लेना चाहिए। पूरी तरह से जांच के बाद, आवश्यक विश्लेषण करने के बाद, डॉक्टर निष्कर्ष निकालने और प्रभावी चिकित्सा नियुक्त करने में सक्षम होंगे। समस्याग्रस्त स्थिति को अपनी ताकतों के साथ खत्म करने की कोशिश करना असंभव है, क्योंकि इससे अप्रत्याशित, पूरी तरह से अप्रिय परिणाम हो सकते हैं। वायरल जीव का प्रकार रक्त परीक्षण द्वारा निर्धारित किया जाता है, क्योंकि कुछ अभिकर्मक सभी किस्मों की समस्याओं की पहचान करना संभव बनाता है। चिकित्सा पर्यवेक्षण के तहत सक्षम उपचार किया जाना चाहिए, क्योंकि केवल इस मामले में सबकुछ अच्छी तरह खत्म हो जाएगा।
महिलाओं और पुरुषों में एचपीवी 53 प्रकार के अभिव्यक्ति और उपचार की विशेषताएं
मानव पेपिलोमा वायरस एक खतरनाक यौन संक्रमित बीमारी है। सैकड़ों एचपीवी उपभेदों की कुल संख्याओं को जाना जाता है, जिनमें से कई ऑन्कोजेनिक हैं, यानी, कैंसर का खतरा है। जिस प्रकार का वायरस हम 53 मानते हैं वह नहीं है। इसके कारण कैंसर ट्यूमर बहुत दुर्लभ है। लेकिन यह अभी भी इलाज किया जाना जरूरी है, क्योंकि ओन्कोलॉजी एचपीवी की किसी भी प्रजाति की एकमात्र खतरनाक जटिलता नहीं है। 53 उपभेदों की विशेषताएं क्या हैं और क्या चिकित्सा विधियां इसके दमन के लिए सबसे उपयुक्त हैं?

विशेषताएं
शरीर में प्रवेश के बाद, पैपिलोमा वायरस तुरंत कोशिकाओं में पेश किया जाता है। यदि हम ऑन्कोजेनिक प्रकार के एचपीवी के बारे में बात कर रहे हैं, तो कुछ बिंदु पर सूक्ष्मजीव शरीर के प्रभावित हिस्सों के डीएनए की संरचना को बदलना शुरू कर देता है (यह वास्तव में कैंसर ट्यूमर की ओर जाता है)। लेकिन 53 किस्म केवल सौम्य neoplasms के उद्भव के लिए योगदान देता है, जो शायद ही कभी उनके पुनर्जन्म के लिए अग्रणी है।
एचपीवी 53 के संक्रमण के तरीके ऑनकोजेनिक से अलग नहीं हैं:
- संक्रमण के संचरण के 90% मामले);
- घर, जैसे अन्य लोगों के व्यक्तिगत सामान (शायद ही कभी) का उपयोग;
- लंबवत (जेनेरिक पथ द्वारा पारित होने के दौरान मां से बच्चे तक)।
यह ध्यान देने योग्य है कि एक वायु-उत्पीड़न के रूप में संक्रमण का ऐसा तरीका सिद्धांत में संभव है, लेकिन व्यावहारिक रूप से यह शायद ही कभी होता है। ऐसे विकास की संभावना केवल लगातार करीबी संपर्कों के साथ मौजूद है, उदाहरण के लिए, एक परिवार के सदस्यों के बीच।
कैंसर के विकास का जोखिम, हालांकि बेहद छोटा, लेकिन मौजूद है। एलेंड के विकास को नियंत्रित करने के लिए डॉक्टर और आवधिक परीक्षाओं के साथ परामर्श आवश्यक है।
ज्यादातर मामलों में, पैपिलोमा वायरस को शरीर में प्रवेश करने के तुरंत बाद मानव प्रतिरक्षा के साथ तटस्थ (कमजोर) तटस्थ किया जाता है। लेकिन यदि एक कारण या किसी अन्य कारण के लिए सुरक्षात्मक बल अपर्याप्त हैं, उदाहरण के लिए, कड़े ठंड या निरंतर तनाव के कारण, एचपीवी 53 तेजी से विकसित होना शुरू होता है। साथ ही, लक्षण यदि वे प्रकट होने लगते हैं, तो संक्रमण के कुछ महीने बाद।
बीमारी के संकेत स्पष्ट रूप से संक्रमण के सभी वाहक के 10-15% में स्पष्ट रूप से ध्यान देने योग्य हैं। वे इसमें व्यक्त किए गए हैं:
- इशारा किया गया condylomes और papilomas। उनका औसत आकार 1 मिमी है, जबकि वे अक्सर जननांग अंगों और गुदा छेद के क्षेत्र में पाए जाते हैं। विशेष खतरों की कल्पना नहीं होती है, क्योंकि वे शायद ही कभी घातक नियोप्लाज्म में पुनर्जन्म होते हैं। फिर भी, यदि प्रभावित कोशिकाओं की "अस्वास्थ्यकर" गतिविधि पर ध्यान दिया जाता है तो डॉक्टर विकास को हटाने की सिफारिश कर सकता है।
- फ्लैट मौसा। उन्हें नोटिस करना मुश्किल है क्योंकि उनके पास छोटे आकार हैं और जननांगों की गहराई में छिपाते हैं। हालांकि, उन्हें पता लगाना संभव है, क्योंकि कभी-कभी शरीर के किसी भी हिस्से के त्वचा कवर पर फ्लैट वार्स होते हैं। इस प्रकार का नियोप्लाज्म पुनर्जन्म में सक्षम है, यानी, इसमें एक उच्च ऑनकोजेनिक जोखिम है। कैंसर के विकास की संभावना अभी भी छोटी है, और काफी हद तक यह रोगी की प्रतिरक्षा की शक्ति पर निर्भर करता है।
- एचपीवी 53 के इन स्पष्ट संकेतों के अलावा, डॉक्टर कभी-कभी जननांगों से जननांगों से लोगों का निरीक्षण करते हैं। पुरुषों में, लिंग के सिर पर एक लाल रंग की पट्टिका दिखाई देती है, जो कई असुविधा का कारण बनती है। महिलाओं को अक्सर यौन संभोग के दौरान असुविधा का अनुभव करना शुरू होता है।

53 को संक्रमित करने में बढ़ते तापमान, चक्कर आना, मतली और उल्टी के रूप में अन्य संकेत, एचपीवी का तनाव शायद ही कभी प्रकट होता है। तथ्य यह है कि शरीर के इस तरह के नशे में, इस प्रकार की वायरस का कारण नहीं है।
निदान
याद रखें कि यह बीमारी लगभग लक्षणों का कारण बनती है और छिपी हुई है? तो, यह इस वजह से है, Anamnesis का क्लासिक संग्रह व्यावहारिक रूप से परिणाम नहीं लाता है। यहां तक \u200b\u200bकि यदि रोगी किसी भी "असुविधा" के बारे में शिकायत करता है, तो सटीक निदान स्वचालित रूप से संभव नहीं होगा - ऊपर वर्णित अधिकांश संकेत अन्य venereal बीमारियों (क्लैमिडिया, सिफिलिस, गोनोरन) के तहत गिरते हैं। इस प्रकार, विशेष परीक्षणों (परीक्षणों) के बिना, वायरस की पहचान करें, सबसे अधिक संभावना काम नहीं करेगा।
यदि सामान्य स्थिति में, यह कैंसर के रूप में गंभीर परिणामों का नेतृत्व करने में सक्षम है, फिर गर्भावस्था के दौरान, रोग विशेष रूप से खतरनाक है, क्योंकि यह भ्रूण के स्वास्थ्य पर दिखाई देता है। आप यह पता लगा सकते हैं कि भविष्य के बच्चे और उसकी माँ के लिए किस प्रकार के एचपीवी विशेष रूप से खतरनाक हैं, क्या इस बीमारी की उपस्थिति में गर्भवती होना संभव है और क्या बीमारी से निपटने के किसी भी तरीके हैं, खुद को और बच्चे को भ्रमित करने के लिए कोई तरीका है?
सबसे पहले, रोगी को स्त्री रोग विशेषज्ञ को भेजा जाता है। दृश्य निरीक्षण के माध्यम से यह विशेषज्ञ योनि और गर्भाशय में और गर्भाशय में मस्तिष्क और conglishers खोजने की कोशिश करेगा। उसके बाद (कभी-कभी इसके बजाय) परीक्षण असाइन किए जाते हैं।
- पीसीआर। एक काफी सटीक तकनीक जो एचपीवी बॉडी में उपस्थिति के तथ्य को स्थापित करने में सक्षम है, साथ ही साथ इसके प्रकार का निर्धारण भी करती है। यह एक डॉक्टर को जोखिमों का आकलन करने का मौका देता है, क्योंकि विश्लेषण के बाद से यह संक्रमण की ऑन्कोजेनिकिटी की डिग्री को स्पष्ट करता है।
- डीएनए परीक्षण (दाजिन)। सबसे आधुनिक तकनीकों में से एक जो न केवल वायरस के प्रकार को परिभाषित करता है, बल्कि इसकी अनुवांशिक विशेषताओं को भी परिभाषित करता है। इस प्रकार, डॉक्टर तुरंत स्पष्ट हो जाता है कि एंटीबायोटिक्स एक सूक्ष्मजीव पर सबसे मजबूत प्रभाव पर होगा।
- बायोप्सी। एचपीवी 53 के मामले में, इसकी कम ऑन्कोजेनिकिटी के कारण यह बेहद दुर्लभ है। विश्लेषण का दुरुपयोग करना जरूरी नहीं है, क्योंकि यह शरीर को एक महिला के महान तनाव का कारण बनता है।
कुल रक्त परीक्षण व्यावहारिक रूप से उपयोग नहीं किया जाता है, क्योंकि अधिकतम, जिसके लिए यह सक्षम है, शरीर में एक वायरस की उपस्थिति के तथ्य को निर्धारित करना है। संक्षेप में, यह समय की बर्बादी है।
वायरस को थोड़ा पहचानने के लिए, इसे अभी भी पराजित करने की जरूरत है। एचपीवी 53 पर नियोप्लाज्म को हटाने से शायद ही कभी लागू किया जाता है। यह आमतौर पर "कैंसर" जोखिमों के साथ-साथ उन मामलों में किया जाता है जहां condylomes और warts बहुत बड़े हो रहे हैं और रोगी के साथ हस्तक्षेप शुरू कर रहे हैं। उसी समय, सर्जिकल हस्तक्षेप का उपयोग नहीं किया जाता है। डॉक्टर आमतौर पर लेजर हटाने, इलेक्ट्रोकोगुलेशन (विद्युत पल्स के वार्ट के संपर्क में) और क्रायथेरेपी (अल्ट्रा-कम तापमान का उपयोग करके हटाने) निर्धारित किए जाते हैं।
इस प्रकार, एंटीबायोटिक्स मुख्य उपचार बन जाते हैं। भारी बहुमत में, डॉक्टरों को रोगियों के लिए निर्धारित किया जाता है:
- Neovir (लागत लगभग 700 रूबल);
- साइक्लोफेरन (लगभग 250 रूबल);

- अल्फाफरॉन ( 150 रूबल के क्षेत्र में, यह बिक्री पर काफी दुर्लभ है)।
दवा उपचार के अलावा, शरीर की मजबूती और विशेष रूप से प्रतिरक्षा की देखभाल करना आवश्यक है। ऐसा करने के लिए, विटामिन परिसरों और immunomodulators लिया जाना चाहिए, साथ ही सब्जियों और फलों के साथ अपने आहार को विविधता देना चाहिए।
परिणाम और खतरे
तो, एचपीवी 53 कैंसर यदि यह कारण बनता है, तो यह बहुत दुर्लभ है, ताकि हम इस जोखिम को दूसरी योजना में छोड़ दें। इस प्रकार का पेपिलोमा वायरस अन्य स्वास्थ्य समस्याओं का कारण बनने में सक्षम है, खासकर यदि आप इसका इलाज करने की आवश्यकता को अनदेखा करते हैं:
- हानि और सुनवाई;
- जीसीटी के काम में विफलता;
- गुर्दे और यकृत के रोग;
- नपुंसकता;
- बांझपन।
आप इस जटिलताओं को नहीं कहेंगे, इसलिए आपके स्वास्थ्य की स्थिति का पालन करना बहुत महत्वपूर्ण है। याद रखें कि एचपीवी किसी भी प्रकार को ठीक से रोकने के लिए बहुत आसान है। ऐसा करने के लिए, दिन के सही तरीके का पालन करें, एक यादृच्छिक यौन जीवन छोड़ दें और व्यक्तिगत स्वच्छता के प्राथमिक नियमों के लिए अपने और अपने बच्चों को सिखाएं। इन निवारक उपायों के अनुपालन को विश्वसनीय रूप से मानव पेपिलोमा वायरस से आपकी और आपके परिवार की रक्षा करता है।
आप एचपीवी वायरस उपभेदों की ऑन्कोजेनिक प्रजातियों के साथ, इस वीडियो को देखकर परिचित हो सकते हैं।
एचपीवी के प्रकार और वर्गीकरण

मनुष्यों में पैपिलोम वायरस अक्सर पाए जाते हैं। ये पेपिलोमा वायरस के उत्कृष्ट प्रकार हो सकते हैं। यह त्वचा पर फैलता है। लगभग 9 0% निवासी इस वायरस के वाहक हैं। विशेषज्ञ विभिन्न प्रकार के एचपीवी को परिभाषित करते हैं। एक ऑन्कोजेनिक मानव पेपिलोमा वायरस खतरनाक है।
शरीर को वायरस में प्रवेश करने के बाद, एक व्यक्ति अपने स्वास्थ्य पर हानिकारक प्रभाव महसूस नहीं करता है। वह एक वाहक है, यहां तक \u200b\u200bकि इसका अनुमान लगाए बिना भी। कई मामलों में, उच्च ऑनकोजेनिक जोखिम का संक्रमण कई वर्षों में प्रकट नहीं होता है। लेकिन शायद यह गहरे और पैपिलोम के गठन के कारण होता है। पेपिलोमा द्वारा वायरस का प्रभाव इसके प्रकार पर निर्भर करता है। मानव पेपिलोमा वायरस किस प्रकार के अस्तित्व में मौजूद हैं? उनमें से कौन सा ओन्कोजेनिक प्रकार के वायरस के रूप में देखा जाता है? किस प्रकार के एचपीवी उच्च ऑनकोजेनिक जोखिम में ध्यान बढ़ने की आवश्यकता है? वे मानव शरीर के काम को कैसे प्रभावित करेंगे? पीसीआर प्रकार पर विश्लेषण क्यों करें?
विशिष्ट किस्में
एचपीवी कैसे टाइप करता है? पेपिलोमावायरस के प्रकार और प्रकारों का अध्ययन कैसे किया? एचपीवी में लगभग 150 प्रकार शामिल हैं। उनमें से कुछ एक असली खतरे का प्रतिनिधित्व करते हैं और ट्यूमर के विकास को भड़क सकते हैं। ये ऑन्कोजेनिक पेपिलोमा वायरस हैं। इसलिए, जब शरीर में इस संक्रमण की पहचान करते हैं, तो इसके प्रकार पर ध्यान देना आवश्यक है।
- 1 से 4 तक तलवों पर मकई के रूप में संरचनाओं के विकास को उकसाया। ये बहुत खतरनाक प्रकार नहीं हैं;
- एक और 6 टुकड़े नीयोप्लाज्म की उपस्थिति की एक छोटी संभावना के साथ फॉर्म को संदर्भित करते हैं;
- 16 प्रजातियों ने त्वचा पर मौसा की उपस्थिति को उकसाया;
- विशेषज्ञों ने ए 9 नामक कुछ प्रजातियों के समूह आवंटित किए। इसे एचपीवी ऑन्कोजेनिक प्रकार भी कहा जाता है। इसमें 14 प्रकार के एचपीवी वायरस शामिल हैं। ये प्रजातियां दोनों लिंगों के प्रतिनिधियों के बीच जननांग अंगों की जैविक बीमारी के विकास का कारण बन सकती हैं। वे बढ़े हुए जोखिम का एक समूह बनाते हैं;
- एक प्रकार का वायरस है, जिसका अर्थ है शरीर में एक जैविक बीमारी के विकास की शुरुआत, और इसमें एक बड़ा oncogenesis है। 13 टुकड़ों की सूची में। वे पेपिलोमल चकत्ते के रूप में प्रकट होते हैं। उन्हें - ऑनकोटाइप कहा जाता है। विशेषज्ञ संक्षिप्तीकरण - WRC का उपयोग कर सकते हैं;
- 6 - 11 से प्रकारों की पहचान करते समय पॉइंट पंखों की उपस्थिति को उत्तेजित करता है। यह बहुत अधिक कैंसरजन्य जोखिम का एक पेपिलोमावायरस है।
यह संक्रमण लगभग 40 वर्षों की उम्र में शरीर में विकास कर रहा है। एक निश्चित प्रकार के वायरस के विकास के साथ और एक जटिल बीमारी विकसित करना शुरू हो सकता है। अक्सर यह जननांगों पर मौसा होता है। लगता है या मौसा अभी भी प्रकट हो सकता है। प्रकार की उपस्थिति में, जो नियोप्लाज्म को अपनाने के उच्च जोखिम वाले समूह से संबंधित है, विभिन्न बीमारियां हो सकती हैं। इसलिए, विशेषज्ञ उन्हें हटाने की सलाह देते हैं।
संक्रमण का वितरण
एक उच्च ऑन्कोजेनिक जोखिम पेपिलोमा वायरस शरीर में कैसे आता है? कई प्रकार के वायरस पेपिलोमा व्यक्ति अंतरंग निकटता के दौरान यौन रूप से प्रसारित होते हैं। वायु-बूंद या स्पर्श के माध्यम से संक्रमण भी संभव है।
यदि कोई करीबी संपर्क नहीं है तो रोजमर्रा के संचार के समय वायरस खरीदना लगभग असंभव है। कभी-कभी प्रसव के दौरान नवजात शिशु को संक्रमित करने के मामले होते हैं। ऐसा तब होता है जब एक महिला संक्रमण का वाहक होती है।
महिलाओं के बीच पैपिलोमल संक्रमण बहुत आम है। लेकिन इस घटना में कि उसके पास एक अच्छा प्रतिरक्षा जीव है, संक्रमण से निपट सकता है जो इसे घुमाता है। इस मामले में, शरीर नकारात्मक प्रभाव के अधीन नहीं होगा और कोई ध्यान देने योग्य अभिव्यक्ति नहीं होगी। आम तौर पर ऐसा होता है एचपीवी शरीर से गायब हो जाता है, और विकसित होने के बिना। यह पीसीआर पर रक्त परीक्षण की पहचान कर सकता है। रोगियों में संक्रमण के विकास के लिए सांख्यिकी:
- संक्रमण के बाद जांच की गई 9 0% महिलाओं ने शरीर के काम में किसी भी बदलाव का अनुभव नहीं किया है और संरचनाओं के उद्भव का पालन नहीं किया है। इससे पता चलता है कि संक्रमण स्वतंत्र रूप से पराजित हो गया था।
- कुछ वर्षों में संक्रमण की पहचान के साथ 5% रोगियों में, गर्भाशय के विकास में पैथोलॉजी का पता लगाया जाएगा, जिसमें दूसरी या तीसरी डिग्री है।
- अनुक्रमित संक्रमण के साथ 20% महिलाएं और गर्भाशय ग्रीवा 3 डिग्री में स्थापित पैथोलॉजी को ओन्कोलॉजिकल बीमारी के रूप में निदान किया जा सकता है।
इस मामले में, हम कह सकते हैं कि एचपीवी उच्च ऑनकोजेनिक जोखिम जटिल बीमारी के विकास को उकसाता है, लेकिन यह एक आम घटना है। यह बहुत अधिक ऑनकोजेनिक जोखिम के पैपिलोमाविरस में योगदान देता है।
एचपीवी 53 और 66 प्रकार
एक उच्च ऑनकोजेनिक जोखिम के पेपिलोमा व्यक्ति द्वारा वायरस को क्या खतरा है? वायरस की परिभाषा पैपिलॉम द्वारा टाइपिंग करने में मदद करेगी। वायरस पर विचार करते समय, आपको नए गठन के जोखिम पर ध्यान देना होगा। 53 प्रकार विभिन्न प्रकार के वायरस को संदर्भित करता है, जिसमें एक समूह में एक जैव संबंधी बीमारी के विकास की कम संभावना वाले होते हैं। इस प्रकार का संक्रमण यौन पथ से प्रसारित होता है और गहरे संचालित अंगों या गुदा छेद की उपस्थिति में व्यक्त किया जाता है। पुरुषों की तुलना में पुरुषों की तुलना में अक्सर ऐसी अभिव्यक्ति होती है।
इस मामले में, आप Neoplasms को हटाने से इनकार कर सकते हैं। आप दवा चिकित्सा की कोशिश कर सकते हैं। प्रभावी तैयारी होगी जो प्रतिरक्षा की स्थिति में सुधार करने और वायरस को हराने में मदद करेगी। इस मामले में, इस तरह से मौसा से छुटकारा पाने के लिए संभव है।
यदि neoplasm का आकार काफी बड़ी जरूरत है। वे अंतरंग अंतरंगता में अप्रिय संवेदना प्रदान कर सकते हैं। इस वजह से, यह जड़ और अटक, कंडिल की उपस्थिति की जगह शुरू हो जाएगा। लेकिन इस प्रकार का वायरस आमतौर पर बड़े-बड़े गठन की उपस्थिति को उत्तेजित नहीं करता है। यह रोगी की व्यक्तिगत विशेषताओं के परिणामस्वरूप हो सकता है। लेकिन समय पर उपचार इस प्रक्रिया के विकास को रोकने में मदद करेगा।
एचपीवी के 66 प्रकार की पहचान के मामले में, हम रोगी के जीवन के लिए गंभीर खतरे के बारे में बात कर सकते हैं। इस प्रकार के नियोप्लाज्म, सौम्य की उपस्थिति के समय।
लेकिन यह एक कैंसर में पुनर्जन्म की उच्च संभावना के साथ समूह में शामिल है। यह जननांग अंगों में खुद को प्रकट करता है और महिलाओं में इसका निदान करते समय क्षरण या गर्भाशय ग्रीवा के कैंसर को विकसित करने की उच्च संभावना होती है।
इसलिए, पेपिलोमा के विशेष उपचार के बिना, इसे कैंसर कोशिकाओं के साथ मेलेनोमा में पुनर्जन्म दिया जा सकता है।
ओन्कोजेनिक वायरस का खतरा
लेकिन बीमारी के इलाज की उपेक्षा न करें। Papilomas बेहतर हटा दिया। लेकिन इससे पहले, उन्हें पीसीआर का विश्लेषण करना चाहिए। ऐसा करने के लिए, आप सबसे उन्नत तरीकों का उपयोग कर सकते हैं:
- लेजर के साथ;
- रेडियो तरंग हटाने;
- तरल नाइट्रोजन का उपयोग करना;
- जलने से;
- शल्य चिकित्सा को हटाना।
ऑन्कोलॉजी विकसित करने की संभावना के साथ एचपीवी के प्रकार द्वारा पहचाने गए रोगियों के स्वास्थ्य पर विशेष ध्यान दिया जाना चाहिए। इस मामले में, मादा जननांग अक्सर बीमारी के विकास के संपर्क में आते हैं। कैंसर के विकास का एक उत्तेजना है:
- गर्भाशय
- योनि;
- रियर पास;
- लिंग।
66 प्रजातियों की पहचान करते समय, एक सर्वेक्षण से गुजरना आवश्यक है और ऑनमोकर्स को विश्लेषण पास करना आवश्यक है। यह संक्रमण त्वचा, श्लेष्म झिल्ली और आंतरिक अंगों की सतह पर कैंसर को उकसा सकता है।
शोध करते समय, यह पता चला था कि संक्रमण की पहचान करने में केवल 1% महिलाएं जटिल बीमारियां विकसित करती हैं। महिलाओं में, यह आमतौर पर कैंसर होता है। यदि आपके पास एक और तुलना है, तो पेपिलोमल वायरस से संक्रमित होने पर ओन्कोलॉजी विकसित करने की संभावना का लगभग 60% होगा।
महिलाओं के लिए, सबसे कैंसरजन्य प्रकारों का खतरा समूह है। इनमें 66 वीं उपस्थिति शामिल है। उनकी उपस्थिति का मतलब श्लेष्म झिल्ली को नुकसान पहुंचाने और नुकीले पंखों के साथ गठन की संभावना हो सकती है। एक ही प्रक्रिया बाहरी जननांग अंगों पर होती है।
यदि त्वचा विशेषज्ञ ने बताया कि एचपीवी उच्च ऑनकोजेनिक जोखिम की उपस्थिति एक ऑन्कोलॉजिस्ट और एक विशिष्ट अध्ययन के लिए अपील करने के लिए अनिवार्य है।
महिलाओं में लक्षण और वायरस डायग्नोस्टिक्स
एचपीवी पर विश्लेषण कैसे करें? महिलाओं में खतरनाक एचपीवी क्या है? एक महिला के शरीर में एचपीवी का विकास कई कारकों पर निर्भर हो सकता है। कुछ मामलों में, यह कुछ हफ्तों से महीनों तक दूर हो सकता है। इस मामले में, रोगी जननांगों पर मौसा दिखाई देगा। अभिव्यक्ति की तिथियां पेपिलोमा और वायरस के प्रकार को प्रभावित करती हैं। पीसीआर का विश्लेषण करना सुनिश्चित करें। यह आपको पेपिलोमावायरस को काफी जोखिम की पहचान करने की अनुमति देगा।
इस संक्रमण के शरीर में उपस्थिति मानते हुए बाहरी संकेत हो सकते हैं:
- क्षेत्र में और जननांगों में एक बिंदु के रूप में एक समापन की उपस्थिति;
- यौन क्रिया के बाद या इसके बिना रक्त के रूप में अलगाव।
स्त्री रोग विशेषज्ञ गर्भाशय या रोगविज्ञान की उपस्थिति पर क्षरण की उपस्थिति निर्धारित कर सकता है। सबसे पहले यह करना मुश्किल है। इसलिए, प्रयोगशाला अध्ययन के साथ निदान निर्धारित करने के लिए एक धुंध या स्क्रैपिंग की जा सकती है।
- 30 वर्ष से कम आयु के महिलाओं के लिए, पैपिलोमल संक्रमण की पहचान करने के लिए एक सर्वेक्षण से गुजरना रोगी के अनुरोध पर या जब विशेषता विशेषताओं को प्रकट किया जाना चाहिए;
- तीस वर्ष की उम्र को प्राप्त करने के बाद, इस तरह के एक विश्लेषण को लगभग हर 4 साल आयोजित किया जाना चाहिए, यह एक निवारक उपाय होगा।
यदि यह समस्या का पता चला है, तो हर साल बार-बार सर्वेक्षण करना आवश्यक है। साइटोलॉजी जरूरी है। शायद आपको बायोप्सी, कोल्कोस्कोपी या गर्भाशय के साथ स्क्रैपिंग की आवश्यकता है। कभी-कभी एक पॉलिमरस श्रृंखला प्रतिक्रिया की आवश्यकता होती है। इसे पीसीआर के लिए रक्त परीक्षण कहा जाता है।
65 साल की उम्र में महिलाओं को संक्रमण की उपस्थिति के लिए निवारक परीक्षा से गुजरना पड़ता है। यदि अब यह प्रकट नहीं हुआ है, तो आप ऐसा अध्ययन नहीं कर सकते हैं। आम तौर पर विशेष रूप से खतरनाक प्रकारों की पहचान करने के लिए विश्लेषण करते हैं, जो कैंसर के विकास में योगदान दे सकते हैं। अन्य प्रकार के एचपीवी स्वास्थ्य को महत्वपूर्ण नुकसान पहुंचाने में सक्षम नहीं होंगे।
कई लोग मौसा और पैपिलोमा के लिए कोई ध्यान नहीं देते हैं। लेकिन आपके स्वास्थ्य का इलाज करना जरूरी नहीं है।
अक्सर एचपीवी के निदान के लिए और मादा जननांग अंगों की कई बीमारियां स्क्रैपिंग करती हैं। यह प्रक्रिया गर्भाशय के आंतरिक श्लेष्म को स्क्रैप करना है। यह महिलाओं के स्वास्थ्य के लिए खतरनाक नहीं है और इसे एक परिचालन हस्तक्षेप के रूप में समझने की आवश्यकता नहीं है।
उसी समय, डॉक्टर दो लक्ष्यों का पीछा कर सकता है:
- डायग्नोस्टिक्स का संचालन;
- इलाज के लिए।
कुछ रीडिंग के तहत स्क्रैकेट निर्धारित किए गए हैं:
- रक्तस्राव की उपस्थिति।
- मासिक धर्म चक्र का उल्लंघन।
- समय से पहले प्रसव या गर्भपात के साथ।
- एक स्त्री रोग संबंधी बीमारी का संदेह।
- ओन्कोलॉजिकल बीमारी का विकास।
यदि भड़काऊ प्रक्रिया कार्यान्वयन के समय विकसित होती है, तो अध्ययन प्रक्रिया को स्थगित करना आवश्यक है। पर्याप्त स्थानीय संज्ञाहरण के दायरे के लिए और अस्पताल में भर्ती की आवश्यकता नहीं है। केवल एक अनुभवी डॉक्टर को जटिलताओं से बचने के लिए प्रक्रिया करना चाहिए।
गलत विश्लेषण के साथ, विश्लेषण हो सकता है:
- गर्भाशय की दीवारों को नुकसान;
- सूजन विकास;
- आसंजन का गठन।
यह अक्सर होता है, लेकिन फिर भी इस तरह के अवसर को बाहर करना असंभव है।
लेख साइट की सामग्रियों पर लिखा गया है: kozhed.ru, dermatologinfo.ru, dermatolog03.ru, myvenerological.com, skincover.ru।