Sydämen neutraali venttiili. Sydänsairaus PMC
Oikea prolapsi mitraaliläppä
Ihmisen sydän on nelikammioinen. Kaikkien kammioiden välillä on liitäntäventtiilit, jotka mahdollistavat veren virtauksen yhteen suuntaan.
Samalla venttiilit estävät veren virtauksen takaisin. Oikealla on kolmiulotteinen läppä, vasemmalla mitraaliläppä.
Yksi yleisimmistä patologioista on mitraaliläpän prolapsi tai MVP. Mitä se on, mitkä ovat syyt PMK:n esiintymiseen, tarkastelemme alla olevassa artikkelissa.
Mikä on MVP ja sen esiintymisen syyt
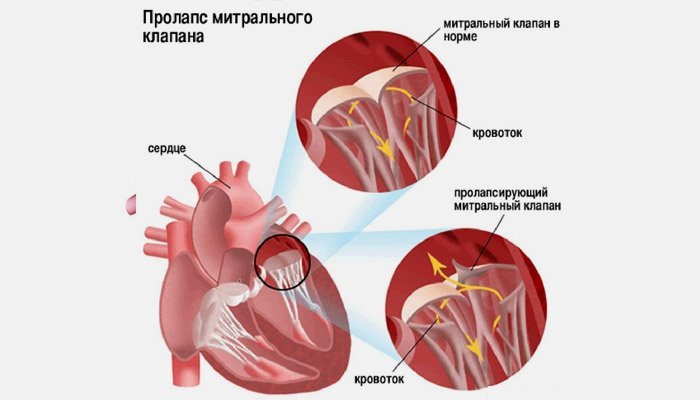
Mitraaliläpän prolapsi (MVP) on mitraaliläpän toimintahäiriö, kun merkittävä osa läpän läpi virtaavasta verestä palaa. Syynä tähän on synnynnäisen vaurion aiheuttama venttiilien rakennemuutos.
PMK 1 st. tapahtuu, kun henkilöllä on sidekudospatologia. Venttiilin lehdet menettävät kovuutensa ja saavat sitten tietyn taipuisuuden.
Venttiilin etummaisessa kärjessä seinät taipuvat eteiseen, kun kammioiden supistukset tapahtuvat.
Osa verenkierrosta on suunnattu kääntöpuoli... Veren poisto menettää fraktion normaalit parametrit. Prolapsin laajuus mitataan lehtisen taipumaetäisyyden ja regurgitaatio-ominaisuuksien avulla.
MVP ei voi olla vain synnynnäistä.Tämä sydänvika voi ilmetä lapsilla, joista suurin osa on tyttöjä. Tämä on synnynnäisen tyypin patologia, joka on seurausta lehtien ja sointurakenteiden sekä sidekudosten rakenteen rikkomisesta.
Tämä patologia ilmenee seuraavista syistä:
- Reumaattiset vauriot;
- Sydämen iskemia;
- Vammat.
| Eräänlainen patologia | Ensimmäisen asteen MVP:n kehityksen piirteet |
|---|---|
| Reumaattiset vauriot | Reumaattiset vauriot kehittyvät yleensä kehon vasteena streptokokkeille. Autoimmuunireaktio voi vaikuttaa enemmän kuin vain mitraaliläppään. Myös nivelet voivat kärsiä. |
| Iskeeminen sairaus | Iskeemisessä sydänsairaudessa sydänpapillien jänteet ja lihaskudokset kärsivät. Sydäninfarktin aikana esiintyy usein lihas- ja jännerepeämiä. |
| Trauma | Ensimmäisen asteen MVP:n traumaattisella luonteella on usein erittäin vakavia seurauksia. |
Olemme koonneet toisen taulukon saadaksemme selkeästi esille hankitun PMK:n syyt
Yleisin MVP:n syy on autoimmuunipatologiasta johtuvat reumaattiset epämuodostumat.
MVP regurgitaatiolla
Monissa lääketieteellisissä julkaisuissa lyhenne PMKR löytyy usein, mutta harvat tietävät, miten tämä lyhenne on. PMVC on mitraaliläpän prolapsi, johon liittyy regurgitaatio, yksi kahdesta patologiatyypistä. Tämä tarkoittaa, että veren virtaus tulee aorttaan.
Osa verestä tulee vasempaan eteiseen. PMK 1 st. erittäin harvoin, johon liittyy huomattava määrä regurgitaatiota. Mutta tulevaisuudessa potilaalla voi olla merkittävä komplikaatio.
Riippumatta siitä, kenellä on patologia, aikuinen tai lapsi, korjaava leikkaus määrätään.
Mitaaliläpän prolapsin kehittyminen raskauden aikana
Jos nainen kärsii MVP:stä, sinun tulee kysyä neuvoa lääkäriltä ennen kuin yrität tulla raskaaksi.
Hän lähettää lähetteen kardiologille patologian kehityksen tarkempaa tutkimusta varten. Jos regurgitaatiota esiintyy, seurantaa suoritetaan koko raskausajan.
Yksi vielä mahdollinen komplikaatio PMK 1 st. - gestoosi. Jos se kehittyy, sikiölle toimitettavan hapen puute. Tämä lisää keskenmenon tai ennenaikaisen synnytyksen riskiä. Paras tapa välttää vauvan menettämistä - keisarileikkaus.
Lasten ensimmäisen asteen MVP
Lapsilla MVP ilmenee useammin kuin aikuisilla. Noin kolmasosa sairaista lapsista ja nuorista ilmoittaa rintakivuista. Mutta älä panikoi, sillä kivun syyt voivat olla hyvin erilaisia.
Useimmiten kipu johtuu seuraavista syistä:
- Liiallinen fyysinen aktiivisuus;
- Emotionaalinen stressi;
- hapen puute;
- Painteiden liiallinen kireys.
Lapsilla, joilla on luokan 1 MC prolapsi, on neuropsykologisia oireita. Pyörtymistä havaitaan joskus.
1. asteen mitraaliläpän prolapsin oireet
Kardiologiassa oireista ollaan eri mieltä. Lisäksi potilaiden valitukset ovat hyvin epäspesifisiä.
Ensimmäiset merkit PSVM:stä (mitral valve leaflet prolaps) ilmaantuvat vasta regurgitaation alkamisen jälkeen.
Mitraaliläppä alkaa pumpata verta takaisin eteiseen, ja ilmenee seuraavia oireita, jotka on kuvattu alla olevassa taulukossa.
| Oiretyyppi | Kuvaus ongelmista |
|---|---|
| Sydämen oireet | 1. Lyhytaikainen kipu sydämen alueella. |
| 2. Sydämen rytmin rikkominen, johon liittyy supistusten tihentyminen. Tämä oire on tyypillinen synnynnäiselle MVP:lle. | |
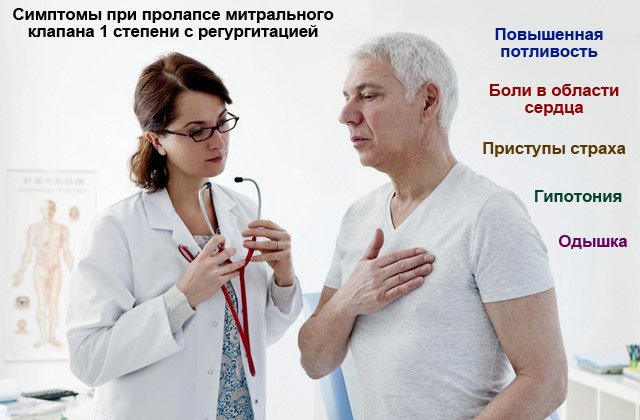
| Ei-kardiaaliset oireet | 1. Parannettu hien erottaminen. |
| 2. Paniikkikohtaukset, mukaan lukien pelkohyökkäykset. | |
| 3. Hengenahdistus hermossa. | |
| 4. Hypotensio. |
Niitä on useita muitakin ominaispiirteet riippuen patologian vaiheesta:
Hemodynaamiset häiriöt voivat ilmetä samanaikaisesti vegetatiivisen vaskulaarisen dystonian (VVD) kanssa.
Ensimmäisen asteen MVP:n diagnostiikka
Epäily sellaisesta diagnoosista kuin mitraaliläpän prolapsi (näin lyhenne "MVP" voidaan tulkita toisella tavalla) putoaa sen jälkeen, kun kardiologi kuuntelee ensin potilaan valituksia.
Pääominaisuus Onko sydämen sivuääni, joka voidaan kuulla stetoskoopilla. Mutta jos prolapsin määrittämistä vaaditaan, tarvitaan tarkempia tutkimusmenetelmiä.
Kaikukardiografia on tarkin tekniikka venttiilien toiminnan arvioimiseksi. Jos kaiut eivät riitä tarkan diagnoosin tekemiseen, voidaan määrätä joko ultraäänitutkimus tai ylimääräinen Doppler-tutkimus.
Mutta EKG on apuluonteinen, koska toimenpide ei heijasta venttiilissä tapahtuvia muutoksia.
Ultraääni voi auttaa paikantamaan jänteen notkahduksen.
kuvagalleria
MVP-hoito
Jos mitraaliläpän toimintahäiriö on todettu tarkasti, asiantuntija määrää asianmukaisen hoidon.
Kardiologia käyttää terapiaa, joka koostuu useista toimenpiteistä:
- Yleiset vahvistavat toimet;
- Otetaan lääkkeet.
On olemassa useita lääkeryhmiä, joita käytetään estämään venttiilin seinämän romahtaminen. Niitä ei oteta samaan aikaan. Tämä tai tämä lääke on määrätty vain tietyissä tilanteissa.
Asiantuntijat määräävät seuraavat lääkeryhmät:
Beetasalpaajia tarvitaan lievittämään neutraalin MVP:n oireita, kun regurgitaatio on lievää. Tässä tapauksessa MVP aiheuttaa rytmihäiriöitä, kuten takykardiaa.
Masennuslääkkeitä ei aina määrätä. Niiden vastaanotto on järkevää, jos potilaalla on hemodynaamisesti merkityksettömiä oireita. Puhumme psykoemotionaalisen tilan häiriöistä.
Antibiootteja määrätään harvoin. Syynä on endokardiitin tarttuva luonne. Mitraaliläpän prolapsin syy on tärkein tekijä lääkkeen valinnassa.
Optimaalinen terapeuttinen taktiikka valitaan. Tässä tapauksessa puhumme seuraavista:
- Ennaltaehkäisevät toimenpiteet;
- Antibioottikurssi;
- Kirurginen interventio;
- Kattava hoito.
Ennaltaehkäiseviä toimenpiteitä MVP:n hoidossa sovelletaan sesongin ulkopuolella. Näillä toimenpiteillä pyritään estämään vaurion kehittyminen. Toimenpiteet ovat erityisen tarpeellisia, jos keskusläppävian syynä on reumasairaus.
Antibiootteja käytetään kaikkien läppäläppien infektioiden hoitoon. Tässä tapauksessa, kun infektio on parantunut, MVP katoaa. Myös lääkkeet auttavat välttämään regurgitaatiota.
Leikkaus vaaditaan, kun MVP:n syy on loukkaantuminen - törmäyksen tai auto-onnettomuuden seurauksena. Tässä tapauksessa puitteen jänne irtoaa usein, mikä on ommeltava, koska puite alkaa poiketa vasempaan eteiseen. Leikkauksen jälkeen sydän on täysin palautunut.
Monimutkaista hoitoa tarvitaan, kun verenpainetauti ja sydäninfarkti esiintyvät samanaikaisesti MVP:n kanssa. Monimutkainen luonne antaa sinun poistaa sairauksien seuraukset ja itse prolapsin.
Todennäköinen ennuste
Monet, joilla on diagnosoitu MVP, kysyvät: "Mikä minua odottaa tulevaisuudessa ja mikä on patologian uhka?" Ennuste ei voi olla yksiselitteinen. Verenpainetaudissa sydämen vajaatoiminnan luonne on ensiarvoisen tärkeä.
Jos patologia on seurausta reumaattisista muutoksista, vikoja voidaan havaita vuosia tai jopa vuosikymmeniä, eivätkä ne aiheuta potilaalle ongelmia.
Valituksia varten määrätään erityisiä lääkkeitä. Heidän vastaanottonsa suoritetaan kursseilla, jotka voivat kestää eliniän. Jos lääkkeiden teho on odotettua pienempi, suoritetaan leikkaus, jonka tarkoituksena on asentaa keinotekoinen venttiili.
Infektiivinen endokardiitti voidaan parantaa kokonaan lääkkeillä. Hoito voi kestää useita kuukausia tai jopa vuosia. Ennuste tulee olemaan optimistinen.
Jos MVP-potilas käyttää lääkkeitä, hoidolla ei ole pysyvää vaikutusta. Kuolemien prosenttiosuus on varsin korkea, jopa kirurgista menetelmää käytettäessä. Tässä potilasryhmässä ennuste on kaikista huonoin.
Lopuksi on sanottava, että ensimmäisen asteen mitraaliläpän prolapsi on parannettava patologia, jolla on useimmissa tapauksissa hyvä ennuste. Hoidossa kiinnitetään huomiota taudin kulun ominaisuuksiin. Patologioiden läsnäolo merkitsee paljon.
Video: Mitraaliläpän prolapsi
(Usein Kysytyt Kysymykset)
Selitä EchoCG:n johtopäätös: " Hemodynaamisesti merkityksetön systolinen taipuma MC:n anteriorisessa venttiilissä ja MC:n venttiilissä." Tytär lähetettiin tähän tutkimukseen saamaan todistus siitä, että on mahdollista mennä urheiluosastolle.
Onko tämä patologia... mitkä ovat tämän poikkeaman syyt, mitä on välttämätöntä (tai kiellettyä) tehdä, jotta tämä ilmiö ei edenisi. Tarvitsetko kardiologin käyntiä, minkäänlaista hoitoa, lääkärin valvontaa? Voinko harjoitella?
Patologiaa ei ole, hoitoa ei tarvita. Mitaaliläpän esitteen (MVP) lievä taipuma (prolapsi) on hyvin yleistä käytännössä terveitä ihmisiä, ei useimmiten etene eikä johda sydänsairauksiin. "Hemodynaamisesti merkityksetön" - tarkoittaa, että se ei häiritse sydämen työtä eikä vaikuta terveyteen. Se voi johtua sydämen rakenteet, niiden rakenteen ja työn muodostavien kudosten ominaisuuksien erityispiirteistä (esimerkiksi synnynnäinen sidekudosdysplasia). Viittaa pieniin poikkeamiin sydämen kehityksessä, jotka eivät ole sydänvika.
Hänen "käyttäytymiseensa" on tuskin mahdollista ja tarpeetonta vaikuttaa. Voit käydä liikuntakasvatuksessa ja urheilussa, ei ole vasta-aiheita. Muille - hyvä ravitsemus; terveet, fyysisesti aktiiviset elämäntavat; kovettuminen; luovuttaa huonoja tapoja- kaikki mitä tarvitset ollaksesi vahva ja terve.
Kuulen usein lääkäreiltä, että minulla on mitraaliläpän prolapsi 1 aste... Kuinka vakava tämä poikkeama on ja mistä saat asiantuntevan selityksen tai hoidon?
Mitaaliläpän pieni prolapsi on yleinen, eikä se uhkaa henkilöä. Sen viime aikoina laajalle levinnyt tunnistaminen liittyy kaikukardiografian (sydämen ultraääni) nousuun.... se tehdään kaikille ja paljastaa joitain sydämen rakenteen ja työn piirteitä, joita ei aiemmin tiedetty. Prolapsin merkitys terveydelle (hemodynaaminen merkitys) ei määräydy niinkään sen oman asteen mukaan kuin siihen liittyvän mitraalisen regurgitaation (vajaus) asteen mukaan. Jos se ei ylitä 0-I-II, prolapsi ei ansaitse huomiota. Jos enemmän kuin II, prolapsi voi häiritä sydämen toimintaa ja vaatia kirurgista hoitoa. Ei ole muita tapoja poistaa se. Pääoire mitraalisesta regurgitaatiosta johtuvasta sydämen vajaatoiminnasta on ultraäänitutkimuksella määritetty sydänonteloiden (ensisijaisesti vasemman eteisen) laajeneminen.
Useammin mitraalisen regurgitaation aste ei edisty. Jos näin tapahtuu, tämä tarkoittaa usein minkä tahansa iän myötä hankitun sydänsairauden lisäämistä.
Mitä on tapahtunut mitraalisen regurgitaatio, kolmikulmainen regurgitaatio ?
Sydämen eteisten ja kammioiden väliset venttiilit sulkeutuvat sen supistumisen (systolen) aikana, kun veri poistuu sydämen kammioista suuriin suoniin. Hiippa- ja kolmikulmaläppäiden sulkeminen on välttämätöntä, jotta tällä hetkellä estetään veren paluu kammioista eteisiin. Läppien (mitral, trikuspidaali) vajaatoiminta on ilmiö, jossa venttiilit eivät sulkeudu kokonaan, kun ne ovat kiinni, ja venttiilin kautta tapahtuu käänteinen verenvirtaus sydämeen - sen regurgitaatio. Regurgitaation vakavuuden mukaan venttiilin vajaatoiminnan aste arvioidaan. Pieni tai kohtalainen I-II asteen regurgitaatio (vika) sydämen työhön ei heijastu, eikä sen esiintyminen yleensä liity sydänsairauden esiintymiseen.
Jos regurgitaatioaste (epäonnistuminen) on suurempi kuin II, sydän toimii suurella ylikuormituksella, sydämen vajaatoiminta kehittyy vähitellen. Siksi tällaisessa tilanteessa on tarpeen kääntyä sydänkirurgin puoleen: venttiilin vajaatoiminta on mahdollista poistaa vain kirurgisesti.
Noin kolme vuotta sitten minulla diagnosoitiin mitraaliläpän prolapsi. Minua ei huoleta mikään. Haluaisin tietää, uhkaako se minua millään raskauden ja synnytyksen aikana.
Toista sydämen ultraääni. Jos ei ole muutoksia edelliseen tutkimukseen verrattuna, mitraalisen vajaatoimintaa ei ole tai se ei ylitä I-II astetta, se ei uhkaa mitään.
Olen 22-vuotias. Minulla on sekamuotoinen vegetatiiv-vaskulaarinen dystonia (huimaus, kipu sydämessä, katkokset ja pyörteet, kohonnut paine, hengenahdistuksen tunne, vapina), etummainen mitraaliläpän lehden esiinluiskahdus. Kertoa, prolapsi voi aiheuttaa muutoksia paineessa ja hyvinvoinnissa... Kuinka vakavaa se on terveydelle?
Prolapsi ei vaikuta paineeseen. Kaikki muu johtuu myös autonomisesta toimintahäiriöstä, ei prolapsista. Nyt on muotia yhdistää dystonia (tarkemmin sanottuna autonominen neuroosi) mitraaliläpän prolapsiin. Todellisuudessa neuroosilla on syynsä, ja ne ovat "päässä" eivätkä sydämessä. Sydämen ultraäänikuvan ja tunteidesi välillä ei ole yhteyttä. Prolapsi ei ole vakava terveydelle. Paljon suurempi ongelma on ahdistusta ja pelkoja tästä, jotka vahvistavat ja moninkertaistavat kuvailemasi tuntemukset... Nämä ovat laajentuneen neuroosin vegetatiivisia ilmenemismuotoja, mutta ne eivät liity millään tavalla itse sydämeen ja heijastuvat vain sen hermostossa, mutta eivät sen terveydessä ja tilassa.
Yksityiskohtaisesti kaikki nämä ongelmat, samoin kuin useimmat tehokas menetelmä Niiden voittaminen on kuvattu erittäin hyödyllisissä A. Kurpatovin kirjoissa "Lääke vegetatiiviseen ja verisuonihäiriöön" ja "Lääke pelkoon".
Poikani on nyt 15-vuotias. Hänellä on mitraaliläpän prolapsi 0-1 + regurgitaatio. Ja kolmikulmaisen läpän prolapsi, jossa 0-1 + regurgitaatio. Sydänlihaksen toiminta on normaali. Haluaisin tietää tarkalleen, onko hänen terveydelleen vaaraa? Yhtä hyvin kuin hän ui, voiko hän urheilla, osallistua kilpailuihin. Kaikki lääkärit puhuvat tästä eri tavalla, mistä tiedät varmasti? Ja tarvitsetko jotain hoitoa?
Pojan terveydelle ei ole vaaraa. Ei ole mitään hoidettavaa - venttiileillä "on oikeus" pieneen toimintahäiriöön, joka ei vaikuta sydämen toimintaan... Toista sydämen ultraääni pojallesi kerran vuodessa tai kahdessa varmistaaksesi, että tunnistettujen piirteiden aste on määritetty oikein ja kuva ei muutu. Voit uida ja urheilla.
Täsmällisimmin urheilukuormituksen hyväksyttävyys mitraaliläpän prolapsissa on muotoiltu All-Russian National Society of Cardiology -yhdistyksen "suosituksissa sydän- ja verisuonisairauksista kärsivien urheilijoiden hyväksymisestä harjoitus- ja kilpailuprosessiin".
Ne ovat seuraavat:
1. MVP-urheilijat voidaan hyväksyä kaikkiin kilpailulajeihin, jos jokin seuraavista ehdoista puuttuu:
a) pyörtyminen... jonka todennäköisin syy on rytmihäiriöt ;
b) seuraavat rytmihäiriöt, tallennettu EKG:hen(päivittäinen seuranta):
jatkuvaa tai jatkuvasti toistuvaa supraventrikulaarisen takykardian hyökkäykset, toistuvat ja/tai jatkuvat kammiotakyarytmiat ;
c) raskas ( yli 2 astetta) mitraalinen regurgitaatio kaikukardiografiassa ;
d) vasemman kammion heikentynyt toiminta kaikukardiografiassa ( PV:n poistofraktion lasku alle 50 %);
e) edellinen tromboembolia ;
e) äkilliset kuolemantapaukset perheessä, lähisukulaisissa, joilla on MVP .
2. Urheilijat, joilla on MVP ja mikä tahansa yllä olevista tekijöistä voi harrastaa kilpaurheilua vain matala intensiteetti(biljardi, curling, keilailu, golf jne.).
Mitraalisen vajaatoiminnan kanssa.
Urheilijat lievä tai kohtalainen mitraalisen regurgitaatio kaikukardiografian mukaan (1-2 astetta)... kun EKG:ssä on sinusrytmi, vasemman kammion koon ja keuhkovaltimon paineen normaaliarvot kaikukardiografiassa voi harrastaa kaikkia kilpaurheilulajeja.
Minulla on mitraaliläpän prolapsi ja kolmikulmaläpän prolapsi, ts. kahden venttiilin prolapsi. Voinko "vierittää pois" armeijasta tällaisella diagnoosilla ?
Jos prolapsi ei vaikuta sydämen toimintaan, se on epätodennäköistä. Tällaisia sydämen ultraäänellä havaittuja piirteitä löytyy käytännössä terveiltä ihmisiltä melko usein.
Olen 57-vuotias. Ekokardiografian perusteella minulla on mitraaliläpän prolapsi, 3. asteen mitraalisen regurgitaatio. Molempien eteisten laajennus. Minua tarjotaan sairaalaan, onko se mielestäsi tarpeellista?
Tässä tilanteessa sinun on päätettävä leikkauksesta, koska mitraaliläpän prolapsiin liittyy tapauksessasi suuri mitraalivajaus, joka häiritsee sydämen toimintaa ja voi johtaa sydämen vajaatoiminnan kehittymiseen. Jos sairaalahoitoa tarvitaan leikkauksen ratkaisemiseksi, tämä on tehtävä.
Olen 28-vuotias, havaitsin vahingossa 6 mm:n mitraaliläpän prolapsin ja 1 rkl regurgitaatiota. mitraaliläpän lehdet ovat paksuuntuneita ja kovettuneita. Tricuspid regurgitaatio 1 rkl. Kolme vuotta sitten näin ei ollut EchoKg:ssä. Lääkäri sanoi, että kaikki on kunnossa, mutta luettuani Internetistä artikkeleita prolapsin komplikaatioista 2-4%: lla (tromboembolia, tarttuva endokardiitti, äkillinen kuolema) olen erittäin huolissani. Onko tämä patologia todella vaarallinen?
Älä huoli, he kirjoittavat paljon, mutta kaikkiin ei voi luottaa. Nämä samat komplikaatiot tapahtuvat täysin erilaisella prolapsilla kuin sinun; vakavalla sydänsairaudella tai selkeillä venttiilin rakenteen rikkomuksilla, jotka ilmenevät merkittävänä ja vakavana mitraalisen regurgitaationa - yli 2 astetta. Siksi tällaisten prolapsien yhteydessä leikkaus on tarkoitettu komplikaatioiden välttämiseksi. Mutta tällaisia tapauksia on verrattoman harvemmin kuin MVP havaitaan, mikä ei vaikuta terveyteen millään tavalla.
Infektoivan endokardiitin - läppälehtien tulehduksen - ehkäisy antibiooteilla on tarkoitettu vain leikatun MVP:n tapauksessa. Tämä ei ole tarpeen leikatun prolapsin tapauksessa, koska on todistettu, että endokardiitin riski ei ole suurempi kuin ilman MVP:tä.
Mitraaliläpän prolapsi... kuten sinun, pienellä 1-2 asteen regurgitaatiolla sitä esiintyy hyvin usein terveillä ihmisillä, se kirjataan epäjohdonmukaisesti, eikä se yleensä etene. Se paljastuu useimmiten vahingossa sydämen ultraäänitutkimuksessa. Sen suurin haitta on pelot ja neurotisaatio. Ja mitä tulee muihin MVP:hen liittyviin vakaviin vaaroihin, ne eivät ole korkeammat, vaan alhaisemmat kuin monet muut sairaudet, jotka odottavat henkilöä koko elämän ajan. Esimerkiksi, ylipainoinen ja tupakointi on mittaamattoman haitallisempaa terveydelle kuin pieni mitraaliläpän prolapsi. Ja tästä muuten he eivät kirjoita niin vähän. Mutta valitettavasti he eivät kiinnitä tähän niin paljon huomiota kuin PMK:hen.
Johtaa tervettä kuvaa elämää, syö hyvin, varo hampaitasi, jotta et luo infektioporttia. Älä lankea lävistyksiä ja tatuointeja samoista syistä. Mitään muuta ei tarvita.
Olen 16-vuotias, Echo-KG:n tulosten mukaan sain diagnoosin simpukka aortan läppä 1. asteen puutteella. He sanoivat, että tällä en kelpaa palvelukseen.
Kerro meille, mikä se on ja onko sille tarpeen tehdä jotain?
Tämä on synnynnäinen poikkeama aorttaläpän rakenteessa: kaksi lehtiä oikean kolmen sijasta. Sydänvika itsessään ei ole, koska kaksikynäläppä voi toimia melko menestyksekkäästi - kuten sinun, eikä sillä ole vaikutusta terveyteen.
Joskus iän myötä kaksoiskappaleläpät ovat herkempiä rappeutuville ja tulehdusprosesseille kuin normaalit. Näiden prosessien seurauksena aorttavaurio, aorttastenoosi tai vajaatoiminta voi kehittyä asteittain (yleensä hitaasti), joissain tapauksissa aortta laajenee. Jos vika tulee merkittäväksi ja alkaa häiritä sydämen toimintaa, sinun on leikattava. Jos näin tapahtuu, niin useammin - elämän toisella puoliskolla.
Siksi sydämen ultraäänitutkimus on toistettava vuosittain tilanteen hallitsemiseksi: läppätoiminnon ja aortan koon hallitsemiseksi. Sinun ei tarvitse tehdä mitään, sinulla havaittu 1. asteen aortan vajaatoiminta löytyy usein kolmiuloksesta aorttaläppä käytännössä terveillä ihmisillä, merkittävän vian ilmentymä ei ole. Huolimatta siitä, että kaksikulmio-aorttaläpän läsnäolo vaikuttaa asepalvelukseen, tavallisessa elämässä rajoituksia liikunta, virkistys- ja vapaa-ajan urheilua ei vaadita. Liiallinen kuormitus "suuria" kilpailulajeja ja korkeita saavutuksia ovat sopimattomia.
Minut löydettiin sydämen ultrassa avoin soikea ikkuna... Miten se uhkaa minua? Pitääkö minun tehdä jotain?
Avointa soikeaa ikkunaa (OOO) interatrial väliseinässä ei pidetä sydänvikaena, koska tämä ei ole sydämen kehityksen rikkomus, vaan sen kohdunsisäisen tilan jäännösilmiö. Sikiössä se toimii, ja lapsen syntymän jälkeen sen tarve katoaa ja sulkeutuu, yleensä ensimmäisen elinvuoden aikana. Mutta joskus (25-30% tapauksista) tätä ei tapahdu, ja sitten se havaitaan ultraäänellä, useammin vahingossa, sekä lapsilla että aikuisilla. LLC ei häiritse sydämen toimintaa, joten sitä ei leikata... sinun ei tarvitse tehdä sen kanssa mitään. Fyysisen aktiivisuuden rajoituksia ei vaadita, vain sukellus (syväsukellus) on vasta-aiheista. Suurilla syvyyksillä tämä eteisten välinen ikkuna voi saada patologisen merkityksen.
Joskus jo aikuisiässä syntyy tilanne, kun LLC on järkevää sulkea, yleensä pienen suonensisäisen leikkauksen avulla. Se liittyy toistuviin aivohalvauksiin, joilla ei ole suoraa selitettävää syytä ja joita ei voida estää verihiutalelääkkeillä. Silloin voidaan epäillä, että aivohalvauksen syynä on veritulppien siirtyminen (embolia) suonista (esim. alaraajojen tromboflebiitin yhteydessä), jotka normaaleissa olosuhteissa (kun soikea ikkuna on kiinni) pääsevät aivot (ja siten aiheuttaa aivohalvauksen) eivät voi verenkierron rakenteen vuoksi ... Jos LLC on olemassa, tällainen (paradoksaalinen) veritulpan reitti on mahdollinen. Siksi tällaisessa tapauksessa tehdään perusteellisempi tutkimus LLC:n sulkemisen ratkaisemiseksi. Mutta sinun on ymmärrettävä oikein: LLC: n läsnäolo ei sinänsä ole aivohalvauksen syy. Aivohalvauksen syy on tromboembolia, laskimojärjestelmään, useimmiten jalkojen syvissä verisuonissa muodostunut veritulppa tulee aivosuoneen. Ja jos ei ole laskimotromboosia, ei ole mistä saada veritulppaa, LLC:n kautta ei ole paradoksaalisen tromboembolian lähdettä.
He löysivät lapseni lisäsointuja sydämen ultraäänitutkimukseen. Pitääkö minun tehdä jotain?
Ei. Tällä ominaisuudella ei ole mitään arvoa terveydelle..
Menimme poikamme kanssa EchoCG:hen, he löysivät hänet Mitraaliläpän PDM... Miten se seisoo ja mitä se on.
DPM - apupapillaarilihas... Se on synnynnäistä pieni poikkeama, joka ei vaikuta sydämen terveyteen ja työhön.
Mitraaliläpän prolapsi
Mitraaliläpän prolapsi - mitraaliläpän yhden tai molempien lehtisten roikkuminen vasempaan eteiseen vasemman kammion supistumisen aikana.
Mitaaliläpän prolapsin ilmenemismuodot kirjataan ensimmäisen kerran 10-16 vuoden iässä. Tämä ilmiö kuvattiin suhteellisen äskettäin - vasta viime vuosisadan 60-luvun jälkipuoliskolla, kun sydämen ultraäänitutkimusmenetelmä ilmestyi.
Syitä
- Perinnöllinen sairaus, johon liittyy mitraaliläpän lehtisten epämuodostumia
- Marfanin oireyhtymä ja muut synnynnäiset sairaudet sidekudos kuten Ehlers-Danlosin oireyhtymä, elastinen pseudoksantooma, osteogenesis imperfecta
- Sikiön altistuminen myrkyllisille aineille raskauden viimeisen kolmanneksen aikana
- Papillaarilihasten venttiilin verenkierron rikkominen
- Reumatismi
- Hypertrofinen kardiomyopatia
Mitaaliläpän prolapsin oireet
Useimmissa tapauksissa tauti on piilevä ja havaitaan sattumalta ennaltaehkäisevän tutkimuksen aikana.
Muissa tapauksissa mitraaliläpän prolapsin ilmenemismuotoja ovat mm
- kipu vasemmalla puolella rintakehä(ompeleminen, särky, ilman yhteyttä liikunta, joka kestää joko muutaman sekunnin puukottavan kivun tai tunteja kipeän vuoksi),
- ilmanpuutteen tunne (halutaan hengittää syvään, täyteen),
- valitukset sydämentykytys, harvinaisen sydämen sykkeen tunne, epätasaisen sykkeen tunne, sydämen "vajoaminen",
- "jäähdytyksen" tunne
- pitkäaikainen subfebriilitila (lievä lämpötilan nousu) infektioiden jälkeen,
- toistuva tai päinvastoin harvinainen virtsaaminen vastauksena psykoemotionaaliseen stressiin,
- päänsärkyä aamulla ja illalla. huimaus, mielialan epävakaus.
Kysely
- Potilaiden, joilla on mitraaliläpän prolapsi, tavanomaisessa EKG:ssä muutoksia ei havaita. Muutokset havaitaan useimmiten Holter-valvonnalla.
- Sydämen ultraääni
Prolapsin hoito
- Latentti prolapsin kulku ilman mitraaliläpän vajaatoiminnan merkkejä, hoitoa ei tarvita
- Suositeltava ultraäänitarkastus 1-2 vuoden välein
- On suositeltavaa lopettaa vahvan teen, kahvin, alkoholin juominen sekä tupakointi
- Magnesiumin lisäystä suositellaan. Tutkijat ovat havainneet magnesiumin tason laskun potilaiden, joilla on mitraaliläpän prolapsi, kehossa.
Ennuste
Yleensä mitraaliläpän prolapsi on hyvänlaatuinen. Komplikaatioita esiintyy useammin potilailla, joilla on systolinen sivuääni, paksuuntunut, pitkänomainen mitraaliset näppylät tai vasemman kammion tai vasemman eteisen ontelon lisääntyminen.
Mitraaliläpän prolapsi
Mikä se on
Mitraaliläpän prolapsi (MVP) on sydämen mitraaliläpän yhden tai molempien lehtisten pullistuminen (erottelee vasemman eteisen vasemmasta kammiosta) vasemman eteisen onteloon vasemman kammion supistumisen aikana. Se on melko yleinen sairaus - sitä esiintyy 15-25 prosentilla ihmisistä. Naisilla 9-10 kertaa useammin kuin miehillä. Se havaitaan yleensä nuorena (15-30-vuotiaana).
Tällä hetkellä ensisijaisen ja toissijaisen MVP:n välillä on ero. Primaarisen mitraaliläpän prolapsin syyt ovat perinnöllisyys tai synnynnäiset sidekudossairaudet.
Toissijaisen MVP:n syyt ovat reuma, sydäntulehdus, rintakehän trauma ja jotkut muut sairaudet.
Miten se ilmenee
Useimmat ihmiset eivät tiedä prolapsin esiintymisestä - heidän sairautensa on oireeton. Sydämen alueella voi olla valituksia tuskallisista tuntemuksista, jotka yleensä syntyvät emotionaalisten kokemusten taustalla, jotka eivät liity fyysiseen toimintaan ja joita nitroglyseriini ei poista. Kipu ei yleensä ole voimakasta, vaan pitkittynyttä, johon liittyy ahdistusta ja sydämentykytys. Sydämen työn keskeytymisen tunteet ovat mahdollisia.
Useimmissa tapauksissa mitraaliläpän prolapsi etenee suotuisasti, eikä sillä ole vaikutusta elämään ja työkykyyn.
Diagnoosi
Mitraaliläpän esiinluiskahdus aiheuttaa joskus lievää systolista sivuääniä, joka kuuluu auskultaatiossa (kuuntelussa) kärjen yli ja mitraaliläpän projektiossa. Mutta useammin MVP:n esiintyminen havaitaan sattumalta kaikukardiografian aikana. Tämän menetelmän avulla voit myös tunnistaa prolapsin asteen ja sen vaikutuksen normaaliin verenkiertoon.
Hoito
Jos mitraaliläpän prolapsi on vähäinen ja rytmihäiriöitä ei ole, aktiivista hoitoa ei tarvita. Vakavan prolapsin yhteydessä, johon liittyy kipua, rytmihäiriöitä, käytetään beetasalpaajia. Erittäin harvinaisissa tapauksissa tarvitaan kirurgista hoitoa.
Hoitomenetelmä valitaan mitraaliläpän prolapsin asteen ja sen vaikutuksen verenkiertoon mukaan. Tilaa seurataan kaikukardiografialla, joka tehdään yleensä kerran vuodessa.
Prolapsi ymmärretään yleisesti tarkoittavan toisen tai molempien mitraalisen ja (tai) toisen sydämen läpän pullistumaa tai taipumista sydämen proksimaalisesti sijaitsevan kammion suuntaan. Mitä tulee mitraaliläpän esiinluiskahdukseen, lehtiset pullistuvat vasemman eteisen onteloon.
Mitaaliläppäprolapsin esiintyvyys on yksi yleisimmistä ja kliinisesti merkittävimmistä sydämen läppälaitteiston poikkeavuuksista. Tätä oireyhtymää havaitaan 3-10 %:lla tapauksista väestötutkimuksissa, ja lapsilla ja nuorilla mitraaliläpän prolapsin esiintymistiheys on huomattavasti suurempi kuin aikuisväestössä. Prolapsin yleisyydessä on merkkejä etnisistä eroista.
D.N. Bochkovan mukaan, joka tutki noin 2000 nuorta ja nuorta fono- ja kaikukardiografialla, mitraaliläpän prolapsi havaitaan 2,6 %:ssa tapauksista (miehillä - 2,8 %:lla, naisilla - 7,8 %:lla. %).
Mitraaliläpän prolapsin kuvasi ensimmäisenä J. B. Barlow. On osoitettu, että angiografisessa tutkimuksessa havaittu mitraaliläpän lehtisen painuminen vastaa tiettyä luetteloa kliinisistä, EKG- ja auskultatiivisista muutoksista.
Tietojen kertyessä kävi selväksi, että vaikka valituksia ei olisikaan ollut, kliiniset oireet ja auskultatiiviset muutokset eivät sulje pois mitraaliläpän prolapsin mahdollisuutta.
Etiologia ja patogeneesi... Mitraaliläpän prolapsin syyt ovat hyvin erilaisia. On tapana erottaa primaarinen ja sekundaarinen prolapsi. Primaarista mitraaliläpän prolapsia kutsutaan, jonka esiintymistä ei voida yhdistää mihinkään tunnetuista sairauksista tai epämuodostumista. Toissijainen on sellainen, joka kehittyy tunnettujen sairauksien tai patologisten muutosten perusteella. On täysin ymmärrettävää, että sekä primaarista että sekundaarista mitraaliläpän prolapsia voi esiintyä nuorilla.
Niistä sairauksista, jotka voivat johtaa mitraaliläpän prolapsin kehittymiseen nuorilla, on mainittava Marfanin ja Ehlers-Danlosin oireyhtymät, reumaattinen endokardiitti, sydänlihastulehdus ja synnynnäiset sydänvauriot. Toissijainen esiinluiskahdus voi johtua erilaisista tulehduksellisista tai sepelvaltimoista peräisin olevista sairauksista, ja se liittyy siitä johtuvaan papillaarilihasten ja läppien toimintahäiriöön. Ilmeisten sidekudoksen systeemisten leesioiden yhteydessä MVP on yksi sellaiselle vauriolle ominaisista oireista.
Primaarinen esiinluiskahdus on eniten kiinnostava lääkärin näkökulmasta. Sen tärkein syy nuorilla on DST ja perinnöllinen kollageeniaineenvaihdunnan ja ennen kaikkea tyypin III kollageenin häiriö. Tässä tapauksessa irtonaisista myksomatoottisista rakenteista koostuva prolapsoituneen venttiilin keskikerros kasvaa epätavallisesti happamien mukopolysakkaridien vuoksi. Lievissä tapauksissa myksoidistrooman laajenemiseen ei liity merkittävää venttiilikoon kasvua. Myxoid-strooman määrän lisääntyessä venttiilien koko kasvaa ja alkaa prolapsoitua. Elektronimikroskopiatiedot osoittavat kyynelten esiintymisen ja kollageenikuitujen pirstoutumisen. Endoteelin repeytyessä luodaan suotuisat olosuhteet verihyytymien muodostumiselle ja endokardiitin kehittymiselle.
Myksomatoottista proliferaatiota voi esiintyä lehtisten lisäksi myös jänteissä ja venttiilirenkaissa. Sellainen jänteiden lisääntyminen voi aiheuttaa niiden repeytymisen tai repeämisen, ja myksomatoottiset muutokset venttiilin renkaan alueella voivat johtaa sen laajentumiseen ja kalkkeutumiseen. Tällaisia kollageenivaurioita ei havaita vain Marfanin tai Ehlers-Danlosin oireyhtymissä, vaan myös erilaistumattomassa CTD:ssä. Käytännön näkökulmasta tämä tarkoittaa, että kolmen tai useamman CTD:n fenotyyppisen oireen läsnä ollessa ja prolapsin samanaikaisen havaitsemisen yhteydessä jälkimmäistä on pidettävä seurauksena sidekudoksen systeemisestä viasta. Tämän voivat vahvistaa niiden tutkijoiden tiedot, jotka havaitsivat usein mitraaliläpän prolapsin ja muiden pienten sydämen poikkeavuuksien yhdistelmän.
Meidän näkökulmastamme idiopaattista mitraaliläpän prolapsia tulisi kutsua vain niissä tapauksissa, joissa se ei ole yhdistetty muihin CTD:n fenotyyppisiin oireisiin ja sitä voidaan pohjimmiltaan pitää eristettynä. Tällaisissa tapauksissa CTD-oireiden puuttuminen voi liittyä lääketieteellisen tutkimuksen riittämättömään syvyyteen ja perusteelliseen tai puutteellisiin diagnostisiin kykyihin.
Prolapsin oireet... Primaarisen mitraaliläpän prolapsin kliiniset oireet ovat erittäin erilaisia. Suurin osa ihmisistä, joilla on EchoCG-prolapsi, ei valita, eikä instrumentaalinen tutkimus välttämättä paljasta poikkeavuuksia. Samaan aikaan prolapsiin liittyy usein hyvin selvä kliininen kuva. Ensinnäkin pitäisi kutsua psykovegetatiivinen patologia. Prolapsille tyypillisimpiä ovat asteniset häiriöt, lisääntynyt psykomotorinen ärtyneisyys, kohtuuttomat ahdistukset ja pelot.
Somato-vegetatiivisia vaivoja ovat sydämentykytys, sydämen vajaatoiminta ja kardialgia. Melko usein nuorilla, joilla on mitraaliläpän prolapsi, on rytmihäiriöitä ja sydäntukoksia. Prolapsin kliinisten oireiden vakavuus määräytyy suurelta osin sekä sydämen paikallisten muutosten vakavuudesta (läppäprolapsin aste, muiden sydämen poikkeavuuksien ja mitraalisen regurgitaation esiintyminen) että CTD:n yleisyydestä.
Prolapsin kulku ilman mitraalisen regurgitaatiota ja kliinisiä oireita on suotuisa suurimmassa osassa tapauksia. Prolapsin havaitsemisella lapsilla ja nuorilla ei ole kliinistä merkitystä, jos siihen ei liity prolapsin ja (tai) mitraalisen regurgitaation vaikeusasteen lisääntymistä.
Eniten huomiota tulee kiinnittää nuoriin, joilla prolapsiin liittyy kliinisiä oireita ja siihen liittyy regurgitaatiota. Lisäksi regurgitaatio voi lisääntyä ajan myötä noin 15 prosentissa tapauksista.
Komplikaatiot... Lisääntyvän mitraalisen regurgitaation syynä voi olla mitraalirenkaan liiallinen venyminen ja prolapsoituvien kuppien myksomatoottinen rappeutuminen, vaan myös silmänympäryksen repeämä tai siihen liittyvä tarttuva endokardiitti. Jälkimmäisen kehittyminen on täynnä tromboembolisia komplikaatioita. Vaikka tällaiset komplikaatiot ovat melko harvinaisia ja niitä havaitaan pääsääntöisesti yli 50-vuotiailla miehillä, niiden vaara on syytä muistaa myös nuorilla. Joka tapauksessa ei voida täysin luopua ajatuksesta, että aivoverenkiertohäiriöt, verkkokalvon akuutit verenkiertohäiriöt ja sydänlihaksen fokaaliset muutokset nuorilla ihmisillä, joilla ei ole merkkejä sepelvaltimon ateroskleroosista, voivat liittyä vastaavien valtimoiden emboliaan.
Sydämensisäisten veritulppien muodostumisen ja myöhempien embolisten komplikaatioiden syynä voi olla infektoivan endokardiitin lisäksi myös lisääntynyt verihiutaleiden aggregaatio läppämien myksomatoottisen rappeuman kohdissa.
Mitraaliläpän esiinluiskahdukseen liittyy usein (50–90 % tapauksista) monenlaisia sydämen rytmihäiriöitä, joista erityisen yleisiä ovat sinussolmun ja AV-katkon autonomiset toimintahäiriöt sekä supraventrikulaariset ja kammion ekstrasystolit.
Prolapsin rytmihäiriöiden syyt ovat edelleen epäselviä. Tällaisten tapausten todennäköisimpien mekanismien joukossa sitä tulisi ensinnäkin kutsua DST:n aiheuttamaksi autonomiseksi toimintahäiriöksi. On mahdollista, että kardiomyosyyttien sähköinen aktiivisuus lisääntyy vasemmassa eteisessä, jota ärsyttää prolapsoituva lehtinen systolen aikana. Jotkut tutkijat kuten mahdollinen mekanismi rytmihäiriöiden kehittyminen mitraaliläpän prolapsin kanssa osoittaa papillaarilihasten liiallista jännitystä, joka johtuu lehtisten esiinluiskahduksesta ja siitä johtuvasta sepelvaltimon kouristuksesta.
Mitraaliläpän prolapsissa, joka ei liity orgaanisiin sydänsairauksiin, johtava rooli sydämen rytmihäiriöiden kehittymisessä on muutos impulssien johtamisessa AV-liitoksen läpi.
Supraventrikulaariset paroksismaaliset takykardiat, joihin liittyy prolapsi, ovat melko yleisiä. Niiden esiintyminen liittyy vasemmanpuoleisten apuväylien esiintymiseen henkilöillä, joilla on prolapsi. Prolapsin ja WPW-ilmiöiden havaitsemisaste on korkea. WPW-merkkien puuttuminen EKG:stä ei anna aihetta uskoa lisäreittien puuttumiseen. Tämä on erityisen tärkeää muistaa havaittaessa kohtauksellisia rytmihäiriöitä nuorilla, joilla on mitraaliläpän prolapsi, ja useammin suoritettaessa sähköfysiologisia tutkimuksia.
Oletuksena on, että lisäreittien ja prolapsin yhdistelmän korkea esiintymistiheys ei ole sama kuin poikkeavuuksien kanssa, kuten jotkut tutkijat uskovat, mutta sitä tulisi pitää DST:n ilmentymänä.
Toinen tärkeä EKG-löydös prolapsissa voi olla pidentynyt QT-aika, joka voi itsessään vaikuttaa kammiotakykardian kehittymiseen.
Kysymys prolapsin ja äkillisen sydänkuoleman välisestä suhteesta ansaitsee erityistä huomiota. Vastoin vallitsevaa käsitystä lisääntynyt vaaraäkillinen kuolema mitraaliläpän prolapsin kanssa, niiden välinen suhde on edelleen todistamaton. Useat äkillisesti kuolleiden nuorten ruumiinavauksessa tehdyt prolapsin löydökset eivät voi toimia todisteena tällaisesta suhteesta, koska ei ole näyttöä prolapsin osallisuudesta äkillisen kuoleman kehittymiseen.
Samanaikaisesti on vaikea luopua ajatuksesta, että prolapsin yhteydessä joskus esiintyvillä sähköisen epävakauden ja johtumishäiriöiden ilmenemismuodoilla ei ole merkitystä äkillisen kuoleman kehittymisessä. Tehkäämme toinen ehdotus mahdollisista äkillisen kuoleman syistä mitraaliläpän prolapsissa. Jos tarkastelemme prolapsia DST-oireyhtymän erityisenä ilmentymänä, voidaan olettaa, että näillä yksilöillä prolapsi liittyy useammin valtimoiden, piilotettujen apuväylien ja lihassiltojen epänormaaliin kehittymiseen, mikä voi johtaa paikalliseen iskemiaan ja vatsan sähköiseen epävakauteen. sydänlihas.
Luokittelu... Ei ole yleisesti hyväksyttyä mitraaliläpän prolapsin luokitusta. On tapana erottaa ne alkuperän (ensisijainen, sekundaarinen, idiopaattinen), tonic (etu, taka, molemmat läppä) mukaan, vakavuuden, prolapsin ajankohdan mukaan (varhainen, myöhäinen, holosystolinen). V viime vuodet ilmestyi kannattajia kaikukardiografian käytölle - myksomatoottisen rappeuman luokittelulle prolapsia sairastavilla henkilöillä. Kirjoittajat ehdottavat erottamaan kolme myksomatoottisen rappeuman vakavuusastetta mitraaliläpän lehtisten paksuuntumisen vakavuudesta riippuen.
Mitaaliläpän pullistuman vakavuuden mukaan N.M. Mukharlyamov et al. erotettiin kolme luokkaa: I - 3-6 mm, II - 6-9 mm, III - yli 9 mm.
Mitaaliläpän esiinluiskahduksia arvioitaessa tulee myös arvioida mitraalisen regurgitaation vakavuus. Doppler-kaikukardiografian mukaan on tapana erottaa 4 mitraalisen regurgitaatioastetta:
1) regurgitanttivirtaus tunkeutuu vasemman eteisen onteloon yli 20 mm;
2) virtaus tunkeutuu enintään puoleen eteisen pituudesta;
3) virtaus tunkeutuu yli puoleen eteisen pituudesta, mutta ei saavuta sen "kattoa";
4) virtaus saavuttaa takaseinän, tulee vasemman eteisen lisäkkeeseen tai keuhkolaskimoihin.
Diagnostiikka... Lääkäri voi jopa epäillä DST:tä ja prolapsin mahdollisuutta tutkiessaan teini-ikäistä. Korkea kasvu, Pitkät kädet ja sormet, rintakehän epämuodostumat, hypomastia, asennon häiriöt ja skolioosi yhdessä litteän jalkojen kanssa, korkea "goottimainen kitalaki" - eli kaikkien CTD:lle tyypillisten fenotyyppisten oireiden pitäisi saada lääkäri havaitsemaan sydämen CTD yleensä ja prolapsi tietty. Myös sukuhistoria on erittäin tärkeä. J. K. Perloff et al.:n mukaan sen tosiasian, että toisella vanhemmista havaitaan ilmeisiä prolapsin merkkejä, pitäisi ehdottaa teini-ikäisen prolapsin mahdollisuutta. Lääkärin valppauden pitäisi myös aiheuttaa valituksia ohimenevästä näön heikkenemisestä ja pyörtymisestä.
PCG-tutkimuksessa tyypillisin systolinen napsahdus, joka tapahtuu aikaisintaan 0,14 s I-äänen jälkeen, ja myöhäinen systolinen sivuääni. Napsautus johtuu ylimääräisten jänteiden jännityksestä ja venttiileistä prolapsista systolen keski- tai loppukolmanneksessa, ja se kuuluu yleensä rintalastan vasempaan reunaan. Napsautuksen takana ja joskus ilman sitä tallennetaan myöhäinen systolinen sivuääni, joka saavuttaa II-äänen ja liittyy mitraalisen regurgitaatioon.
Mitä voimakkaampi regurgitaatio, sitä pidempi systolinen sivuääni prolapsin aikana. On tärkeää korostaa, että klassinen auskultatorinen prolapsin kuva ei läheskään aina täyty ja lääkärin tulee varautua siihen, että napsahdus ja melu voidaan rekisteröidä sekä yksittäin että yhdessä, mutta niitä ei välttämättä rekisteröidä ollenkaan. Auskultaatiokuva määräytyy suurelta osin sydämensisäisen hemodynamiikan luonteen mukaan ja voi muuttua merkittävästi fysiologisten liikkeiden aikana ja farmakologisten aineiden vaikutuksen alaisena.
Kaikki, mikä vaikuttaa vasemman kammion koon pienenemiseen, vastuksen vähenemiseen ulostyönnön aikana tai laskimopalautuksen heikkenemiseen (siirtyminen ortoasentoon, Valsalva-liike, amyylinitriitin sisäänhengitys) johtaa systolisen klikkauksen ja melun siirtymiseen sen jälkeen systolen alkamiseen. Päinvastoin, siirtyminen makuuasentoon, jalkojen nostaminen tai kyykky, sanalla sanoen kaikki liikkeet, jotka edistävät verenkierron keskittämistä tai vasemman kammion täyttymisen lisääntymistä, johtavat napsautuksen vähenemiseen tai katoamiseen. ja melu, mikä kuvastaa mitraalisen regurgitaation vähenemistä.
EKG-tutkimus mitraaliläpän prolapsista, vaikka se ei ole riittävän spesifinen, voi merkittävästi auttaa arvioimaan prolapsin kliinistä merkitystä ja määrittämään ennusteen. EKG:ssä havaitut muutokset voivat liittyä sekä sydämen rytmihäiriöihin että repolarisaatioprosesseihin, joihin kuuluvat kaksinkertaiset tai käänteiset T-aallot ja ST-segmentin lievä painuminen vakio- ja unipolaarisissa johtimissa, mikä heijastaa vasemman kammion anterolateraalisten osien potentiaalia. Tällaiset muutokset liittyvät yleensä papillaarilihasten ja vasemman kammion viereisten osien iskemiaan, joka johtuu näiden osien kuormituksen lisääntymisestä läpän prolapsin vuoksi.
Kaksiulotteisen kaikukardiografian menetelmällä tehdyssä tutkimuksessa prolapsi tunnistetaan, kun toinen tai molemmat lehtiset ylittävät mitraalirenkaan tason. Ylidiagnoosin välttämiseksi ja kaksiulotteisella kaikukardiografialla on tarpeen suorittaa tutkimus niistä asennoista, jotka ylittävät venttiilin anteroposteriorisessa suunnassa (parasternaalinen pääsy pitkää akselia pitkin).
Doppler-ultraääni on merkittävä lisä kaikukardiografiaan prolapsin kliinisen merkityksen diagnosoinnissa ja arvioinnissa. Tämän menetelmän avulla voit arvioida mitraalisen regurgitaation esiintymistä ja vakavuutta ja lisätä kaikukardiografian herkkyyttä ja spesifisyyttä. On korostettava, että itse mitraaliläpän regurgitaatiota ei pidä pitää mitraaliläpän prolapsin vahvistuksena, koska pieni läppäreurgitaatio on mahdollista tavallisilla esitteillä. M. Schillerin ja M. A. Osipovin mukaan vain myöhäistä systolista mitraalisen regurgitaatiota voidaan pitää prolapsin seurauksena.
Diagnoosikriteerit... Prolapsin diagnosoimiseksi tulisi käyttää useita kliinisiä ja instrumentaalisia kriteerejä, joita J.K. Perloff et ai. ehdotetaan jaettavaksi kolmeen ryhmään. Nämä kriteerit ovat nykyään yleisiä.
Erotetaan joukko suuria ja pieniä kriteerejä sekä epäspesifisiä löydöksiä. Suuret ja pienet kriteerit sisältävät kaikukardiografia ja auskultatiiviset merkit, jotka edistävät MVP:n tunnistamista sen alkuperästä riippumatta. Jopa yksi isoista kriteereistä riittää diagnosoimaan prolapsin. Pienet kriteerit, vaikka ne antavat aihetta epäillä prolapsia, eivät sinänsä salli tämän diagnoosin tekemistä.
Lopuksi kolmas kriteeriryhmä - epäspesifiset löydökset - ovat erityisen yleisiä prolapsissa. Nämä merkit havaitaan kuitenkin ilman prolapsia, eli niillä on alhainen spesifisyys. Tämä voi sisältää kaikki edellä mainitut fenotyyppiset ominaisuudet ja jotkut instrumentaalitutkimuksen aikana havaitut poikkeamat.
Edellä esitetystä seuraa, että mitraaliläpän prolapsia diagnosoitaessa on aina pyrittävä löytämään perimmäinen syy, ja vain niissä harvoissa tapauksissa, joissa tätä syytä ei voida tunnistaa, voidaan tehdä idiopaattisen prolapsin diagnoosi. Kaikissa muissa tapauksissa prolapsin diagnoosia edeltää diagnoosi, joka selittää prolapsin alkuperän. Prolapsin diagnoosin jälkeen tulee saada tiedot sen kliinisestä merkityksestä ja komplikaatioiden esiintymisestä.
Esimerkkejä diagnoosin sanamuodosta mitraaliläpän prolapsin tunnistamisessa.
Marfanin oireyhtymä. Molempien mitraaliläpän lehtisten toissijainen prolapsi (aste II) ja niiden myksomatoottinen rappeuma. III asteen mitraalinen regurgitaatio.
Sydämen sidekudoksen dysplasian oireyhtymä. Mitaaliläpän takaosan prolapsi (aste I). 1. asteen mitraalinen regurgitaatio.
Erotusdiagnoosi Useimmiten suoritetaan reumaattisen etiologian hankitulla sydänsairaudella - mitraaliläpän vajaatoiminnalla. Selventää reumaattisen sydänsairauden diagnoosia, vastaavaa historiaa, auskultatiivisen kuvan dynamiikkaa, laboratoriotutkimus... Tärkein instrumentaalinen erotusdiagnoosin menetelmä vaikeissa tapauksissa on Doppler-kaikukardiografia.
Taudin seuraukset ja ennuste. Yksilöillä, joilla on mitraaliläpän esiinluiskahdus, oireettomia ja komplikaatioita, on hyvä ennuste, eivätkä he tarvitse hoito- ja ehkäisytoimenpiteitä. Tällaisissa tapauksissa voidaan vain suositella määräaikaista kliinistä ja instrumentaalista tutkimusta.
Prolapsin hoito... Suurin osa ihmisistä, joilla on mitraaliläpän prolapsi ja hemodynaamisesti merkityksetön mitraalipulssi, eivät tarvitse erityishoitoa. Tämä lausunto pätee tietysti vain tapauksissa, joissa MVP on satunnainen kaikukardiografinen löydös, eikä sitä pidetä sidekudoksen systeemisen vian ilmentymänä. Kun kliinisesti merkittävä CTD havaitaan, tämän patologian ja sen johtavien kliinisten ilmenemismuotojen täydellinen hoito on välttämätöntä.
Henkilöt, joilla on esiinluiskahduksia, joilla on lehtisten myksomatoottinen rappeuma, II-III asteen mitraalisen regurgitaatio, korkea-asteiset kammioiden ennenaikaiset lyönnit ja kohtaukselliset kammiorytmihäiriöt, AV johtumishäiriöt (II asteen AV-katkos tai enemmän), pitkittynyt QT-oireyhtymä ja pyörtymisen historian tulisi katsoa kuuluvan riskiryhmään. Tällaiset nuoret, joilla on mitraaliläpän esiinluiskahdus, vaativat enemmän huomiota ja säännöllistä lääkärin valvontaa. Prolapsia sairastavien henkilöiden, joilla on autonomisen toimintahäiriön ja hyperadrenergian merkkejä, tulee saada beetasalpaajia.
Erittäin mielenkiintoinen ja lupaava suunta mitraaliläpän prolapsin hoidossa on magnesium-ionien käyttö. Tosiasia on, että magnesium-ionien puutteen olosuhteissa fibroblastit tuottavat viallista kollageenia, mikä puolestaan vaikuttaa prolapsin kliinisten oireiden huononemiseen. A.I. Martynov et ai. suoritti laajan tutkimuksen magnesium-ionien tehokkuudesta prolapsissa. Potilaat saivat magnesiumorotaattia (Magnerot-tabletteja) vuorokausiannoksena 3000 mg kuuden kuukauden ajan. Näytetään korkea hyötysuhde tämä hoitomenetelmä, joka johti kliinisten oireiden täydelliseen tai lähes täydelliseen vähenemiseen puolella potilaista, joilla oli mitraaliläpän prolapsi. Monilla havainnointiryhmän potilailla positiivisiin kliinisiin oireisiin liittyi ihobiopsian histologisen analyysin mukaan merkittäviä morfologisia muutoksia ihon tilassa.
Merkittävässä ja etenevässä mitraaliläpän regurgitaatiossa, joka ei reagoi lääkehoitoon, voidaan esittää kysymys mitraaliläpän kirurgisen korjauksen tarkoituksenmukaisuudesta.
Ennaltaehkäisy... Infektoivan endokardiitin kehittymisen riski on suurin henkilöillä, joilla on mitraaliläpän prolapsi, systolinen napsahdus ja myöhäinen systolinen sivuääni. Tällaisille potilaille on tarkoitettu kroonisten infektiopesäkkeiden kuntoutusta. Ihmisille, joilla on pidentynyt QT-aika tai pyörtyminen, tulee määrätä rytmihäiriölääkkeitä hengenvaarallisten sydämen rytmihäiriöiden estämiseksi.
Nuoret, joilla on esiinluiskahdus ja joilla ei ole selkeitä CTD:n fenotyyppisiä merkkejä, merkittävää mitraalista regurgitaatiota ja heikentynyttä toimintavarantoa, tulee sijoittaa ensimmäiseen (D-1) ambulanssin tarkkailuryhmään, eikä niitä tule rajoittaa liikuntakasvatukseen. Henkilöt, joilla on esiinluiskahduksia ja joilla on selkeitä DST:n fenotyyppisiä ilmenemismuotoja (litteät jalat, muutokset asennossa ja skolioosi, autonominen toimintahäiriö) ilman ilmeisiä patologisia poikkeavuuksia sydämessä, kutsutaan D-2-ryhmään. Prolapset nuoret, joilla on selkeitä poikkeavuuksia sydämen toiminnassa, ovat vaarassa, ja heidät tulisi sisällyttää ryhmään D-3. Niitä hoidetaan vähintään 2-4 kertaa vuodessa ja se sisältää Doppler-kaikukardiografiatutkimuksen, EKG-rekisteröinnin levossa ja rasituksen jälkeen, päivittäisen seurannan. Kliinisten oireiden regression sekä mitraaliläpän prolapsin ja (tai) mitraalisen regurgitaation vakavuuden myötä nuoret siirretään ryhmiin D-1 ja D-2.
Päinvastoin, kun prolapsin ja mitraalisen regurgitaation merkit lisääntyvät ja vielä enemmän läppien myksomatoottisen rappeuman lisääntyessä ja läppäihin ilmestyy kasvillisuutta, sairaalahoito on tarpeen perusteellista tutkimusta ja tarvittaessa. , antibakteerinen, antikoagulantti ja oireenmukainen hoito.
Henkilöt, joilla on riskiryhmään kuuluva primaarinen ja sekundaarinen mitraaliläpän prolapsi, ovat vasta-aiheisia ammateissa, jotka vaativat suurta fyysistä rasitusta, pysy ulkona, kuumissa liikkeissä ja kylmähuoneissa. Heille ei myöskään näytetä ammatteja, joihin liittyy riski muiden hengelle. Prolapsin kohdalla, joka ei edellytä riskiryhmään kuulumista, työrajoitukset määräytyvät perussairauden mukaan.
Mitä tulee muihin MAC:ihin, joiden lukumäärä ja vakavuus liittyvät läheisesti CTD:n vaikeusasteeseen, niitä ovat kolmikulmaisen läpän prolapsi, vasemman kammion useat ja diagonaalisesti sijaitsevat pseudohordit, eteisväliseinän pieni aneurysma, keuhkovaltimon juuren laajeneminen, keuhkovaltimon epäsymmetria. aorttaläpän sulkeminen.