कौन सी विधि संयोजी ऊतक की स्थिति निर्धारित करती है। संयोजी ऊतक डिसप्लेसिया के लक्षण, निदान और उपचार
संयोजी-ऊतक डिस्प्लासिया का सिंड्रोम।
इसलिए। क्लाइचनिकोव, एम.ए. क्लाइचनिकोवा
बचपन के रोग विभाग नंबर 3, रूसी राज्य चिकित्सा विश्वविद्यालय; सीडीसी बच्चों के पॉलीक्लिनिक 69 दक्षिण-पश्चिम प्रशासनिक जिला,
मास्को शहर।
कनेक्टिंग ऊतक - संरचना और कार्य।
शरीर में इसके महत्व से, संयोजी ऊतक (सीटी) एक विशेष स्थान रखता है और यह कोई संयोग नहीं है कि यह कई घरेलू और विदेशी लेखकों द्वारा अध्ययन का विषय है, जो शरीर के कुल वजन का लगभग 50% है। सीटी एक सहायक फ्रेम (कंकाल) और बाहरी पूर्णांक (त्वचा) बनाती है, और रक्त और लसीका के साथ शरीर के आंतरिक वातावरण का निर्माण करती है; चयापचय और ट्राफिक प्रक्रियाओं के नियमन में भाग लेता है; फागोसाइटिक और प्रतिरक्षा प्रणाली के साथ बातचीत, जैविक रूप से सक्रिय पदार्थों की प्रणाली, प्रतिरक्षा और संरचनात्मक होमोस्टैसिस में भाग लेती है।
एसटी विकास का स्रोत मेसेनचाइम है, जिससे बाहरी रूप से इतने असमान ऊतक बनते हैं: त्वचा और हड्डियां, वसा ऊतक, रक्त और लसीका, प्रतिरक्षा प्रणाली, चिकनी मांसपेशियां और उपास्थि।
सीटी के सेलुलर तत्वों को फाइब्रोब्लास्ट्स और उनकी किस्मों (ऑस्टियोब्लास्ट्स, चोंड्रोसाइट्स, ओडोन्टोब्लास्ट्स, केराटोब्लास्ट्स), मैक्रोफेज (हिस्टियोसाइट्स) और मास्ट सेल (मस्तूल कोशिकाओं) द्वारा दर्शाया जाता है। फाइब्रोब्लास्ट के कार्यों में मुख्य पदार्थ (प्रोटिओग्लाइकेन्स और ग्लाइकोप्रोटीन) के कार्बोहाइड्रेट-प्रोटीन कॉम्प्लेक्स का उत्पादन, कोलेजन, रेटिकुलिन और इलास्टिन फाइबर का निर्माण, चयापचय का विनियमन और इन तत्वों की संरचनात्मक स्थिरता, उनके अपचय सहित, के विनियमन शामिल हैं। इसका "सूक्ष्म पर्यावरण" और उपकला-मेसेनकाइमल संपर्क। रेशेदार घटकों के संयोजन में, फ़ाइब्रोब्लास्ट सीटी आर्किटेक्चर का निर्धारण करते हैं।
बाह्य मैट्रिक्स को 3 प्रकार के तंतुओं द्वारा दर्शाया जाता है: इसमें 14 प्रकार के कोलेजन, जालीदार और इलास्टिन फाइबर होते हैं, जो विशेष गुणों के साथ रेशेदार सीटी और सीटी के मुख्य संरचनात्मक तत्व होते हैं। रेशेदार सीटी अंतरकोशिकीय पदार्थ में तंतुओं के विकास की डिग्री के अनुसार ढीले या घने हो सकते हैं। ढीली विकृत सीटी सभी अंगों और ऊतकों का स्ट्रोमा बनाती है। घने गठित रेशेदार सीटी में महत्वपूर्ण ताकत होती है और यह स्नायुबंधन, टेंडन, अंग प्रावरणी, रेशेदार झिल्ली बनाती है। घनी विकृत सीटी भी टिकाऊ होती है और त्वचा (डर्मिस), पेरीओस्टेम और पेरीकॉन्ड्रिअम के निर्माण में भाग लेती है। विशेष गुणों के साथ एसटी श्लेष्म, वसा और जालीदार ऊतकों द्वारा दर्शाया जाता है और श्लेष और श्लेष्मा झिल्ली, डेंटिन, तामचीनी, दंत लुगदी, श्वेतपटल, आंख के कांच के शरीर, वाहिकाओं और उपकला के तहखाने झिल्ली, न्यूरोग्लिया प्रणाली, जालीदार ऊतक का आधार बनाता है। .
कोलेजन प्रकार एक दूसरे से संरचना, अंगों और ऊतकों में प्रमुख स्थान और गठन के स्रोत में भिन्न होते हैं। कोलेजन अणु α-श्रृंखला नामक पॉलीपेप्टाइड श्रृंखलाओं से बना होता है। प्रत्येक α-श्रृंखला में औसतन लगभग 1000 अमीनो एसिड अवशेष होते हैं। कोलेजन की जटिल संरचना को प्रोलाइन, ग्लाइसिन, लाइसिन के अणुओं के प्रत्यावर्तन के साथ-साथ हाइड्रॉक्सिल रूपों के अस्तित्व की विशेषता है जो कोलेजन की विशेषता है - लाइसिन और प्रोलाइन (ऑक्सीलीसिन और ऑक्सीप्रोलाइन)। कोलेजन सामग्री के बीच संबंध विभिन्न प्रकारपूरे शरीर में और उसके व्यक्तिगत अंगों और प्रणालियों में जीवन भर परिवर्तन होता है और कई शारीरिक प्रक्रियाओं की विशेषता होती है।
कई अंगों (लिम्फ नोड्स, प्लीहा, फेफड़े, रक्त वाहिकाओं, डर्मिस की पैपिलरी परत, श्लेष्मा झिल्ली, यकृत, गुर्दे, अग्न्याशय, आदि) के स्ट्रोमा में विशिष्ट कोलेजन फाइबर के अलावा, अन्य फाइबर होते हैं, पहले एस कुफ़र द्वारा नामित (१८७९ जी ।) जालीदार के रूप में। वे एक विशेष प्रोटीन - रेटिकुलिन पर आधारित हैं। जालीदार तंतु कोलेजन फाइबर से छोटी मोटाई, शाखाओं में बंटी और एनास्टोमोसिस में फाइबर के एक नेटवर्क के गठन के साथ भिन्न होते हैं, विशेष रूप से लिम्फ नोड्स और प्लीहा में।
100 से अधिक वर्षों के लिए, लोचदार फाइबर ने शोधकर्ताओं का ध्यान आकर्षित किया है, जो कई अंगों, सुविधाओं के जैव-यांत्रिक कार्यों के कार्यान्वयन में उनके महत्व के कारण है। रासायनिक संरचनाऔर टिंक्टोरियल गुण, रोग प्रक्रियाओं में परिवर्तन की विशिष्टता। प्रकाशित आंकड़ों का विश्लेषण हमें लोचदार ऊतक के संगठन के दो स्तरों को अलग करने की अनुमति देता है: आणविक और अंग-ऊतक, और इनमें से प्रत्येक स्तर पर, संरचनात्मक संगठन की विशिष्टता इस ऊतक की कार्यात्मक संपत्ति को निर्धारित करती है, इसके तहत प्रतिवर्ती विरूपण की क्षमता। यांत्रिक क्रिया का प्रभाव।
तंतुओं के बीच का स्थान पॉलीसेकेराइड के परिसरों से भरा होता है - ग्लाइकोसामिनोग्लाइकेन्स और प्रोटीन के साथ उनके यौगिक - प्रोटीओग्लाइकेन्स और ग्लाइकोप्रोटीन। प्रोटीयोग्लाइकेन्स एसटी के ट्रॉफिक कार्य प्रदान करते हैं: पानी, लवण, अमीनो एसिड और लिपिड का परिवहन, विशेष रूप से अवास्कुलर ऊतकों, संवहनी दीवार, हृदय वाल्व, उपास्थि, कॉर्निया, आदि में।
ST कम से कम 5 सबसे महत्वपूर्ण कार्य करता है: बायोमेकेनिकल, ट्रॉफिक, बैरियर, प्लास्टिक और मॉर्फोजेनेटिक (चित्र 1)।
चावल। 1. संयोजी ऊतक के कार्य।
बायोमेकेनिकल (समर्थन-फ्रेम) सबसे महत्वपूर्ण कार्यों में से एक है। यह शरीर (हड्डी), आंतरिक अंगों (स्ट्रोमा), मांसपेशियों (प्रावरणी), वाहिकाओं (कोलेजन या कोलेजन-लोचदार रीढ़), व्यक्तिगत कोशिकाओं (जालीदार फाइबर) का कंकाल है। सीटी के गुण, जो इस कार्य को करने की अनुमति देते हैं, कई तत्वों द्वारा प्रदान किए जाते हैं: कोलेजन के फ्रेम गुण - ग्लाइकोप्रोटीन, इलास्टिन, फाइब्रोनेक्टिन; ताकत - कोलेजन और ग्लाइकोप्रोटीन द्वारा; प्लास्टिसिटी - इलास्टिन; चिपचिपाहट - प्रोटीयोग्लाइकेन्स; इलास्टोप्लास्टिक गुण - प्रोटीयोग्लाइकेन्स और ग्लाइकोप्रोटीन; सिकुड़न - फाइब्रोब्लास्ट द्वारा। सीटी के गुण, जो मस्कुलोस्केलेटल फ़ंक्शन करने की अनुमति देते हैं, दोनों सेलुलर तत्वों और सीटी के इंटरसेलुलर पदार्थ द्वारा प्रदान किए जाते हैं। इस मामले में, प्रत्येक संपत्ति के प्रकट होने की संभावना कई तत्वों द्वारा दोहराई जाती है।
ट्रॉफिक (चयापचय) कार्य यह इस तथ्य से निर्धारित होता है कि एसटी, रक्त और लसीका वाहिकाओं के साथ, ऊतकों को पोषक तत्व प्रदान करता है और चयापचय उत्पादों को समाप्त करता है। इस मामले में, संवहनी पारगम्यता, इसके आयन-विनिमय गुण, निस्पंदन मुख्य रूप से प्रोटीयोग्लाइकेन्स और ग्लाइकोप्रोटीन की स्थिति से निर्धारित होते हैं, जबकि पारगम्यता और चयापचय सीटी कोशिकाओं द्वारा स्रावित कारकों को नियंत्रित करते हैं - मस्तूल कोशिकाएं, मैक्रोफेज, लिम्फोसाइट्स, फाइब्रोक्लास्ट। मस्त कोशिकाएं कोलेजन पारगम्यता को नियंत्रित करती हैं, और फाइब्रोब्लास्ट कोलेजन, लिपिड, कई एंजाइम, प्रोस्टाग्लैंडीन और चक्रीय न्यूक्लियोटाइड के अलावा संश्लेषित करते हैं। फागोसाइटोसिस के अलावा, मैक्रोफेज ऐसे कारक उत्पन्न करते हैं जो प्रतिरक्षा को प्रभावित करते हैं और अन्य कोशिकाओं की गतिविधि को नियंत्रित करते हैं। चयापचय क्रिया के प्रकार में निक्षेपण का कार्य शामिल होता है (उदाहरण के लिए, वसा ऊतक की कोशिकाओं में लिपिड का जमाव, वसा में घुलनशील विटामिन और हार्मोन, आदि)। कुछ सक्रिय पदार्थ मस्तूल कोशिकाओं में जमा होते हैं।
बैरियर (सुरक्षात्मक) कार्य कार्यान्वित: 1) यांत्रिक बाधाओं के निर्माण में: शरीर (त्वचा), अंग (कैप्सूल, सीरस झिल्ली), पैरेन्काइमल अंग (स्ट्रोमा); 2) गैर-विशिष्ट संरक्षण में (एसटी कोशिकाओं की मदद से फागोसाइटोसिस, एसटी के जीवाणुनाशक गुण, मुख्य रूप से ग्लाइकोसामिनोग्लाइकेन्स)। ग्लाइकोसामिनोग्लाइकेन्स (विशेष रूप से हयालूरोनिक एसिड) जो ऊतक अंतराल को भरते हैं, संक्रमण और विषाक्त पदार्थों के प्रसार को रोकते हैं, जीवाणु एंजाइमों को निष्क्रिय करते हैं); 3) मैक्रोफेज, लिम्फोसाइट्स और प्लाज्मा कोशिकाओं द्वारा की गई प्रतिरक्षा प्रतिक्रिया में। सीटी का सुरक्षात्मक कार्य, जिसमें इसके सभी सेलुलर तत्व और अंतरकोशिकीय घटक शामिल होते हैं, पैथोलॉजी में सूजन, संगठन, एनकैप्सुलेशन आदि के रूप में स्पष्ट रूप से दर्शाया जाता है।
प्लास्टिक (पुनरावर्ती, अनुकूली) समारोह न केवल शारीरिक, बल्कि पुनर्योजी उत्थान भी प्रकट होता है, घाव भरने में, परिगलन के फॉसी के संगठन, रक्त के थक्कों के पुनरोद्धार आदि। इस फ़ंक्शन का कार्यान्वयन सीटी कोशिकाओं की उच्च प्रसार गतिविधि के कारण संभव है, जो अंतरकोशिकीय पदार्थ का निर्माण करते हैं। सीटी के सभी घटक इसके कार्यान्वयन में शामिल हैं; मैक्रोफेज और फाइब्रोब्लास्ट्स, फाइब्रोब्लास्ट्स और कोलेजन फाइबर के बीच की बातचीत, जो सीटी के पुनरावर्ती विकास के ऑटोरेग्यूलेशन से जुड़ी है, का विशेष महत्व है।
मॉर्फोजेनेटिक (संरचनात्मक और शैक्षिक) फ़ंक्शन संयोजी ऊतक मांसपेशियों और उपकला कोशिकाओं के प्रजनन पर, प्रतिक्रिया सिद्धांत के अनुसार, कोलेजन और ग्लाइकोसामिनोग्लाइकेन्स के नियामक प्रभाव के कारण, भ्रूण की अवधि और प्रसवोत्तर विकास दोनों में ही प्रकट होता है। ओण्टोजेनेसिस के दौरान, कोलेजन की संरचना में परिवर्तन होता है, कोलेजन और प्रोटीन-कार्बोहाइड्रेट संरचनाओं का एक संशोधन, सेलुलर संरचना में परिवर्तन और एसटी चयापचय की तीव्रता, जो ऊतकों की संरचना और आकार में परिवर्तन से प्रकट होती है और अंग।
इस प्रकार, एसटी कार्यों का कार्यान्वयन इसके सभी सेलुलर और बाह्य घटकों के साथ जुड़ा हुआ है, हालांकि भागीदारी का हिस्सा और प्रत्येक फ़ंक्शन के कार्यान्वयन में इन घटकों की भूमिका, दोनों आदर्श और विकृति विज्ञान में असमान हैं। संयोजी ऊतक में जन्मजात और / या वंशानुगत दोष महत्वपूर्ण कार्यों के उल्लंघन का कारण बन सकते हैं, जिसके कार्यान्वयन में संयोजी ऊतक शामिल होता है।
परिभाषा और वर्गीकरण एसटीडी।
व्यापक अर्थ में, डिसप्लेसिया को शरीर के विशेष वंशानुगत गुणों के कारण अंगों और ऊतकों के असामान्य विकास और विकास के सभी मामलों के रूप में समझा जाता है। एसटी के संबंध में, "एसटी डिसप्लेसिया" शब्द के तहत अधिकांश लेखकों का अर्थ ऊतक संरचना की एक विसंगति है, जो कुछ प्रकार के कोलेजन की सामग्री में कमी या उनके अनुपात के उल्लंघन से प्रकट होता है, जिससे "ताकत" में कमी आती है। संयोजी ऊतक का।
वी.एम. याकोवलेव और जी.आई. नेचाएव प्रस्ताव निम्नलिखित परिभाषा: « संयोजी ऊतक डिसप्लेसिया(एसटीडी) बाह्य मैट्रिक्स के आनुवंशिक रूप से परिवर्तित फाइब्रिलोजेनेसिस के कारण भ्रूण और प्रसवोत्तर अवधि में संयोजी ऊतक के विकास का उल्लंघन है, जिससे ऊतक, अंग और जीव के स्तर पर विभिन्न मोर्फो-कार्यात्मक के रूप में होमोस्टैसिस का विकार होता है। एक प्रगतिशील पाठ्यक्रम के साथ आंत और हरकत अंगों के विकार।"
एसटीडी को पहली बार 1682 में एम्स्टर्डम के एक सर्जन द्वारा वर्णित किया गया थाजे वैन मीकेरेन , फिर विलियम्स (१८७६ जी ।), साथ ही शोधकर्ताओं ए.एन. चेर्नोगुबोव ( 1891) और बी मार्फन (1896 .) ।) निम्नलिखित एसडीटी का वर्णन करता है:एहलर्स (1901) और डैनलोस (1908)।
डिसप्लास्टिक संकेतों के संयोजन के आधार पर, चेर्नोगुबोव-एहलर्स-डानलोस और मार्फन सिंड्रोम की पहचान की गई। आगे के अध्ययन ने सिंड्रोम की वंशानुगत प्रकृति की स्थापना की, जो कोलेजन संश्लेषण में जीन दोष और एक निश्चित (प्रमुख या पुनरावर्ती) प्रकार की विरासत पर आधारित हैं।
वंशानुगत संयोजी ऊतक रोगों को विभेदित और अविभाजित (योजना) में विभाजित किया गया है।
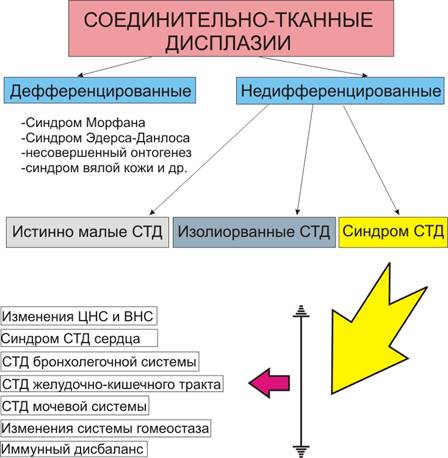
योजना। संयोजी ऊतक डिसप्लेसिया।
विभेदित एक निश्चित प्रकार की विरासत, एक स्पष्ट रूप से परिभाषित नैदानिक तस्वीर, और कुछ मामलों में - स्थापित और अच्छी तरह से अध्ययन किए गए आनुवंशिक या जैव रासायनिक दोषों की विशेषता है। इस समूह के सबसे विशिष्ट प्रतिनिधि हैं मार्फन सिंड्रोम, एहलर्स-डानलोस सिंड्रोम (10 प्रकार), ओस्टोजेनेसिस इम्परफेक्टा, फ्लेसीड स्किन सिंड्रोम (कटिस लैक्सा ), आदि। ये रोग वंशानुगत कोलेजन रोगों के समूह से संबंधित हैं - कोलेजनोपैथी। विभिन्न लेखकों के अनुसार, मार्फन सिंड्रोम की जनसंख्या आवृत्ति 1.72-4 प्रति 100,000, 4-6 प्रति 100,000 से 1 प्रति 15,000 जन्म है। एहलर्स-डानलोस सिंड्रोम की आवृत्ति अभी तक अंततः स्थापित नहीं हुई है। विभिन्न लेखकों के अनुसार, यह 100,000 में 1 से लेकर 5,000 नवजात शिशुओं में 1 तक होता है।
अविभाजित संयोजी ऊतक डिसप्लेसिया (NSTD) का निदान तब किया जाता है जब रोगी के फेनोटाइपिक लक्षणों का सेट किसी भी विभेदित रोग में फिट नहीं होता है।
ऐसे एनटीडी के प्रसार का एक अप्रत्यक्ष प्रमाण यह तथ्य हो सकता है कि आनुवंशिक केंद्रों में भेजे गए एसटीडी के लक्षण वाले आधे से अधिक लोगों में स्पष्ट रूप से परिभाषित वंशानुगत विकृति नहीं है। NSTD, निस्संदेह, एक एकल नोसोलॉजिकल इकाई नहीं है, बल्कि एक आनुवंशिक रूप से विषम समूह है। एक सामान्य शब्दावली की कमी और एसटीडी के अस्पष्ट फेनोटाइपिक संकेतों वाले मामलों की आवृत्ति ने लेखकों के लिए एसटीडी के पदनाम के लिए अपने स्वयं के नाम का सुझाव देना संभव बना दिया। इसलिएग्लेस्बी एम. जे। और पाइरिट्ज़ आर। इ। (1989 वर्ष ) "मिश्रित फेनोटाइप के साथ एसटीडी" शब्द का सुझाव दें। आर.जी. ओगनोव एट अल। ( 1984 वर्ष ) "संयोजी ऊतक शिथिलता" शब्द का परिचय दें,तारी डब्ल्यू।, नारहोवा आई। और अन्य। (1984 वर्ष ) - "संयोजी ऊतक की कमजोरी।"होसर आई. , फ्रांत्ज़मैन वाई। और अन्य। (1993 वर्ष ) - "STD के छोटे रूप", Samsygin S.А. और अन्य। (१९९० वर्ष ) - "अवर्गीकृत एसटीडी फॉर्म",बेनिस ए।, मेहदजी बी। ए। एट अल (1993 .) ) - "संयोजी ऊतक डिस्प्लेसिया"। संक्षिप्त रूप "मास - फेनोटाइप ", सबसे लगातार फेनोटाइपिक लक्षणों के पहले अक्षरों के अनुसार (माइट्रल वाल्व, महाधमनी, स्केलेटन, त्वचा ) और संक्षिप्त नाम "केएससी-फेनोटाइप" (त्वचा, हृदय, खोपड़ी)। हालाँकि, अधिकांश लेखक NSTD शब्द का पालन करते हैं।
एनएसटीडी की एटियलजि और रोगजनन।
एनएसटीडी का कारण अंतर्गर्भाशयी विकास के दौरान भ्रूण पर बहुक्रियात्मक प्रभाव माना जाता है जो आनुवंशिक तंत्र (पॉलीजेनिक मल्टीफैक्टोरियल प्रभाव) में दोष पैदा कर सकता है।
कोलेजन एक प्रोटीन बाह्य मैट्रिक्स है जो विभिन्न ऊतकों के संरचनात्मक एकीकरण में अग्रणी भूमिका निभाता है। 14 प्रकार के कोलेजन 30 से अधिक कोलेजन श्रृंखला बनाते हैं, उनके संश्लेषण के लिए 12 गुणसूत्र जिम्मेदार होते हैं। कोलेजन संश्लेषण में एंजाइम दोष निर्धारित होते हैं जब विभिन्न प्रकारएहलर्स-डानलोस सिंड्रोम, एनएसटीडी, ओस्टोजेनेसिस इम्परफेक्टा, ओस्टियोचोन्ड्रोडिसप्लासिया, एलपोर्ट सिंड्रोम, ऑस्टियोपोरोसिस, ऑस्टियोआर्थराइटिस, महाधमनी धमनीविस्फार। इन सभी रोगों के लिए, कोलेजन संश्लेषण में दोष निर्धारित किए जाते हैं।मैं, द्वितीय, तृतीय प्रकार, जो संबंधित अंगों और ऊतकों के बाद के शिथिलता के साथ अत्यधिक फाइब्रोसिस की ओर जाता है।
वर्तमान में, एसटीडी के अविभाजित रूपों में एसटी की संरचना में परिवर्तन के आंकड़े हैं। एनसीटीडी के रोगियों में कोलेजन तंतुओं के अल्ट्रास्ट्रक्चरल दोषों का वर्णन किया गया है: तंतुओं के व्यास और परिधि को नहीं बदला जाता है, लेकिन वे समय-समय पर बाधित होते हैं। एनसीडीएस में दोषपूर्ण कोलेजन का उत्पादन, फेनोटाइपिक रूप से एहलर्स-डानलोस सिंड्रोम के समान, कई लेखकों के कार्यों में नोट किया गया है। कुछ शोधकर्ताओं के अनुसार, उत्परिवर्तन एनएसटीडी का कारण हैंमैं कोलेजन का प्रकार, प्रोकोलेजन की संरचना का उल्लंघनतृतीय प्रकार। अन्य लेखक त्वचा की अति-विस्तारता और संयुक्त अतिसक्रियता वाले बच्चों में त्वचा फाइब्रोब्लास्ट की प्रोलिफ़ेरेटिव गतिविधि में कमी की ओर इशारा करते हैं, जो, जाहिरा तौर पर, एनएसटीडी के नैदानिक लक्षणों के विकास में एक रोगजनक महत्व है, फेनोटाइपिक रूप से एहलर्स-डानलोस सिंड्रोम के समान है। पॉलीमॉर्फोन्यूक्लियर ल्यूकोसाइट्स पर फ़ाइब्रोनेक्टिन रिसेप्टर्स की संख्या में कमी एनएसटीडी के विभिन्न रूपों वाले बच्चों में पाई गई (मिउरा एस।, एट अल 1990)। अन्य लेखकों के कार्यों में, एनएसटीडी और प्रोजेरिया के फेनोटाइपिक संकेतों वाले बच्चों में प्रोकोलेजन बायोसिंथेसिस में आनुवंशिक रूप से निर्धारित दोष और कोलेजन-बाउंड प्रोटीयोग्लीकैन की कमी का पता चला था, जो स्पष्ट रूप से त्वचा की शुरुआती क्षति और उम्र बढ़ने की ओर जाता है। साहित्य के अनुसार, एनएसटीडी के मानदंडों में से एक कोलेजन संश्लेषण में शामिल क्रोमोसोमल विपथन है।
आधुनिक भ्रूणविज्ञान और टेराटोलॉजी के नैदानिक और प्रायोगिक डेटा पर्याप्त सटीकता के साथ यह निर्धारित करना संभव बनाते हैं कि एसटी संरचनाओं में ओण्टोजेनेसिस डिसप्लास्टिक परिवर्तन किस अवधि में हुए। यह देखते हुए कि रीढ़ की हड्डी के स्तंभ, त्वचा, हृदय वाल्व, बड़े जहाजों के रूप में ऐसी सीटी संरचनाओं का भेदभाव भ्रूण के विकास के एक ही समय में होता है, इन प्रणालियों में डिसप्लास्टिक परिवर्तनों का एक संयोजन सबसे अधिक संभावना है। यह कई नैदानिक आंकड़ों द्वारा पुष्टि की जाती है, जो सीटी सिंड्रोम के बहुमत में इन संरचनाओं के शामिल होने के पुख्ता सबूत हैं। कशेरुक विकास संबंधी विसंगतियों के स्तर और भ्रूण की त्वचा और कोमल ऊतकों के स्थान के बीच संबंध - रक्तवाहिकार्बुद, लिम्फैंगियोमा, उम्र के धब्बे, आदि। यह ज्ञात है कि रीढ़ के साथ स्थित ये त्वचा परिवर्तन, अक्सर इसकी जन्मजात विकृति की बाहरी अभिव्यक्तियाँ होती हैं।
हृदय संबंधी विसंगतियों, क्रानियोवर्टेब्रल विकृति विज्ञान, छाती की विसंगतियों के संयुग्मन का प्रमाण है (वां १-६) कशेरुक, तेजी से बढ़ते मायोपिया या दृष्टिवैषम्य, ऐंठन की स्थिति, विलंबित मोटर और मानसिक विकास और बच्चों में एलर्जी संबंधी रोग।
ओण्टोजेनेसिस के आनुवंशिक रूप से निर्धारित विकारों की गंभीरता संबंधित जीन की पैठ और अभिव्यक्ति की डिग्री पर निर्भर करती है, और जन्मजात विकारों की गंभीरता उत्परिवर्तजन प्रभावों की ताकत और समय से निर्धारित होती है। इसलिए, एसटीडी में परिवर्तनों का स्थानीयकरण या तो एक प्रणाली तक सीमित हो सकता है, या अभिव्यक्तियों की एक महत्वपूर्ण संख्या का संयोजन हो सकता है। एक अंग में स्थानीयकृत यूसीटीडी को पृथक कहा जाता है, और आंतरिक अंगों में से कम से कम एक के डिसप्लेसिया के संकेतों के साथ संयोजन में एसटीडी के बाहरी फेनोटाइपिक संकेतों द्वारा प्रकट यूसीटीडी को एसटीडी के सिंड्रोम के रूप में माना जाना चाहिए।
अंतर्जात और बहिर्जात तंत्र दोनों एसटीडी सिंड्रोम के विकास में शामिल हैं। साहित्य के अनुसार, एसटीडी मामलों की संख्या में वृद्धि, जो वर्तमान में देखी गई है, पारिस्थितिक स्थिति, खराब पोषण और तनाव के बिगड़ने के कारण, ओटोजेनेसिस में होने वाले रोगजनक प्रभावों से जुड़ी है।
यह सब हमें निर्धारित करने की अनुमति देता है एसटीडी सिंड्रोमएक पॉलीजेनिक-मल्टीफैक्टोरियल प्रकृति के एक नोसोलॉजिकल रूप से स्वतंत्र सिंड्रोम के रूप में, एसटीडी के बाहरी फेनोटाइपिक संकेतों द्वारा प्रकट होता है, जो संयोजी ऊतक में डिसप्लास्टिक परिवर्तन और एक या कई आंतरिक अंगों के नैदानिक रूप से महत्वपूर्ण शिथिलता के संयोजन में होता है।
संयोजी-ऊतक डिस्प्लासिया का सिंड्रोम।
फेनोटाइपिकल संकेत। वर्गीकरण।
फेनोटाइप विकास के एक निश्चित चरण में किसी जीव की सभी विशेषताओं का एक समूह है।
आधुनिक विदेशी और घरेलू साहित्य में, एसटीडी सिंड्रोम के बाहरी फेनोटाइपिक संकेतों की व्यापकता, उनकी सूचना सामग्री और आंतरिक अंगों के संयोजी ऊतक ढांचे में परिवर्तन के संबंध में डेटा है। १९८९ मेंएम। जे। ग्लेस्बी और आर। इ। पाइरिट्ज़ तथाकथित "मिश्रित" फेनोटाइप की पहचान करने के लिए एक विशेष मानचित्र की पेशकश की, जिसमें 16 ज्ञात फेनोटाइपिक लक्षणों का वर्णन किया गया। हालांकि, कार्ड केवल प्रोलैप्स के निदान के लिए था। हृदय कपाट(एमवीपी) और बड़े जहाजों का फैलाव। इसमें डिसप्लेसिया की अन्य अभिव्यक्तियों पर विचार नहीं किया गया था।
इसके बाद, संशोधित नक्शे आरजी ओगनोव द्वारा प्रस्तावित किए गए थे। और अन्य। वी 1994 वर्ष ।; मार्टीनोव ए.आई. और स्टेपुरा ओ.बी. वी१९९६ वर्ष ... वर्तमान में, एसटीडी सिंड्रोम और विकासात्मक सूक्ष्म विसंगतियों के फेनोटाइपिक संकेतों की पूरी सूची में 100 से अधिक आइटम शामिल हैं।
एसटीडी सिंड्रोम के सशर्त रूप से बाहरी फेनोटाइपिक लक्षणों में विभाजित किया जा सकता है:
1. संवैधानिक विशेषताएं - अनुप्रस्थ और कम वजन पर अनुदैर्ध्य शरीर के आयामों की प्रबलता के साथ खगोलीय संविधान।
2. एसटीडी के संकेत उचित - खोपड़ी के चेहरे के हिस्से, अक्षीय कंकाल और अंगों के कंकाल के विकास में विसंगतियाँ, जिसमें काइफोस्कोलियोसिस, कील विकृति शामिल है छाती(केडीजीके), कीप छाती विकृति (वीडीजीके), फ्लैट पैर, पैरों की विभिन्न विकृति, आदि।
3. मामूली विकासात्मक विसंगतियाँ (एमएपी) - संकेतों के इस समूह में विकासात्मक सूक्ष्म विसंगतियाँ शामिल हैं, जो एक नियम के रूप में, अपने आप में नैदानिक महत्व नहीं रखते हैं, लेकिन विशेष रूप से, जब एसटीडी के संकेतों के साथ संयुक्त होते हैं, तो डिस्म्ब्रियोजेनेसिस के कलंक के रूप में कार्य करते हैं।
वर्तमान में, एसटीडी और एमएपी सिंड्रोम के बहुत सारे फेनोटाइपिक संकेतों की पहचान की गई है, जिन्हें सशर्त रूप से बाहरी में विभाजित किया जा सकता है, शारीरिक परीक्षा के दौरान पता लगाया जा सकता है, और आंतरिक - आंतरिक अंगों की ओर से संकेत, केंद्रीय और स्वायत्त तंत्रिका प्रणाली... उनमें से सबसे महत्वपूर्ण तालिका 1 में प्रस्तुत किए गए हैं।
तालिका एक।
एसटीडी के बाहरी फेनोटाइपिक संकेत (ई.वी. ज़ेम्त्सोव्स्की, 2000)।
|
संरचनात्मक क्षेत्र |
लक्षण |
|
संवैधानिक विशेषताएं |
अस्थिर संविधान, अनुप्रस्थ पर शरीर के अनुदैर्ध्य आयामों की प्रबलता, बिगड़ा हुआ आसन, कम वजन। |
|
क्रानियोसेफेलिक |
खोपड़ी का अनियमित आकार, डोलिचोसेफली, होंठ और ऊपरी तालू का असंबद्ध होना, छोटी गर्दन, नाक पट की वक्रता, बार-बार नाक बहना। |
|
आंख का |
चौड़ी या बारीकी से फैली हुई आंखें, छोटी या संकरी पलकें, पीटोसिस, एपिकैंथस, कोलोबोमा, मायोपिया, दृष्टिवैषम्य, दृष्टि की प्रगतिशील विकृति, मोतियाबिंद। |
|
मुंह |
उच्च और "गॉथिक" तालु, कुरूपता, दांतों की खराब वृद्धि, फांक उवुला, धारीदार जीभ, झुकी हुई ठुड्डी, खांचे वाले मोटे होंठ, छोटा या बड़ा मुंह |
|
कान |
कम कान की स्थिति और विषमता, कर्ल का असामान्य विकास, छोटे या आसन्न ईयरलोब, एक ट्रैगस की अनुपस्थिति, बहुत बड़े या बहुत छोटे कान, उभरे हुए कान, जन्मजात श्रवण हानि |
|
चमड़ा |
बढ़ी हुई एक्स्टेंसिबिलिटी, डिपिग्मेंटेशन का फॉसी, स्ट्राइ, मल्टीपल एज स्पॉट, हाइपरट्रिचोसिस, हेमांगीओमास, एंजिएक्टेसिया, सूखी झुर्रीदार त्वचा, पेट पर अनुप्रस्थ सिलवटों, आदतन अव्यवस्था, उदात्तता, हर्निया |
|
हाथ |
छोटी या कुटिल छोटी उंगलियां, नाखून के फालेंज का मोटा होना, सिंडैक्टली, पॉलीराचोनोडैक्टली, चौथा पैर का अंगूठा 2 से कम, संयुक्त अतिसक्रियता |
|
पैर |
वैरिकाज़ नसें, सपाट पैर, पैरों की एक्स- या ओ-आकार की वक्रता, "चप्पल की तरह" 1 इंटरडिजिटल विदर, संयुक्त अतिसक्रियता |
|
हड्डियों, रीढ़ |
छाती की विकृति, स्कोलियोसिस, किफोसिस, किशोर ओस्टियोचोन्ड्रोसिस, स्पिनस प्रक्रियाओं पर त्वचा का हाइपरपिग्मेंटेशन, नाखूनों की नाजुकता में वृद्धि। |
|
एसटीडी की फेनोटाइपिक विशेषताएं केंद्रीय तंत्रिका तंत्र, ANS और आंतरिक अंगों की ओर से |
|
|
आंतरिक अंग और सिस्टम |
लक्षण और संकेत |
|
केंद्रीय और स्वायत्त तंत्रिका तंत्र |
enuresis, भाषण दोष, वनस्पति-संवहनी डिस्टोनिया, मनोवैज्ञानिक व्यक्तित्व लक्षण। |
|
कार्डियोवास्कुलर प्रणाली |
वाल्व प्रोलैप्स, फॉल्स कॉर्ड्स, पैपिलरी मसल डायस्टोपिया, एओर्टिक रूट का इज़ाफ़ा, एट्रियल सेप्टल एन्यूरिज्म, एंजियोडिसप्लासिया, निचले छोरों की नसों के वाल्व तंत्र की अपर्याप्तता, आदि। |
|
बाहरी श्वसन प्रणाली |
पॉलीसिस्टिक फेफड़े की बीमारी, अज्ञात एटियलजि के सहज न्यूमोथोरैक्स, ट्रेकोब्रोनचियल डिस्केनेसिया, जन्मजात ट्रेकोब्रोनकोमेगाली, फेफड़े के हाइपोप्लासिया, ब्रोन्किइक्टेसिस, हाइपरवेंटिलेशन सिंड्रोम। |
|
मूत्र प्रणाली |
गुर्दे की हाइपोप्लासिया, घोड़े की नाल की किडनी, गुर्दे और / या मूत्र पथ का दोहराव, पाइलोकैलिसियल सिस्टम की एटोपी, वेसिकोरेटेरल रिफ्लक्स, नेफ्रोप्टोसिस, ऑर्थोस्टेटिक प्रोटीनुरिया, कोलेजन अग्रदूत - ऑक्सीप्रोलाइन की बढ़ी हुई मात्रा की रिहाई। |
|
जठरांत्र पथ |
विसेरोप्टोसिस, पित्ताशय की थैली की विसंगतियाँ, पेट और आंतों के श्लेष्म झिल्ली की सूजन संबंधी बीमारियों की प्रवृत्ति, मेगाकोलन, डोलिचोसिग्मा, आंतों के माइक्रोडायवर्टीकुलोसिस। |
|
रक्त प्रणाली |
रक्तस्राव में वृद्धि, हीमोग्लोबिनोपैथी, थ्रोम्बोसाइटोपैथी। |
|
प्रजनन प्रणाली |
जननांगों के विकास और स्थान में विसंगतियां, महिलाओं में सहज गर्भपात, पुरुषों में नपुंसकता। |
|
रोग प्रतिरोधक तंत्र |
बार-बार एआरवीआई, दाद, पुराने संक्रमण के foci की उपस्थिति, आदि। |
हाल के वर्षों में कई शोधकर्ताओं के कार्यों में, एसटीडी के विभिन्न बाहरी फेनोटाइपिक संकेतों की व्यापकता, उनकी सूचना सामग्री और आंतरिक अंगों के संयोजी ऊतक ढांचे में परिवर्तन के संबंध में डेटा प्राप्त किया गया है। यह ज्ञात है कि बाहरी एसटीडी कलंक की संख्या, त्वचा और मस्कुलोस्केलेटल प्रणाली की ओर से डिसप्लास्टिक अभिव्यक्तियों की गंभीरता और आंतरिक अंगों के संयोजी ऊतक फ्रेम में परिवर्तन के बीच घनिष्ठ संबंध है। यह पाया गया कि एसटीडी के 3 या अधिक बाहरी फेनोटाइपिक संकेतों की पहचान केंद्रीय और स्वायत्त तंत्रिका तंत्र और आंतरिक अंगों और प्रणालियों की संरचना और कार्य में विचलन की उपस्थिति की अपेक्षा करने का कारण देती है। एसटीडी के बाहरी संकेतों का आकलन करने के लिए विभिन्न दृष्टिकोणों के बावजूद, अधिकांश लेखक डिसप्लास्टिक प्रक्रिया में हृदय और बड़े जहाजों के संयोजी ऊतक संरचनाओं के शामिल होने के जोखिम को सबसे संभावित मानते हैं।
हाल के वर्षों में दिल के संयोजी ऊतक फ्रेम के डिस्प्लेसिया और डिस्प्लेसिया के बाहरी संकेतों के बीच संबंधों का अध्ययन, विशेष रूप से इकोकार्डियोग्राफी के विकास के साथ, कई घरेलू और विदेशी शोधकर्ताओं ने आकर्षित किया, और इसलिए वे सबसे अधिक अध्ययन किए गए हैं। यह पाया गया कि पहचाने गए स्टिग्मा की संख्या में वृद्धि के साथ, हृदय के एसटीडी की आवृत्ति बढ़ जाती है। तीन बाहरी फेनोटाइपिक संकेतों की उपस्थिति में, हृदय से संयोजी ऊतक असामान्यताएं 71% मामलों में पाई गईं, और 4 या अधिक संकेतों की उपस्थिति में - 89% मामलों में। त्वचा, आंखों, मस्कुलोस्केलेटल सिस्टम, श्वासनली और ब्रांकाई, वीएनएस की सीटी की कमजोरी के संकेतों के साथ एमवीपी का अंतर्संबंध पाया गया।
परिवर्तनों की डिग्री और एसटीडी के विभिन्न बाहरी और / या आंतरिक अभिव्यक्तियों के नैदानिक और कार्यात्मक महत्व के अधिक सटीक मूल्यांकन के लिए, केंद्रीय और स्वायत्त तंत्रिका तंत्र की भागीदारी की प्रकृति और गहराई, निम्नलिखित प्रस्तावित किया गया था। एनएसटीडी का वर्गीकरण(ई.वी. ज़ेम्त्सोव्स्की, 2000):
1. वास्तव में छोटा एसटीडी 3 या अधिक बाहरी फेनोटाइपिक संकेतों और / या एमएपी की उपस्थिति है, जो आंतरिक अंगों के संयोजी ऊतक ढांचे में दृश्यमान और नैदानिक रूप से महत्वपूर्ण परिवर्तनों के साथ नहीं हैं।
2. एसटीडी का सिंड्रोम आंतरिक अंगों में से कम से कम एक में नैदानिक रूप से महत्वपूर्ण परिवर्तनों के संयोजन में एसटीडी के 3 या अधिक बाहरी कलंक की उपस्थिति है।
3. एसटीडी सिंड्रोम का सामान्यीकृत रूप मस्कुलोस्केलेटल सिस्टम के एक महत्वपूर्ण बायोमैकेनिकल दोष और 2 या अधिक आंतरिक अंगों और प्रणालियों में नैदानिक रूप से महत्वपूर्ण परिवर्तनों के संयोजन में 3 या अधिक एसटीडी कलंक की उपस्थिति है।
4. आंतरिक अंगों में से एक का पृथक एसटीडी।
वर्गीकरणवी.एम. द्वारा प्रस्तावित याकोवलेव और जी.आई. नेचेवा, हाइलाइट करने का सुझाव देते हैं:
1. एसटीडी (लोकोमोटर, त्वचा, आंत) में अंगों और प्रणालियों में डिसप्लास्टिक-निर्भर परिवर्तन।
2. एसटीडी से जुड़ी शर्तें।
निदान शब्द के उदाहरण:
उदाहरण 1. एसटीडी। डिसप्लास्टिक-आश्रित परिवर्तन: मस्कुलोस्केलेटल - डोलिचोस्टेनोमेलिया, कीप छाती विकृतिद्वितीय डिग्री, रेक्टस एब्डोमिनिस की मांसपेशियों का डायस्टेसिस, गर्भनाल हर्निया; आंत - थोरैको-डायाफ्रामिक हृदय का संकुचित रूप, माइट्रल वाल्व प्रोलैप्सद्वितीय regurgitation, neurocirculatory dystonia, पित्त संबंधी डिस्केनेसिया के साथ डिग्री।
उदाहरण 2. एसटीडी से जुड़े क्रोनिक प्युलुलेंट-ऑब्सट्रक्टिव ब्रोंकाइटिस, एक्ससेर्बेशन। एसटीडी डिसप्लास्टिक-आश्रित परिवर्तन: मस्कुलोस्केलेटल - उलटी छाती की विकृति, दाहिनी ओर पसली का कूबड़, वक्षीय रीढ़ की किफोस्कोलियोसिस; आंत - ट्रेकोब्रोन्कोमालाशिया, बुलस एम्फिसीमा, माइट्रल और ट्राइकसपिड वाल्व प्रोलैप्स विथ रेगर्जेटेशनमैं डिग्री।
कुछ हद तक सरलीकृत रूप में, इस वर्गीकरण का व्यापक रूप से व्यवहार में उपयोग किया जाता है, हालांकि एसटीडी का निदान आधिकारिक शीर्षक सूचियों में शामिल नहीं है।
कनेक्टिव-टिशू हार्ट डिसप्लेसिया का सिंड्रोम।
हृदय के संयोजी ऊतक डिसप्लेसिया सिंड्रोम (सीटीडीएस) हृदय के संयोजी ऊतक फ्रेम की विसंगतियों के एक बड़े समूह को एकजुट करता है और इसके उच्च प्रसार, नैदानिक और कार्यात्मक अभिव्यक्तियों के महत्व और जटिलताओं की गंभीरता के कारण विशेष ध्यान देने योग्य है। एसटीडीएस के बारे में विचारों का उद्भव और तेजी से विकास चिकित्सा पद्धति में इकोकार्डियोग्राफी के व्यापक परिचय के कारण संभव हुआ। हालाँकि, केवल में 1987 वर्ष ... न्यूयॉर्क एसोसिएशन ऑफ कार्डियोलॉजी के वर्गीकरण में संशोधन के परिणामस्वरूप, दो एटियलॉजिकल वर्गों के हृदय के संयोजी ऊतक डिसप्लेसिया को इसमें शामिल किया गया था। पहली श्रेणी में हृदय का विभेदित एसटीडी शामिल है, दूसरा - हृदय के संयोजी ऊतक फ्रेम की "पृथक" विसंगतियाँ। पृथक विसंगतियों में शामिल हैं: पृथक वाल्वुलर प्रोलैप्स, संयुक्त वाल्वुलर प्रोलैप्स, पृथक महाधमनी regurgitation, महाधमनी की अंगूठी का उभार, फुफ्फुसीय धमनीविस्फार।
1990 में, ओम्स्क में, जन्मजात संयोजी ऊतक डिसप्लेसिया की समस्या के लिए समर्पित एक संगोष्ठी में, एसटीडीएस को एक स्वतंत्र सिंड्रोम के रूप में अलग किया गया था, जिसमें प्रोलैप्स्ड हार्ट वाल्व, इंटरट्रियल सेप्टम (एमपीपी) के एन्यूरिज्म और वलसाल्वा साइनस शामिल थे। तब से, घरेलू साहित्य में दिखाई दिया है भारी संख्या मेकाम करता है जो एसटीडीएस के नैदानिक महत्व को प्रदर्शित करता है और दिखाता है कि, उपरोक्त विसंगतियों के अलावा, इस समूह में असामान्य रूप से स्थित तार (एलएच) और हृदय विकास की कई अन्य छोटी विसंगतियां (एमएआरएस) शामिल होनी चाहिए। मार्स के अध्ययन ने एस.एफ. ग्नुसेव और यू.एम. बेलोज़ेरोव एक कार्यशील रूपात्मक वर्गीकरण का प्रस्ताव करते हैं, जो हृदय के विभिन्न भागों में 29 शारीरिक असामान्यताओं को इंगित करता है। इकोकार्डियोग्राफी के अनुसार, 1-12 वर्ष की आयु के बच्चों की उप-जनसंख्या में, 98-99% मामलों में विभिन्न MARS पाए जाते हैं।
शरीर की वृद्धि और विकास की प्रक्रिया में हृदय विकृति के लक्षणों की संख्या कम हो जाती है। यह मुख्य रूप से विकासशील जीवों में कार्डियोस्ट्रक्चर के गठन में सुधार के कारण है। इस प्रकार, महाधमनी और माइट्रल वाल्व का विकास प्रसवोत्तर ओटोजेनेसिस में जारी रहता है और इसका उद्देश्य प्रसूति समारोह में सुधार करना है। इसके अलावा, MARS की आवृत्ति में कमी संयोजी ऊतक संरचनाओं के विपरीत विकास की प्रक्रियाओं के कारण हो सकती है (उदाहरण के लिए, Eustachian वाल्व उम्र के साथ अल्पविकसित हो जाता है) और रक्त परिसंचरण के अनुकूली पुनर्गठन: दाएं वेंट्रिकल पर भार (RV) ) उम्र के साथ घटता है, LV पर - बढ़ता है। इसके कारण, उम्र के साथ दाएं एवी रिंग का फैलाव कम होता जाता है। उसी समय, कार्डियोजेनेसिस के ऐसे कलंक जैसे वलसाल्वा साइनस का फैलाव, एमवीपी, ट्राइकसपिड वाल्व (टीसी) के सेप्टल पुच्छ का विस्थापन, डिसप्लास्टिक प्रक्रियाओं में वृद्धि पर आधारित हो सकता है, मुख्य रूप से हृदय के संयोजी ऊतक स्ट्रोमा में।
बच्चों में कई जनसंख्या अध्ययनों के अनुसार, इकोकार्डियोग्राफी से 1 से 9 MARS का पता चलता है, औसतन - 3 विसंगतियाँ। तीन MARS की उपस्थिति को हृदय संबंधी विसंगतियों का "दहलीज" स्तर माना जाता है। जनसंख्या में "दहलीज" से ऊपर MARS की संख्या वाले बच्चों की संख्या 31.8% है। ऐसे बच्चों में अक्सर प्रसवपूर्व विकास का एक जटिल कोर्स होता है (गर्भावस्था, गर्भावस्था की समाप्ति का खतरा, एनीमिया, मूत्रजननांगी प्रणाली के संक्रामक और सूजन संबंधी रोग, मां के श्वसन पथ आदि। पारिस्थितिक रूप से प्रदूषित क्षेत्रों में, बच्चों की संख्या " मार्स का स्तर काफी बढ़ रहा है।
कई कार्यों में एसटीडीएस की वंशानुगत प्रवृत्ति पर डेटा है।
एसटीडीएस सिंड्रोम की हृदय संबंधी अभिव्यक्तियाँ अलग हैं। इन असामान्यताओं की विशेषता नैदानिक तस्वीर के गठन के लिए जिम्मेदार तंत्र पर कोई सहमति नहीं है। सबसे अधिक अध्ययन किया गया, लगातार और चिकित्सकीय रूप से महत्वपूर्ण MARS प्राथमिक माइट्रल वाल्व प्रोलैप्स है।
प्रोलैप्स को हृदय के समीपस्थ कक्ष की दिशा में माइट्रल और / या हृदय के अन्य वाल्वों के एक या दोनों क्यूप्स के विक्षेपण के रूप में समझा जाता है। एमवीपी के संबंध में, हम बाएं आलिंद की गुहा में वाल्वों की शिथिलता के बारे में बात कर रहे हैं।
प्राथमिक एमवीपी, या "अज्ञातहेतुक", अधिकांश मामलों में एसटीडी सिंड्रोम की विशेष अभिव्यक्तियों में से एक है। प्राथमिक एमवीपी आबादी में 1.8-38% मामलों में होता है, और बच्चों और किशोरों में, एमवीपी का पता लगाने की आवृत्ति वयस्क आबादी की तुलना में काफी अधिक है। यह पाया गया कि इकोसीजी पद्धति द्वारा 1-12 वर्ष की आयु के बच्चों की उप-जनसंख्या में, 23% मामलों में प्रोलैप्स का पता चला है। एमवीपी सभी उम्र और युवा लोगों के बच्चों में पाया जाता है, और, कुछ लेखकों के अनुसार, इसे वाल्व तंत्र की गहन वृद्धि और हृदय के आकार के बीच उम्र से संबंधित विसंगति की अभिव्यक्ति के रूप में माना जाना चाहिए। हाल के वर्षों में, ऐसे अध्ययन सामने आए हैं जो एमवीपी को वंशानुगत या जन्मजात एसटी रोगों की अभिव्यक्ति के रूप में पहचानना संभव बनाते हैं, जो एमवी वाल्वों के संयोजी ऊतक के डिसप्लेसिया और बाएं आलिंद गुहा में उनके आगे को बढ़ाव की ओर ले जाते हैं।
एसटीडीएस सिंड्रोम के संदर्भ में एमवीपी के कारणों में, निम्नलिखित को प्रतिष्ठित किया जा सकता है:
1. बिगड़ा हुआ कोलेजन चयापचय के कारण मायक्सोमेटस डिजनरेशन (एमडी) के रूप में माइट्रल वाल्व की संरचना में गड़बड़ी III और V प्रकार। एमडी शब्द को कोलेजन फाइब्रिल के आर्किटेक्चर में बदलाव और अम्लीय ग्लाइकोसामिनोग्लाइकेन्स द्वारा उनके प्रतिस्थापन के रूप में समझा जाता है। 38% मामलों में, एमडी कॉर्डल तंत्र तक फैलता है, जबकि कॉर्ड्स में हिस्टोलॉजिकल परिवर्तन प्रोलैप्सिंग क्यूप्स के समान होते हैं। एमडी कार्डियक कंडक्शन सिस्टम और इंट्रावेंट्रिकुलर नर्व फाइबर को कैप्चर कर सकता है।
2. वाल्व तंत्र और सबवेल्वुलर संरचनाओं के विकास में विसंगतियाँ: वाल्वों की "अनावश्यकता", वाल्वों का अनुचित लगाव, कॉर्डल फिलामेंट्स का लंबा होना, पैपिलरी मांसपेशियों का असामान्य कर्षण)।
3. एलवी मायोकार्डियम की सिकुड़न और छूट के क्षेत्रीय उल्लंघन (इसके विभिन्न भागों के फलाव के साथ असामान्य सिस्टोलिक एलवी सिकुड़न के 5 प्रकार वर्णित हैं)। मायोकार्डियल सिकुड़न के ये खंडीय उल्लंघन जीवाओं को आराम दे सकते हैं और माइट्रल क्यूप्स के "अतिरेक" का कारण (या तेज) कर सकते हैं।
4. एक वाल्व-वेंट्रिकुलर असंतुलन की उपस्थिति।
5. भावात्मक अवस्थाओं का दैहिक अहसास: वानस्पतिक या मनोविश्लेषणात्मक शिथिलता (न्यूरोस, हिस्टीरिया, आदि) की पृष्ठभूमि के खिलाफ वाल्वों और सबवेल्वुलर संरचनाओं के वानस्पतिक संक्रमण का उल्लंघन।
6. एमवीपी के 85% रोगियों में मैग्नीशियम आयनों की पुरानी कमी का पता चला है, और इसके विपरीत, अव्यक्त टेटनी वाले 26% रोगियों में, इकोकार्डियोग्राफी के दौरान, एमवीपी का पता चला है। यह पाया गया कि हाइपोमैग्नेसीमिया की स्थितियों में, फाइब्रोब्लास्ट दोषपूर्ण कोलेजन का उत्पादन करते हैं, इस प्रकार सीटी संरचना को बाधित करते हैं।
एसटीडी सिंड्रोम से जुड़े एमवीपी में नैदानिक तस्वीर बहुरूपी है। छाती के बाईं ओर दर्द की सबसे विशिष्ट शिकायतें 32.3-65% हैं। कार्डियाल्जिया अलग हैं - सिलाई, दर्द, आदि। कार्डियाल्जिया के विकास के संभावित तंत्र पैपिलरी मांसपेशियों के तनाव के परिणामस्वरूप स्थानीय मायोकार्डियल इस्किमिया हैं।
एक और शिकायत सांस की तकलीफ है - एमवीपी के 15.6-31.5% मामलों में। घरेलू लेखक हवा की कमी की भावना का वर्णन करते हैं, साँस की हवा के मार्ग में एक बाधा, गहरी साँस लेने की आवश्यकता, साँस लेना के साथ असंतोष, एएनएस की शिथिलता के कारण होने वाले हाइपरवेंटिलेशन सिंड्रोम की अभिव्यक्तियों के रूप में। एमवीपी में हाइपरवेंटिलेशन सिंड्रोम की आवृत्ति 21.5-50% है।
२५.८-४५% मामलों में दिल के काम में धड़कन और रुकावट होती है। अध्ययनों से संकेत मिलता है कि होल्टर मॉनिटरिंग द्वारा पता लगाए गए हृदय ताल गड़बड़ी और एमवीपी में दिल की धड़कन और रुकावट की भावना के बीच कोई संबंध नहीं है। यह तथ्य हृदय गति के स्वायत्त विनियमन के उल्लंघन का संकेत देता है।
एमवीपी वाले ४-३३.४% रोगियों में प्रीसिंकोपल और सिंकोप राज्य होते हैं। कारणों में से एक ऑर्थोस्टेटिक हाइपोटेंशन है, जो इस विकृति वाले 13.9% रोगियों में पाया जाता है।
वनस्पति संकट एमवीपी की विशेषता है। विदेशी साहित्य में, "पैनिक अटैक" शब्द व्यापक है। "पैनिक अटैक" (8.0–49.5%) वाले व्यक्तियों में एमवीपी का पता लगाने की उच्च आवृत्ति उनके घनिष्ठ संबंध का आश्वासन देती है।
गुदाभ्रंश संकेतों द्वारा एमवीपी का निदान बहुत व्यावहारिक महत्व का है। विशिष्ट रूप से जब दिल को सुनना एक मध्य या देर से सिस्टोलिक क्लिक और / या देर से सिस्टोलिक बड़बड़ाहट है। बड़बड़ाहट को हृदय के शीर्ष के ऊपर परिभाषित किया गया है और यह माइट्रल अपर्याप्तता को इंगित करता है। हालांकि, ज्यादातर मामलों में, एमवीपी का कोर्स स्पर्शोन्मुख हो सकता है, 20% मामलों में, "साइलेंट" प्रोलैप्स होते हैं, जो कि गुदाभ्रंश घटना के साथ नहीं होते हैं।
चूंकि संयोजी ऊतक विकार अक्सर सामान्यीकृत होते हैं, एमवीपी वाले रोगियों में, त्वचा, आंखों, मस्कुलोस्केलेटल सिस्टम, ट्रेकिआ और ब्रांकाई, वीएनएस, जठरांत्र संबंधी मार्ग से सीटी की कमजोरी के लक्षण निर्धारित किए जाते हैं।
एमवीपी के निदान के लिए सबसे अधिक जानकारीपूर्ण साधन विधि इकोसीजी है। विधि की संवेदनशीलता और विशिष्टता क्रमशः 87-96% और 87-100% है। एमवीपी अक्सर डॉपलर इकोकार्डियोग्राफिक माइट्रल रेगुर्गिटेशन (एमआर) के साथ होता है। लीफलेट्स की शिथिलता की डिग्री जितनी अधिक होगी, माइट्रल रेगुर्गिटेशन (एमआर) विकसित होने की संभावना उतनी ही अधिक होगी, जो एमवीपी की गंभीरता को निर्धारित करता है। इसके अलावा, एमवीपी की अन्य जटिलताओं के विकास का जोखिम, जैसे कि अचानक मृत्यु, संक्रामक अन्तर्हृद्शोथ, वेंट्रिकुलर अतालता, एमआर की डिग्री के साथ बढ़ जाती है। एमआर के विकास में कारकों में से एक एमवी वाल्व के एमडी की उपस्थिति है। एमवीपी में एमआर न केवल वाल्वों के एमडी के साथ जुड़ा हो सकता है, बल्कि एनलस फाइब्रोसस के विस्तार या वाल्वों की अतिसक्रियता के साथ भी जुड़ा हो सकता है। वाल्व रिंग के विस्तार या हृदय के ऊतकों की अत्यधिक लोच के परिणामस्वरूप एमआर एमवीपी के साथ नहीं हो सकता है, लेकिन एक स्वतंत्र स्थिति के रूप में होता है। यह पाया गया कि युवा लोगों में एमसी पर न्यूनतम पुनरुत्थान 76.4% मामलों में होता है, एमसी पर - 72.7% में।
एमवीपी वाले रोगियों में, विभिन्न ताल और चालन गड़बड़ी अक्सर देखी जाती है। विभिन्न लेखकों के अनुसार, वेंट्रिकुलर प्रीमेच्योर बीट्स (वीईएस) 18.2-90.6% मामलों में होते हैं, सुप्रावेंट्रिकुलर प्रीमेच्योर बीट्स (एसवीईएस) - 16-80% में, एसए नाकाबंदी - 3.2-5% में, एवी ब्लॉक - 0.9-9% में .
वर्तमान में, एमवीपी में ताल गड़बड़ी के विकास के तंत्र पर कोई सहमति नहीं है। यह पाया गया कि इडियोपैथिक एमवीपी और इकोकार्डियोग्राफी मानदंड वाले रोगियों के वाल्व और / या पैपिलरी मांसपेशियों के असामान्य कर्षण के लिए मानदंड 8 मिमी और अधिक में वेंट्रिकुलर अतालता का खतरा बढ़ जाता है। पैपिलरी मांसपेशियों के स्पष्ट असामान्य कर्षण की पृष्ठभूमि के खिलाफ एमवीपी वाले रोगियों में, लॉन के अनुसार उच्च ग्रेड का वीईबी 50% मामलों में दर्ज किया गया है। संभवतः, पैपिलरी मांसपेशियों का स्पष्ट असामान्य कर्षण एलवी मायोकार्डियम के स्थानीय भाग की इलेक्ट्रोफिजियोलॉजिकल अस्थिरता का कारण बनता है, जो वेंट्रिकुलर अतालता की ओर अग्रसर होता है। एमसी के प्रोलैप्सिंग वाल्व के एमडी के साथ, आईवीईएस और वीईएस की घटना का जोखिम काफी बढ़ जाता है। एक आईवीईएस का उद्भव बाएं आलिंद की कोशिकाओं की विद्युत गतिविधि में वृद्धि और परिवर्तन के साथ जुड़ा हुआ है, जो एमसी के प्रोलैप्सड मायक्सोमैटस वाल्व और / या माइट्रल रिगर्जेटेशन की एक धारा द्वारा सिस्टोल के दौरान चिढ़ है, और के उद्भव एक IVES myxomatically परिवर्तित जीवाओं द्वारा LV दीवार की यांत्रिक उत्तेजना से जुड़ा है।
एमवीपी की उपस्थिति में, पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया आबादी की तुलना में अधिक बार होता है, जिससे अचानक मृत्यु का खतरा बढ़ जाता है। एमवीपी में पैरॉक्सिस्मल रिदम गड़बड़ी की पहचान किसकी उपस्थिति से जुड़ी है? अतिरिक्त पथधारण. एमवीपी की उपस्थिति और संचालन प्रणाली की विसंगति के बीच एक रोगजनक संबंध, भ्रूण के ऑर्गेनोजेनेसिस के दौरान हृदय की विभिन्न संरचनाओं में विकासात्मक दोषों के रूप में नोट किया गया था।
एमवीपी की उपस्थिति में कार्यात्मक बीमार साइनस सिंड्रोम 2.4-17.5% मामलों में होता है। इसकी उपस्थिति योनि प्रभावों की प्रबलता के साथ स्वायत्त शिथिलता की उपस्थिति के कारण हो सकती है।
एमवीपी वाले व्यक्तियों में, एसआरपीसी (प्रारंभिक वेंट्रिकुलर रिपोलराइजेशन सिंड्रोम) 12.5-35% मामलों में पाया जाता है। इसके अलावा, जब एमवीपी के रोगियों में एसआरपीसी का पता चलता है, तो 92.3% मामलों में हृदय ताल गड़बड़ी पाई जाती है। एमवीपी के साथ, स्वस्थ लोगों की तुलना में सिंड्रोम 8 गुना अधिक बार होता हैडब्ल्यूपीडब्ल्यू।
इसके अलावा, ईसीजी पर एमवीपी के साथ, क्षणिक टी तरंग उलटा और खंड अवसाद के रूप में, ४-४४% मामलों में गैर-विशिष्ट पुनर्ध्रुवीकरण विकारों का पता लगाया जाता है।द्वितीय, तृतीय, एवीएफ, वी 5, वी . में एसटी 6. ये परिवर्तन इस्किमिया और एएनएस के सहानुभूति विभाजन की शिथिलता से जुड़े हो सकते हैं।
हाल के वर्षों में, एमवीपी के रोगियों में अचानक मृत्यु के भविष्यवक्ताओं के अध्ययन पर बहुत ध्यान दिया गया है। बढ़ा हुआ अंतराल विचरणक्यू - टी एमवीपी वाले 24% रोगियों में एक ईसीजी अध्ययन का पता चला है। इसके अलावा, अंतराल के बढ़े हुए विचरण के साथ एक सकारात्मक सहसंबंध पाया गयाक्यू - टी प्रोलैप्स की गहराई और प्रोलैप्सिंग वाल्व के एमडी की उपस्थिति के साथ।
एसटीडी वाले व्यक्तियों में एमवीपी में हेमोडायनामिक गड़बड़ी के आकलन पर प्रकाशित डेटा विरोधाभासी हैं। कुछ लेखक एलवी गुहा के आकार में कमी और मायोकार्डियल सिकुड़ा समारोह के संकेतकों में वृद्धि की ओर इशारा करते हैं; अन्य केवल एलवी के सामान्य पंपिंग और सिकुड़ा कार्यों के साथ मायोकार्डियल द्रव्यमान में कमी की प्रवृत्ति को नोट करते हैं। कुछ अध्ययनों में, हाइपरकिनेटिक प्रकार के केंद्रीय हेमोडायनामिक्स (61.7%) की प्रबलता और एमआर (90.4%) की एक उच्च घटना को दिखाया गया था, अन्य में - हाइपोकैनेटिक प्रकार का। हेमोडायनामिक विकारों पर प्रकाशित आंकड़ों की स्पष्ट असंगति जांच किए गए रोगियों में उम्र से संबंधित अंतर, उनकी संवैधानिक विशेषताओं के साथ-साथ एसटीडी के निदान में एक उपयुक्त विभेदित दृष्टिकोण की कमी के कारण हो सकती है।
हेमोडायनामिक परिवर्तनों के कारणों के अध्ययन से पता चला कि उम्र के साथ संबंध, एसटीडी के रोगियों की संवैधानिक विशेषताएं, विशेष रूप से, छाती, रीढ़, छाती में अंगों की स्थिति की विकृति की गंभीरता के साथ।
डिसप्लास्टिक पर निर्भर दिल तीन प्रकार के होते हैं:
1. एसटीडी के साथ थोरैकोडायफ्राग्मैटिक हृदय का अस्वाभाविक रूप, छाती के विकृत प्रकार के साथ, "सीधी पीठ" सिंड्रोम के साथ, छाती के प्रकार के रोगियों की विशेषता है।मैं डिग्री। यह मायोकार्डियम के द्रव्यमान में कमी और बायोमैकेनिक्स में परिवर्तन के बिना हृदय गुहाओं के आकार में कमी की विशेषता है, जो सिस्टोलिक संकुचन में वृद्धि और डायस्टोलिक छूट में कमी के साथ प्रकट होता है, जिसमें कमी के साथ होता है आघात की मात्रा।
2. छाती और रीढ़ की गंभीर विकृति वाले रोगियों में डिसप्लास्टिक-आश्रित हृदय का संकुचित रूप देखा जाता है। इस मामले में, दिल या तो कम हो जाता है और संकुचित हो जाता है, या मुख्य संवहनी चड्डी के मरोड़ के साथ घुमाया जाता है। मायोकार्डियम का सिकुड़ा कार्य कम हो जाता है, विशेष रूप से अग्न्याशय में।
3. थोरैकोडायफ्राग्मैटिक हृदय का स्यूडोडायस्टोलिक प्रकार स्पष्ट उलटी छाती विकृति और महाधमनी जड़ के फैलाव वाले रोगियों में होता है। डायस्टोल में एलवी के आकार में वृद्धि के साथ संरचनात्मक परिवर्तन होते हैं। इस मामले में, एल.वी. एक गोलाकार आकार प्राप्त करता है।
एमवीपी की पृष्ठभूमि के खिलाफ एमआर के साथ बच्चों और किशोरों में एलवी डायस्टोलिक डिसफंक्शन के गठन पर डेटा है, जो शुरुआती भरने के चरम प्रवाह दर में कमी, प्रारंभिक भरने के प्रवाह को धीमा करने के समय में कमी में प्रकट होता है। , और डायस्टोलिक भरने में आलिंद घटक के अनुपात में एक प्रतिपूरक वृद्धि। के अनुसारआरए, ताजिकाजो के बारे में निशिमुर (१९९४) प्रारंभिक डायस्टोलिक भरने की दर में कमी का कारण वेंट्रिकुलर दीवार की बढ़ी हुई कठोरता, बिगड़ा हुआ सक्रिय विश्राम और मायोकार्डियल लोच में कमी है। इसके अलावा, यह पाया गया कि एमवीपी की पृष्ठभूमि पर एमडी की उपस्थिति में, एलवी सिस्टोलिक फ़ंक्शन की विशेषता वाले संकेतकों का एक उलटा होता है, जो सीवीआर (अंत सिस्टोलिक वॉल्यूम) में वृद्धि में प्रकट होता है, ईडीवी में वृद्धि की प्रवृत्ति (अंत) डायस्टोलिक वॉल्यूम), पृष्ठभूमि के खिलाफ ईएफ (इजेक्शन अंश) में कमी मायोकार्डियम के परिपत्र संकुचन की दर को धीमा कर देती है और सममित एलवी हाइपरट्रॉफी के प्रारंभिक संकेतों का गठन होता है, जो आईवीएस की मोटाई में वृद्धि से प्रकट होता है और LVWS और मायोकार्डियल मास इंडेक्स (MI) में वृद्धि। ये परिवर्तन (एमआई में वृद्धि के साथ संकुचन की दर में मंदी) एमडी की उपस्थिति में मायोकार्डियल संरचनाओं की गुणात्मक स्थिति के कारण हो सकते हैं। एमआर और एमडी के बिना एमवीपी वाले बच्चों में डायस्टोलिक और सिस्टोलिक डिसफंक्शन नहीं होते हैं।
दिल के संयोजी ऊतक फ्रेम की एक और सामान्य असामान्यता झूठी जीवा है, जो कि अधिकांश मामलों (95%) में एलवी गुहा में स्थित होती है, कम बार आरवी, आरवी, एलए की गुहाओं में। सच्चे जीवाओं के विपरीत, वे एट्रियोवेंट्रिकुलर वाल्व के क्यूप्स से जुड़े नहीं होते हैं, लेकिन निलय की मुक्त दीवारों से जुड़े होते हैं। असामान्य फाइब्रोमस्कुलर बंडलों को पहली बार 1893 में वर्णित किया गया थाडब्ल्यू टर्नर शव परीक्षण में और उन्हें आदर्श का एक प्रकार माना जाता था। झूठी जीवाओं को अपेक्षाकृत हाल ही में एक आनुवंशिक दोष या भ्रूणजनन संबंधी असामान्यताओं के परिणाम के रूप में माना जाता है जो एसटीडी के विकास की ओर ले जाती हैं। एचएल के आनुवंशिक नियतत्ववाद की पुष्टि इस तथ्य से होती है कि बच्चों और माता-पिता में एलवी गुहा में उनकी स्थलाकृति ज्यादातर मामलों में समान है।
एलएच आदिम हृदय की आंतरिक पेशीय परत का व्युत्पन्न है जो भ्रूण के समय में होता है जब पैपिलरी मांसपेशियां लेस होती हैं। हिस्टोलॉजिकल रूप से, एचएल में एक रेशेदार, फाइब्रोमस्कुलर या पेशी संरचना होती है। इकोकार्डियोग्राफी (0.5-68%) मामलों में एचएल निर्धारण की आवृत्ति के परिणामों में एक महत्वपूर्ण बिखराव इन विसंगतियों के निदान में एक एकीकृत पद्धतिगत दृष्टिकोण की अनुपस्थिति को इंगित करता है। कुछ लेखक झूठे जीवा और असामान्य ट्रैबेक्यूला (एटी) को अलग करने का प्रस्ताव करते हैं। एलएच और एटी के बीच मुख्य अंतर इसकी उच्च अल्ट्रासोनिक घनत्व और फिलामेंटरी आकार माना जाता है। एटी आमतौर पर एक विस्तृत आधार और मायोकार्डियम के करीब घनत्व के साथ धुरी के आकार का होता है। हालांकि, कई मामलों में, संरचना की महत्वपूर्ण परिवर्तनशीलता के कारण, अंतर्गर्भाशयी अवरोधों को कॉर्ड या ट्रैबेकुले के रूप में पहचानना हमेशा संभव नहीं होता है, जो कई लेखकों के अनुसार, सार्वभौमिक शब्द - एचएल का उपयोग करने की सलाह की पुष्टि करता है। .
हृदय की अभिव्यक्तियाँ मुख्य रूप से LV गुहा में इन जीवाओं के स्थान पर निर्भर करती हैं। सबसे चिकित्सकीय रूप से महत्वपूर्ण अनुप्रस्थ बेसल और कई तार हैं, जो "संगीतमय" सिस्टोलिक बड़बड़ाहट का कारण बनते हैं और हृदय के इंट्राकार्डियक हेमोडायनामिक्स और डायस्टोलिक फ़ंक्शन के उल्लंघन का कारण बनते हैं, कार्डियक अतालता की घटना में योगदान करते हैं। एचएल में इंट्राकार्डियक हेमोडायनामिक्स की विशेषताओं के बारे में राय विवादास्पद है। एलएच, स्थलाकृति और वेंट्रिकल के उस हिस्से पर निर्भर करता है जिसमें वे स्थित हैं (शीर्ष, मध्य और बेसल), वेंट्रिकल की ज्यामिति को प्रभावित करते हैं। इंट्राकार्डियक हेमोडायनामिक्स के उल्लंघन में एलएच की भूमिका का अध्ययन करते हुए, स्टोरोझाकोव जी.आई. वी१९९३ वर्ष एलवी गुहा में एलएच के क्षेत्रों में सुपर हाई-स्पीड रक्त प्रवाह की उपस्थिति की खोज की, लेकिन इस घटना की भूमिका का अध्ययन नहीं किया गया है। साहित्य में, संचारण रक्त प्रवाह के वेग मापदंडों में परिवर्तन पर छिटपुट डेटा हैं, जिससे मायोकार्डियम की छूट क्षमता में कमी और एलवी डायस्टोलिक शिथिलता का विकास हो सकता है। कई अध्ययनों में पाया गया है कि मध्य या बेसल खंडों में एलएच की स्थिति डायस्टोल में एलवी गुहा को सिकोड़कर एलवी छूट का प्रतिकार कर सकती है। पेट्रोव वी.एस. एलवी आकार में वृद्धि को इंगित करता है, एचएल के साथ वयस्क रोगियों में एलवी इजेक्शन अंश में मामूली कमी। ये परिवर्तन, उनकी राय में, हृदय के सीटी-फ्रेम की कमजोरी और एमआर की उपस्थिति के साथ जुड़े हुए हैं, जो उच्च आवृत्ति वाले एचएल वाले व्यक्तियों में होता है।
पिछले 10 वर्षों में एचएल की अतालता की भूमिका का गहन अध्ययन किया गया है। में पहली बार 1984 एच. सुवादला हृदय ताल गड़बड़ी में एचएल की भूमिका का सुझाव दिया। अधिकांश शोधकर्ताओं के अनुसार, एलएच कार्डियक कंडक्शन सिस्टम का एक अतिरिक्त तत्व है, जिसमें विद्युत आवेगों को संचालित करने की क्षमता होती है और इस तरह कार्डियक अतालता की घटना में भाग लेते हैं। हालांकि, एलवी एलसी में ताल गड़बड़ी के तंत्र पर कोई सहमति नहीं है। एक और संभव तंत्रअतालता में एलवी गुहा के विरूपण और एलएच के रूप में एक बाधा के कारण अशांत रक्त प्रवाह के परिणामस्वरूप चिकनी पेशी कोशिकाओं के इलेक्ट्रोफिजियोलॉजिकल गुणों में परिवर्तन शामिल हैं। एचएल के स्थलाकृतिक रूपों पर अतालता प्रभाव की गंभीरता की निर्भरता स्थापित की गई थी। सबसे अतालता अनुप्रस्थ बेसल, एकाधिक हैं। इसके अलावा, जीवा की मोटाई और इसकी अतालता के बीच सीधा संबंध है।
यह स्थापित किया गया है कि SRPC की घटना,सीएलसी, डब्ल्यूपीडब्ल्यू 68-84.9% में वे एलएच के साथ संयुक्त होते हैं, मुख्य रूप से अनुदैर्ध्य। इसके अलावा, एचएल वाले बच्चों में एसआरएडी 72%, वयस्कों में - 19% मामलों में पाया जाता है। स्वायत्त शिथिलता के सिंड्रोम के साथ एलएच का अंतर्संबंध नोट किया जाता है, जिसे एसटीडी के सिंड्रोम की अभिव्यक्ति के रूप में माना जाता है।
1. निलय के समय से पहले उत्तेजना का सिंड्रोम।
2. निलय के प्रारंभिक पुनरोद्धार का सिंड्रोम।
3. समय से पहले वेंट्रिकुलर कॉम्प्लेक्स।
4. पश्च-अवर लीड में वेंट्रिकुलर कॉम्प्लेक्स के टर्मिनल भाग की अस्थिरता।
एसटीडीएस के अध्ययन में हाल के वर्षों में प्राप्त सफलताएं, विशेष रूप से, इसकी व्यक्तिगत अभिव्यक्तियाँ - एमवीपी और एलवीएलवीएच, उनके नैदानिक महत्व की पुष्टि करती हैं, जिसमें सबसे पहले, अतालता सिंड्रोम में एसटीडीएस के पाठ्यक्रम को जटिल बनाना शामिल है। इसी समय, एसटीडीएस सिंड्रोम के अन्य लक्षणों की नैदानिक और कार्यात्मक अभिव्यक्तियाँ - महाधमनी और ट्राइकसपिड वाल्वों का आगे बढ़ना, वलसाल्वा साइनस के एन्यूरिज्म, पैपिलरी मांसपेशियों की विसंगतियाँ, और अन्य खराब समझ में आते हैं। केवल कुछ अध्ययनों में एलए गुहा में एचएल के साथ कार्डियक अतालता के संबंध पर डेटा है, एमपीपी के एन्यूरिज्म और दाएं अलिंद के सूक्ष्म-विसंगतियों के साथ। इंट्राकार्डियक हेमोडायनामिक्स के संकेतकों के अध्ययन खंडित हैं और एसटीडीएस सिंड्रोम के व्यक्तिगत लक्षणों से संबंधित हैं, जिनमें से अधिकांश एमवीपी और एलवीएच हैं। आयोजित अध्ययनों के आंकड़ों को ध्यान में रखते हुए, बढ़ती उम्र के साथ एसटीडीएस के कुछ हृदय संबंधी अभिव्यक्तियों की प्रगति और प्रतिगमन का संकेत देते हुए और एसटीडी के अन्य लक्षणों की आवृत्ति में एक साथ वृद्धि और एसटीडी सिंड्रोम से जुड़े रोग, जो व्यापक प्रसार के कारण है शरीर में एसटी की, यह स्पष्ट हो जाता है कि शीघ्र निदान के उद्देश्य से दृष्टिकोण की खोज करने की आवश्यकता है, विभिन्न अंगों और प्रणालियों के संयोजी ऊतक संरचनाओं की भागीदारी की डिग्री का आकलन और समय पर रोकथाम के लिए परिवर्तनों की गंभीरता, और, यदि आवश्यक हो, पर्याप्त जटिल चिकित्सा और एसटीडीएस सिंड्रोम वाले रोगियों का पुनर्वास।
एसटीडी में बच्चों की वानस्पतिक स्थिति।
वी शोध कार्यहाल के वर्षों में, स्पष्ट स्वायत्त लक्षणों के साथ एसडीएसटी का अंतर्संबंध, इसकी मोज़ेक और बहुआयामी प्रतिक्रियाओं को दिखाया गया है। एसटीडीएस वाले लगभग किशोरों में ऑटोनोमिक डिसफंक्शन के लक्षण पाए जाते हैं जब ए.एम. की विधि का उपयोग किया जाता है। वेन। कुछ शोधकर्ताओं के अनुसार, एसटीडी वाले लगभग सभी व्यक्तियों में वीएसडी पाया जाता है। वीएसडी का पता लगाने की उच्च आवृत्ति लिम्बिकोरेटिकुलर कॉम्प्लेक्स की संरचना और कार्य की विरासत में मिली विशेषताओं के कारण होती है, जिसमें मस्तिष्क के हाइपोथैलेमस, ट्रंक और टेम्पोरल लोब शामिल होते हैं। यह परिस्थिति neurovegetative प्रतिक्रियाओं की असामान्य प्रकृति को पूर्व निर्धारित करती है। एसटीडी से जुड़े स्वायत्त शिथिलता का कारण कोलेजन की संरचना में बदलाव है, जो केंद्रीय और स्वायत्त तंत्रिका तंत्र में इसके ट्रॉफिक कार्य को नकारात्मक रूप से प्रभावित करता है, जो बदले में वीएसडी के विकास में योगदान देता है। वानस्पतिक संकटों की पारिवारिक प्रवृत्ति पर अध्ययन ने न केवल उनके ऊर्ध्वाधर संचरण, बल्कि पर्यावरणीय कारकों की भागीदारी को भी साबित करना संभव बना दिया। यह माना जाता है कि तंत्रिका वनस्पति प्रतिक्रिया की प्रकृति विरासत में मिली है, जो पर्यावरणीय परिस्थितियों के आधार पर एक निश्चित तरीके से संशोधित होती है।
जीआई नेचाएवा के अनुसार। एसटीडी सिंड्रोम (वयस्क आबादी में) के साथ, स्वायत्त शिथिलता का एक सिंड्रोम सहानुभूति विनियमन (97%) की प्रबलता के साथ बनता है, जिनमें से मुख्य अभिव्यक्तियाँ कार्डियाल्जिया (57.5%), रक्तचाप की अक्षमता (78%) और श्वसन हैं। शिथिलता (67%)। सहानुभूति विनियमन को मजबूत करने के साथ, शरीर के सभी अंगों और प्रणालियों में, विशेष रूप से, हृदय, रक्त वाहिकाओं, फेफड़ों में ऊर्जा के गैर-आर्थिक व्यय के लिए स्थितियां बनती हैं, जो अनुकूली तंत्र की कमी का कारण है। 15 से 30 वर्ष की आयु के उप-जनसंख्या में सीआईजी के विश्लेषण से पता चला है कि एसटीडी सिंड्रोम वाले रोगियों के समूह में स्वायत्त स्वर (56%) की प्रतिक्रिया के सहानुभूति तंत्र की प्रबलता की प्रवृत्ति होती है। सीओपी में स्वायत्त प्रतिक्रियाशीलता का आकलन एसटीडीएस वाले 80% रोगियों में स्वायत्त विनियमन की अनुकूली क्षमताओं में कमी का संकेत देता है: 1/3 में - अतिसक्रियता का उल्लेख किया गया था, 1/4 में - अनुत्तरदायी, 47% - संकेतकों का वंशानुक्रम।
वनस्पति संकट वाले व्यक्तियों में एसटीडी और मार्स के फेनोटाइपिक अभिव्यक्तियों का अध्ययन करते समय, स्वस्थ लोगों की तुलना में रोगियों के इस समूह में इन संकेतों का प्रमुख संचय प्रकट हुआ था। एसटीडीएस सिंड्रोम के संकेतों की संख्या और स्वायत्त विकृति की अभिव्यक्तियों की गंभीरता के बीच एक सीधा संबंध पाया गया। कई लेखक वीएसडी और एमवीपी की एटियलॉजिकल समानता पर जोर देते हैं, वनस्पति डायस्टोनिया सिंड्रोम को एमवीपी और / या एलवीएच के नैदानिक अभिव्यक्तियों में से एक माना जाता है।
बच्चों में स्वायत्त प्रतिक्रियाशीलता की विशेषताओं के बारे में कुछ अध्ययन हैं। बच्चों (2-15 वर्ष) में एसटीडी की पृष्ठभूमि के खिलाफ ताल और चालन की गड़बड़ी के साथ, वीएसडी सिंड्रोम का पता चलता है, मुख्य रूप से योनि प्रकार का। चिकित्सकीय रूप से, यह स्वयं को प्रीसिंकोपल, सिंकोप और एस्थेनिक राज्यों, कार्डियलजिक सिंड्रोम, तनाव सिरदर्द के रूप में प्रकट करता है, जो अक्सर मनोवैज्ञानिक विकारों के साथ होते हैं। इसी समय, एसटीडीएस सिंड्रोम वाले लगभग सभी बच्चों में सीआईजी डेटा के अनुसार स्वायत्त विकृति की अभिव्यक्तियाँ होती हैं। साइकिल एर्गोमेट्री के आंकड़ों के अनुसार, एसटीडीएस सिंड्रोम के लक्षण वाले बच्चे शारीरिक प्रदर्शन में कमी दिखाते हैं।
एसटीडी के लक्षणों वाले बच्चों में एएनएस की स्थिति के आगे के अध्ययन की आवश्यकता नैदानिक अभिव्यक्तियों की प्रचुरता, स्वायत्त विकृति की उपस्थिति और शारीरिक और भावनात्मक तनाव के प्रति कम सहनशीलता के कारण स्पष्ट है। इन रोगियों को संभवतः शरीर के अनुकूली तंत्र को बाधित करने का खतरा होता है।
ब्रोन्कोलॉजिकल सिस्टम के एसटीडी और पैथोलॉजी।
यह स्थापित किया गया है कि आनुवंशिक रूप से निर्धारित एसटी की कमी ब्रोंकोपुलमोनरी सिस्टम की शिथिलता के साथ हो सकती है, जिनमें से एक अभिव्यक्ति ट्रेकोब्रोनचियल डिस्केनेसिया (टीबीडी) है। टीबीडी - सीटी की असामान्य संरचना के कारण साँस छोड़ने के दौरान श्वासनली और बड़ी ब्रांकाई के लुमेन का संकुचन। टीबीडी के विकास का तंत्र इस तथ्य से जुड़ा है कि बड़े और मध्यम कैलिबर की ब्रोंची में एक शक्तिशाली संयोजी ऊतक ढांचा होता है, और इसलिए, एसटीडी वाले रोगियों में, ऊपरी श्वसन पथ की लोच में कमी होती है। सीटी की प्राथमिक "कमजोरी"। इसलिए, जबरन साँस लेना के दौरान, बड़ी और मध्यम ब्रांकाई का कुछ संकुचन उनकी दीवारों के आगे बढ़ने के परिणामस्वरूप होता है।
टीबीडी का पता लगाने के लिए, बेरोटेक के साथ एक साँस लेना परीक्षण जानकारीपूर्ण है। जब बेरोटेक के साथ साँस ली जाती है, तो केवल संयोजी ऊतक फ्रेम साँस छोड़ने के दौरान हवा के प्रवाह का विरोध करता है, इसलिए, ऊपरी श्वसन पथ की "कमजोरी" के मामलों में, ट्रेकोब्रोनचियल डिस्केनेसिया बढ़ जाता है (बेरोटेक के साथ परीक्षण का एक विरोधाभासी परिणाम)। टीबीडी की उपस्थिति अज्ञातहेतुक एमवीपी वाले 73.3% वयस्क रोगियों में और 83.3% - एलएच में पाई गई, जो अन्य लेखकों के अध्ययन के परिणामों के अनुरूप है: एमवीपी वाले रोगियों में, प्राथमिक टीबीडी 75.3% मामलों में निर्धारित किया जाता है।
एसटीडी में ब्रोन्कोपल्मोनरी सिस्टम में रूपात्मक परिवर्तन से ट्रेकोब्रोनचियल ट्री और वायुकोशीय ऊतक के मस्कुलो-कार्टिलाजिनस फ्रेम के कार्य में परिवर्तन होता है, जिससे वे अत्यधिक लोचदार हो जाते हैं, ट्रेकोब्रोनकोमेगाली, ट्रेकोब्रोन्कोमालाशिया, ब्रोन्किइक्टेसिस के गठन के साथ, और कुछ मामलों में। अज्ञातहेतुक सहज न्यूमोथोरैक्स की घटना। ट्रेकोब्रोनचियल पैथोलॉजी (33.3%) वाले रोगियों में एसटीडीएस मार्करों की एक उच्च घटना का पता चला था, जो सामान्य जनसंख्या संकेतकों से 4-5 गुना अधिक है। ये डेटा ब्रोन्को-अवरोधक विकारों के विकास में संयोजी ऊतक डिसप्लेसिया की भूमिका की पुष्टि करते हैं। प्रारंभिक सीटी दोष वाले व्यक्तियों में उत्तरार्द्ध की अभिव्यक्ति के साथ, प्रतिरोधी फुफ्फुसीय विकृति के दौरान अतिरिक्त प्रतिकूल कारक नोट किए जाते हैं। इन कारकों में एसटीडी और ट्रेकोब्रोनचियल डिस्केनेसिया की प्रतिरक्षा की कमी की विशेषता शामिल है। इन परिवर्तनों की गंभीरता और समस्या की तात्कालिकता के बावजूद, ब्रोन्कियल रुकावट की उत्पत्ति में एसटीडी के महत्व को और अधिक अध्ययन की आवश्यकता है।
एसटीडी वाले बच्चों में श्वसन प्रणाली की विकृति व्यापक है, लेकिन खराब समझी जाती है। V.V के अध्ययन में ज़ेलेंस्काया (1998) ने दिखाया कि ब्रोन्कोपल्मोनरी पैथोलॉजी वाले बच्चों को एसटीडी की उच्च आवृत्ति (बीए - 32.1% के साथ, क्रोनिक ब्रोन्कोपल्मोनरी पैथोलॉजी - 30.8%) की विशेषता है। एसटीडी संकेतों वाले बच्चों में अस्थमा के पाठ्यक्रम की नैदानिक विशेषताएं सामने आईं: हमले का वनस्पति रंग, हल्के अस्थमा के साथ - ब्रोन्कोस्पास्म का एक "म्यूट" संस्करण, मध्यम और गंभीर अस्थमा के साथ - ब्रोन्कियल ट्री असामान्यताओं का एक उच्च अनुपात, के रूप में जटिलताओं सहज न्यूमोथोरैक्स और चमड़े के नीचे की वातस्फीति, ब्रोन्कोस्पास्मोलिटिक दवाओं के लिए एक कम प्रतिक्रिया, मुख्य रूप से ब्रोन्को-अवरोधक विकारों की समीपस्थ प्रकृति की।
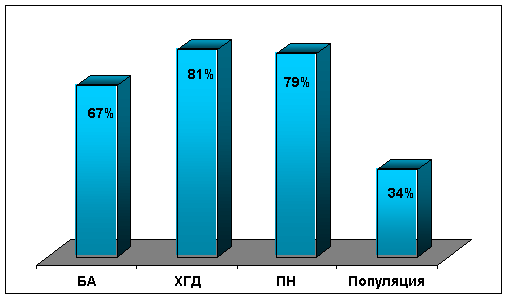
हमारे आंकड़ों के मुताबिक, अस्थमा से पीड़ित बच्चों में एसटीडी की आवृत्ति 67 फीसदी तक पहुंच जाती है। ज्यादातर मामलों में, एसटीडी की पृष्ठभूमि के खिलाफ अस्थमा से पीड़ित बच्चों ने स्वायत्त विनियमन का महत्वपूर्ण उल्लंघन दिखाया, जिसकी पुष्टि ईसीजी संकेतों के साथ-साथ प्रारंभिक स्वायत्त स्वर और स्वायत्त प्रतिक्रिया में परिवर्तन से होती है। बच्चों की इस श्रेणी में अक्सर पाए जाने वाले और सबसे स्पष्ट हेमोडायनामिक परिवर्तनों की विशेषता होती है। सबसे पहले, वे दाहिने दिल से संबंधित हैं और दाएं वेंट्रिकल के डायस्टोलिक डिसफंक्शन के रूप में प्रकट होते हैं, इसकी गुहा में वृद्धि, सिस्टोल की शुरुआत में फुफ्फुसीय धमनी पर प्रवाह प्रोफ़ाइल का विस्थापन, में कमी सिस्टोलिक मोटा होना और इंटरवेंट्रिकुलर सेप्टम के कैनेटीक्स का उल्लंघन। इन आंकड़ों से संकेत मिलता है कि बीए के साथ हर 3-4 वें बच्चे में फुफ्फुसीय उच्च रक्तचाप का गठन होता है। अस्थमा से पीड़ित बच्चों में फुफ्फुसीय उच्च रक्तचाप के विकास पर एसटीडी के प्रभाव की पुष्टि इस तथ्य से होती है कि ये परिवर्तन न केवल गंभीर, बल्कि मध्यम और हल्के अस्थमा वाले बच्चों में भी देखे गए थे।
फिर भी, बचपन में इस विकृति के कई पहलुओं को कम समझा जाता है। धुंधली नैदानिक तस्वीर के कारण समय पर निदान में कठिनाइयाँ, इस विकृति का उच्च प्रसार और प्रक्रिया की पुरानीता की संभावना ब्रोन्कोपल्मोनरी पैथोलॉजी के विकास में एसटीडी की भूमिका के आगे के अध्ययन की आवश्यकता को निर्धारित करती है।
एसटीडी और गैस्ट्रोइंटेस्टाइनल ट्रैक्ट पैथोलॉजी।
एसटीडी के साथ, जठरांत्र संबंधी मार्ग (जीआईटी), सबसे अधिक कोलेजनयुक्त अंगों में से एक के रूप में, रोग प्रक्रिया में अनिवार्य रूप से शामिल होता है। एसटी डिसप्लेसिया में, यह आंतों के माइक्रोडायवर्टीकुलोसिस, पाचन रस के बिगड़ा हुआ उत्सर्जन, खोखले अंगों के क्रमाकुंचन द्वारा प्रकट होता है। पित्ताशय की थैली के हाइपोमोटर डिस्केनेसिया का पता एमवीपी वाले रोगियों में 59.8%, एलवीएच के साथ 33.3% मामलों में होता है। एमवीपी और पाचन अंगों की विकृति वाले रोगियों में इसके बिना अधिक बार, कार्डिया अपर्याप्तता (40.0-64.3%), हाइटल हर्निया (14.0-45.2%), पित्ताशय की थैली के विकास में असामान्यताएं (20, 0-52.7%), डोलिचोसिग्मा (40.0-84.6%)। एमवीपी को पाचन तंत्र के रोगों के विकास के जोखिम कारकों में से एक माना जाता है। यह ज्ञात है कि एसटीडी के रोगियों में विभिन्न, आमतौर पर पुरानी विसेरोपैथोलॉजी होती है। पाचन तंत्र के रोगों की संरचना में क्रोनिक गैस्ट्रोडोडोडेनाइटिस (सीजीडी) 60-80% है। सीएचडी बैक्टीरिया को पुरानी क्षति के जवाब में गैस्ट्रिक म्यूकोसा के सेलुलर नवीकरण के उल्लंघन पर आधारित एक बीमारी है (हेलिकोबैक्टर पाइलोरी ) या किसी अन्य प्रकृति का।
एसटीडी की पृष्ठभूमि पर सीएचडी वाले रोगियों में, प्रक्रिया की पुरानीता के विकास में, एक आवश्यक लिंक सूजन के दौरान उपकला-स्ट्रोमल संबंधों का उल्लंघन है, जो विशेष रूप से स्थानीय प्रतिरक्षा प्रणाली द्वारा विनियमित होते हैं। टी.एन. लेबेडेंको ने एसटीडी के रोगियों में क्रोनिक गैस्ट्रोडोडोडेनाइटिस की नैदानिक और रूपात्मक विशेषताओं का विस्तार से अध्ययन किया। लेखक के अनुसार, प्रमुख रूपहेलिकोबैक्टर पाइलोरी - एसटीडी वाले व्यक्तियों में संबंधित गैस्ट्रिटिस गैस्ट्रिक म्यूकोसा के हल्के या मध्यम शोष के साथ पैंगैस्ट्राइटिस है।
बच्चों की आबादी में गैस्ट्रो-एब्डॉमिनल पैथोलॉजी और एसटीडी के बीच संबंध का शायद ही अध्ययन किया गया हो। इस समस्या पर कुछ ही अध्ययन हैं। विशेष रूप से, एसटीडी की पृष्ठभूमि पर सीएचडी वाले बच्चों में गैस्ट्रो-एब्डॉमिनल पैथोलॉजी और विकासात्मक सूक्ष्म विसंगतियों वाले बच्चों में एसटीडी (28-30%) की एक उच्च घटना का वर्णन किया गया था, मुख्य रूप से पित्ताशय की थैली (62%)। एसटीडी की पृष्ठभूमि के खिलाफ सीजीडी के पाठ्यक्रम की कुछ विशेषताएं सामने आईं, जिनमें नैदानिक तस्वीर का धुंधला होना, एएनएस की रुचि शामिल है। हमारे आंकड़ों के अनुसार, सीएचडी वाले बच्चों में एसटीडी सिंड्रोम की आवृत्ति 81% (छवि) तक पहुंच जाती है। यह बच्चों की इस श्रेणी में है कि पेट के अंगों के डिसप्लेसिया - पित्ताशय की थैली की असामान्यताएं, गैस्ट्रोओसोफेगल रिफ्लक्स, आदि। (एम.ए. क्लाइचनिकोवा, 2003)।
|
|
चावल। ब्रोन्कियल अस्थमा, क्रोनिक गैस्ट्रोडोडोडेनाइटिस और क्रोनिक पाइलोनफ्राइटिस में एसटीडी सिंड्रोम की आवृत्ति (स्वयं के शोध के परिणाम)
मूत्र प्रणाली के एसटीडी और पैथोलॉजी।
हाल के दशकों में, जब मानव शरीर पर बाहरी वातावरण के प्रतिकूल प्रभाव बढ़े हैं, तो साहित्य में जनसंख्या में मूत्र प्रणाली के रोगों की आवृत्ति में वृद्धि के आंकड़े सामने आए हैं। इसी समय, डाइसेम्ब्रायोजेनेसिस से जुड़े गुर्दे के घावों की संख्या में वृद्धि हुई, अर्थात। अंग, कोशिकीय, उपकोशिकीय स्तरों पर और उनके संयोजन के रूप में गुर्दे के गठन का उल्लंघन। रोगों को एक विस्तृत आयु सीमा द्वारा प्रतिष्ठित किया जाता है, गुप्त नैदानिक रूपों का एक महत्वपूर्ण अनुपात जो अंततः पुराने रूपों का निर्माण करता है।
वर्तमान में, एक राय है कि कोई प्राथमिक पाइलोनफ्राइटिस नहीं है, लेकिन एक अज्ञात कारण के साथ पायलोनेफ्राइटिस है। तीव्र पाइलोनफ्राइटिस वाले बच्चों में एसटीडीएस की उच्च घटना से पता चलता है कि गुर्दे का एसटीडी एक जोखिम कारक हो सकता है और इन रोगियों में ऊतक संरचना की असामान्यता के परिणामस्वरूप रोग का विकास हो सकता है, जो सामग्री में कमी से प्रकट होता है। विशेष प्रकारकोलेजन या उनके अनुपात का उल्लंघन। एसटीडी वाले व्यक्तियों में ग्लोमेरुलर बेसमेंट मेम्ब्रेन की प्रमुख भागीदारी के साथ प्रगतिशील कोलेजन अध: पतन के कारण सामान्यीकृत गैर-प्रतिरक्षा मेम्ब्रेनोपैथी का प्रमाण है। उदाहरण के लिए, यह स्थापित किया गया है कि नेफ्रोप्टोसिस वाले रोगियों में लोचदार और कोलेजन फाइबर के निर्माण में विकार होते हैं, जिनमें बाद में द्वितीयक डिस्ट्रोफिक परिवर्तन होते हैं। वर्तमान में स्वीकृत एसटीडी वर्गीकरण के अनुसार, यह माना जा सकता है कि एसटीडीएस सिंड्रोम को रीनल एसटीडी के साथ जोड़ा जा सकता है। ये रोगी आंत की अभिव्यक्तियों के साथ विरासत में मिली सीटी रोगों के समूह से संबंधित हैं। इन रोगियों में से अधिकांश में गुर्दे की बीमारी के बोझिल पारिवारिक इतिहास के आंकड़ों से इसकी पुष्टि की जा सकती है, अर्थात। हम इस बीमारी के आनुवंशिक नियतत्ववाद के बारे में बात कर सकते हैं। कई लेखकों के अनुसार, उच्च आवृत्ति (72%) के साथ गुर्दे की विकृति वाले बच्चों में एसटीडीएस सिंड्रोम का पता लगाया जाता है, जिसमें पाइलोनफ्राइटिस, ग्लोमेरुलोनेफ्राइटिस और इंटरस्टीशियल नेफ्रैटिस के तीव्र और पुराने रूप शामिल हैं। इसके अलावा, यह दिखाया गया है कि ओएमएस के विकास में जन्मजात विसंगतियों की पृष्ठभूमि के खिलाफ एसटीडी वाले बच्चों में पायलोनेफ्राइटिस पाठ्यक्रम की विशेषताएं हैं: यह अक्सर हाल ही में आगे बढ़ता है, थोड़ा लक्षण के साथ और खुद को प्रकट करता है, एक नियम के रूप में, केवल मूत्र सिंड्रोम, द्विपक्षीय घावों के साथ, एक झिल्ली-विनाशकारी प्रक्रिया की उपस्थिति और पाइरिडोक्सिन की कमी।
एसटीडी में रक्त प्रणाली में परिवर्तन।
रक्तस्रावी सिंड्रोम मेसेनकाइमल डिसप्लेसिया की अभिव्यक्तियों में से एक है और इसलिए, इसे एसटीडी सिंड्रोम का हिस्सा माना जा सकता है। एमवीपी वाले व्यक्तियों में, हेमोस्टेसिस प्रणाली के लिंक में उल्लंघन का पता चला था: प्लेटलेट्स के एकत्रीकरण समारोह में बदलाव, रक्त प्लाज्मा में वॉन विलेब्रांड कारक की गतिविधि में कमी, रक्त जमावट के अंतिम चरण का उल्लंघन। यह पाया गया कि एमवीपी वाले रोगियों में रक्तस्रावी सिंड्रोम की अभिव्यक्तियाँ होती हैं: बार-बार नकसीर, त्वचा पर पेटी-धब्बेदार रक्तस्राव, मसूड़ों से रक्तस्राव में वृद्धि, पैरेसिस के साथ लंबे समय तक रक्तस्राव।
एसटीडी में प्रतिरक्षा प्रणाली की स्थिति।
आधुनिक साहित्य डेटा प्रतिरक्षा प्रणाली और एसटीडी सिंड्रोम की स्थिति के बीच घनिष्ठ संबंध के बारे में कोई संदेह नहीं छोड़ते हैं।
नेचेवा के आंकड़ों के अनुसार, एसटीडी में बनने वाले थाइमोलिम्फ ऊतक में डिस्ट्रोफिक परिवर्तन से शरीर की प्रतिरक्षा क्षमता में कमी आती है। 59.6% में एसटीडी वाले रोगियों में, प्रतिरक्षाविज्ञानी अपर्याप्तता (अक्सर तीव्र श्वसन संक्रमण, दाद, पित्ती, आदि) के एनामेनेस्टिक और नैदानिक संकेत हैं, जो सेलुलर और ह्यूमर इम्युनिटी की प्रणाली में बदलाव की पुष्टि करते हैं। जी.एफ. इब्रागिमोवा सीटी डिसप्लेसिया की पृष्ठभूमि के खिलाफ ताल और चालन की गड़बड़ी वाले बच्चों में एक प्रतिरक्षा असंतुलन को भी नोट करता है। एसटीडी के लक्षण वाले बच्चों में अक्सर पुराने संक्रमण, बार-बार होने वाली बीमारियों, लगातार क्लैमाइडियल और हर्पेटिक संक्रमण, तपेदिक, आंतरिक अंगों की विकृति और अंतःस्रावी विकृति का निदान किया जाता है। यह माना जा सकता है कि इस श्रेणी के बच्चों में पुरानी बीमारियों का अव्यक्त या असामान्य पाठ्यक्रम विभिन्न रोगजनक कारकों के प्रभाव में एसटीडी की पृष्ठभूमि के खिलाफ प्रतिरक्षा प्रतिक्रिया की विकृति से जुड़ा हो सकता है।
इलाज।
एसटीडी सिंड्रोम के साथ, उपचार जटिल और व्यक्तिगत होना चाहिए, उम्र को ध्यान में रखते हुए, आंतरिक अंगों से विकारों की गंभीरता और मस्कुलोस्केलेटल सिस्टम, मनोवैज्ञानिक असामान्यताएं और स्वायत्त शिथिलता (ई.वी., ज़ेम्त्सोव्स्की, 2000)। एक तर्कसंगत दैनिक आहार और पोषण के साथ, शारीरिक गतिविधि के प्रकार और डिग्री को निर्धारित करना आवश्यक है, जिसे बच्चे के व्यक्तिगत कार्यक्रम में शामिल नहीं किया जाना चाहिए (बल्कि अनिवार्य होना चाहिए)। एसटीडी सिंड्रोम की मध्यम अभिव्यक्तियों के साथ, पर्याप्त शारीरिक गतिविधि को चिकित्सीय कार्रवाई के सबसे महत्वपूर्ण साधनों में से एक माना जाना चाहिए। मनोरंजक शारीरिक गतिविधि संयोजी ऊतक की परिपक्वता को तेज करती है और मौजूदा दोषों की भरपाई करती है, शरीर के ऊतक अंगों और प्रतिक्रियाशीलता (प्रतिरक्षाविज्ञानी सहित) के ऑक्सीजन में वृद्धि के लिए स्थितियां बनाती है। व्यायाम चिकित्सा और मालिश के विभिन्न तरीकों का उपयोग अक्सर न केवल रोग प्रक्रिया के विकास के निलंबन में योगदान देता है, बल्कि बच्चे के शरीर की प्रतिपूरक और अनुकूली क्षमताओं में वृद्धि में भी योगदान देता है।
चिकित्सा (चयापचय) सुधार को योजनाबद्ध रूप से निम्नानुसार दर्शाया जा सकता है:
1. कालानुक्रमिक लय को ध्यान में रखते हुए सेलुलर स्तर पर सुधार: कार्निटाइन (एल-फॉर्म) - रात 10 बजे तक, यूबिकिनोन (कोएंजाइम क्यू 10) - शाम 5 बजे से रात 8 बजे तक; अपवाद नवजात शिशु और जीवन के 1 महीने के बच्चे हैं, जिनके लिए कार्निटाइन का 2-3 बार सेवन उचित है। विशेष रूप से बच्चों के लिए, दवाओं के तरल रूपों का उपयोग करने की संभावना पर ध्यान दिया जाना चाहिए। छोटी उम्र(एलकर, कुदेसन)।
2. इलेक्ट्रोलाइट परिवर्तन का सुधार: कैल्शियम और मैग्नीशियम की तैयारी। एमजी के साथ संयोजन में सीए तैयारी का दीर्घकालिक (कई महीने) उपयोग न केवल संयोजी ऊतक (फाइब्रोब्लास्ट, बाह्य मैट्रिक्स संरचनाओं) की परिपक्वता के लिए सलाह दी जाती है, बल्कि विभिन्न जटिलताओं की रोकथाम के लिए, उदाहरण के लिए, हृदय ताल गड़बड़ी। मैग्नेरट जैसी दवाओं के उपयोग के साथ, हृदय संबंधी विकारों (विशेषकर एमवीपी के साथ) की एक महत्वपूर्ण रिवर्स डायनेमिक्स को दिखाया गया है, स्पष्ट किया गया है सकारात्मक प्रभावस्वायत्त विनियमन की प्रकृति और संवहनी विकारों की आवृत्ति पर। विशेष अर्थइसमें एमजी और ऑरोटिक एसिड का संयोजन होता है, जो अपने "स्वयं" कार्यों के अलावा (पाइरीमिडीन बेस का संश्लेषण, रखरखाव उच्च स्तरएटीपी, आदि) गैस्ट्रोइंटेस्टाइनल ट्रैक्ट या मूत्र में उत्सर्जन में न्यूनतम नुकसान के साथ सीधे कोशिकाओं में मैग्नीशियम की डिलीवरी सुनिश्चित करता है। मैग्नीशियम की कमी की भरपाई के लिए, दवा "Magne B6" का उपयोग किया जा सकता है)।
3. एंटीऑक्सिडेंट एजेंटों की मदद से मुक्त-कट्टरपंथी ऑक्सीकरण प्रक्रियाओं का स्थिरीकरण, जिनमें से यूबिकिनोन (कोएंजाइम क्यू 10, कुडेसन), विटामिन ई, सी, वेटोरॉन के साथ-साथ आयु-विशिष्ट खुराक में उपयोग किया जा सकता है। फाइटोकोम्पलेक्स "बायोरेक्स" का उपयोग बच्चों में किया जा सकता है, जिनमें से एंटीऑक्सिडेंट और इम्यूनोमॉड्यूलेटरी गुण एल.जी. कोर्किना (रूसी राज्य चिकित्सा विश्वविद्यालय)।
4. शरद ऋतु-वसंत अवधि के साथ-साथ सर्दी के बाद वसूली अवधि के दौरान विटामिन थेरेपी।
5. प्रतिरक्षा विकारों का सुधार (फ्लू महामारी के दौरान, पुरानी सूजन संबंधी बीमारियों में, सर्जरी की तैयारी में) - लाइकोपिड, वीफरॉन, इचिनेशिया, आदि।
बच्चों में हमारी टिप्पणियों के अनुसार दमाऔर एसटीडी सिंड्रोम की पृष्ठभूमि के खिलाफ क्रोनिक गैस्ट्रोडोडोडेनाइटिस, गैर-विशिष्ट चयापचय सुधार के साधनों के साथ संयोजन में चिकित्सा के इन नोसोलॉजिकल रूपों के लिए पारंपरिक प्रदर्शन करते समय एक अच्छा प्रभाव देखा जाता है: कैल्शियम की तैयारी (कैल्शियम-डी 3-न्योमेड, बच्चों के लिए समुद्री कैल्शियम), मैग्नीशियम (मैग्नेरॉट, मैग्ने बी 6), एल - कार्निटाइन (एलकर) और कोएंजाइम क्यू 10 (कुडेसन)। इन बच्चों में अंतर्निहित बीमारी और स्वायत्त असंतुलन के लक्षणों के प्रतिगमन के साथ, लिम्फोसाइटों एसडीएच, एलडीएच और जीपीडीएच के माइटोकॉन्ड्रियल एंजाइमों की गतिविधि का सामान्यीकरण नोट किया गया था।
एसटीडी सिंड्रोम वाले बच्चों को उपयुक्त विशेषज्ञों (हृदय रोग विशेषज्ञ, पल्मोनोलॉजिस्ट, गैस्ट्रोएंटेरोलॉजिस्ट और / या नेफ्रोलॉजिस्ट) और अनिवार्य ईसीजी और इकोसीजी के परामर्श से वर्ष में कम से कम एक बार गतिशील औषधालय अवलोकन की आवश्यकता होती है।
हाल ही में, डॉक्टरों ने अक्सर डिसप्लास्टिक सिंड्रोम या संयोजी ऊतक डिसप्लेसिया वाले बच्चों का निदान किया है। यह क्या है?
मानव शरीर में संयोजी ऊतक सबसे "विविध" है। इसमें हड्डी, उपास्थि, चमड़े के नीचे की वसा, त्वचा, स्नायुबंधन आदि जैसे भिन्न पदार्थ शामिल हैं। अन्य ऊतकों के विपरीत, संयोजी ऊतक में संरचनात्मक विशेषताएं होती हैं: मध्यवर्ती पदार्थ में स्थित सेलुलर तत्व, जो रेशेदार तत्वों और अनाकार पदार्थ द्वारा दर्शाया जाता है।
संयोजी ऊतक की स्थिरता अनाकार घटक की सामग्री पर निर्भर करती है। कोलेजन फाइबर पूरे ऊतक को ताकत और खिंचाव देते हैं।
संयोजी ऊतक डिसप्लेसिया (सीटीडी) की नैदानिक अभिव्यक्तियाँ कोलेजन संरचनाओं की एक विसंगति के कारण होती हैं, जो एक सहायक कार्य करती हैं, सक्रिय रूप से ऊतक निर्माण, पुनर्जनन और संयोजी ऊतक कोशिकाओं की उम्र बढ़ने में शामिल होती हैं।
संयोजी ऊतक डिसप्लेसिया में एक वंशानुगत प्रवृत्ति होती है।
और यदि आप ठीक से देखते हैं, तो आपकी वंशावली में निश्चित रूप से निचले छोरों के वैरिकाज़ नसों, मायोपिया, फ्लैट पैर, स्कोलियोसिस, रक्तस्राव की प्रवृत्ति से पीड़ित रिश्तेदार होंगे। किसी को बचपन में जोड़ों का दर्द था, कोई लगातार दिल की बड़बड़ाहट सुन रहा था, कोई बहुत "लचीला" था ... ये अभिव्यक्तियाँ कोलेजन के संश्लेषण के लिए जिम्मेदार जीन में उत्परिवर्तन पर आधारित हैं - संयोजी ऊतक का मुख्य प्रोटीन। कोलेजन फाइबर सही ढंग से नहीं बनते हैं और उचित यांत्रिक तनाव का सामना नहीं करते हैं।
5 वर्ष से कम उम्र के लगभग सभी बच्चों में डिसप्लेसिया के लक्षण होते हैं - उनकी नाजुक, आसानी से फैलने वाली त्वचा, "कमजोर स्नायुबंधन" आदि होते हैं। इसलिए, इस उम्र में डीएसटी का निदान केवल अप्रत्यक्ष रूप से किया जा सकता है, साथ ही बच्चों में डिसप्लेसिया के बाहरी लक्षणों की उपस्थिति से भी।
यह तुरंत स्पष्ट किया जाना चाहिए कि संयोजी ऊतक डिसप्लेसिया एक बीमारी नहीं है, बल्कि एक संवैधानिक विशेषता है!ऐसे कई बच्चे हैं, लेकिन उनमें से सभी बाल रोग विशेषज्ञ, आर्थोपेडिस्ट और अन्य डॉक्टरों की दृष्टि के क्षेत्र में नहीं आते हैं।
आज, डीएसटी के कई संकेतों की पहचान की गई है, जिन्हें सशर्त रूप से बाहरी परीक्षा के दौरान पाए गए लोगों में विभाजित किया जा सकता है, और आंतरिक, यानी आंतरिक अंगों और केंद्रीय तंत्रिका तंत्र की ओर से संकेत।
से बाहरी संकेत
सबसे आम निम्नलिखित हैं: जोड़ों की गंभीर अतिसक्रियता या ढीलापन, त्वचा की लोच में वृद्धि, स्कोलियोसिस या किफोसिस के रूप में रीढ़ की विकृति, फ्लैट पैर, पैरों की प्लेनोवालगस विकृति, त्वचा पर स्पष्ट शिरापरक नेटवर्क (पतला) , नाजुक त्वचा), दृष्टि विकृति, छाती की विकृति (उरोस्थि पर उलटी, कीप के आकार या मामूली अवसाद), कंधे के ब्लेड की विषमता, "फ्लेसीड" मुद्रा, चोट लगने या नाक बहने की प्रवृत्ति, पेट की मांसपेशियों की कमजोरी, मांसपेशी हाइपोटोनिया, नाक सेप्टम की वक्रता या विषमता, कोमलता या मखमली त्वचा, "खोखला" पैर, हर्निया, अनियमित बढ़ते दांत या अलौकिक दांत।
एक नियम के रूप में, पहले से ही 5-7 साल की उम्र में, बच्चे कमजोरी, अस्वस्थता, खराब व्यायाम सहनशीलता, भूख न लगना, दिल, पैर, सिर, पेट में दर्द की कई शिकायतें पेश करते हैं।
आंतरिक अंग परिवर्तन
उम्र के साथ गठित। हृदय से आंतरिक अंगों (गुर्दे, पेट) के आगे को बढ़ाव द्वारा विशेषता - माइट्रल वाल्व प्रोलैप्स, हृदय बड़बड़ाहट, जठरांत्र संबंधी मार्ग से - पित्त संबंधी डिस्केनेसिया, भाटा रोग, कब्ज की प्रवृत्ति, निचले छोरों की वैरिकाज़ नसें, आदि। रक्तस्रावी सिंड्रोम नाक से खून बहने से प्रकट होता है, थोड़ी सी चोट पर चोट लगने की प्रवृत्ति।
तंत्रिका तंत्र की ओर से, वनस्पति डाइस्टोनिया का एक सिंड्रोम है, बेहोशी की प्रवृत्ति, ग्रीवा रीढ़ की अस्थिरता की पृष्ठभूमि के खिलाफ वर्टेब्रोबैसिलर अपर्याप्तता, ध्यान घाटे के साथ हाइपरेन्क्विटिबिलिटी सिंड्रोम। मस्कुलोस्केलेटल सिस्टम की ओर से: रीढ़ की किशोर ओस्टियोचोन्ड्रोसिस या श्मोरल की हर्निया, किशोर ऑस्टियोपोरोसिस, आर्थ्राल्जिया या माइक्रोट्रूमैटिक "क्षणिक" गठिया, कूल्हे के जोड़ों का डिसप्लेसिया।
में अपने बच्चों की कैसे मदद कर सकता हूँ?
दैनिक शासन।रात की नींद कम से कम 8-9 घंटे की होनी चाहिए, कुछ बच्चों को दिन में सोते दिखाया जाता है। रोजाना मॉर्निंग एक्सरसाइज करना जरूरी है। यदि खेल खेलने पर कोई प्रतिबंध नहीं है, तो उन्हें जीवन भर लगे रहने की आवश्यकता है, लेकिन किसी भी तरह से एक पेशेवर खेल नहीं!
संयुक्त हाइपरमोबिलिटी वाले बच्चे जो पेशेवर खेलों में जाते हैं, वे बहुत जल्दी उपास्थि और लिगामेंटस तंत्र में अपक्षयी-डिस्ट्रोफिक परिवर्तन विकसित करते हैं। यह लगातार आघात, सूक्ष्म प्रवाह के कारण होता है, जो पुरानी सड़न रोकनेवाला सूजन और डिस्ट्रोफिक प्रक्रियाओं को जन्म देता है।
चिकित्सीय तैराकी, स्कीइंग, साइकिल चलाना, पहाड़ियों और सीढ़ियों पर चलना, बैडमिंटन, वुशु जिमनास्टिक का अच्छा प्रभाव पड़ता है।
मालिश चिकित्सा
सीटीडी वाले बच्चों के पुनर्वास का एक महत्वपूर्ण घटक है। पीठ और गर्दन-कॉलर क्षेत्र की मालिश, साथ ही अंगों (15-20 सत्रों का कोर्स) किया जाता है।
पैरों की एक प्लेनोवलगस स्थापना की उपस्थिति में, यह दिखाया गया है इंस्टेप सपोर्ट पहने हुए।अगर बच्चा जोड़ों के दर्द की शिकायत करता है, तो चयन पर ध्यान दें तर्कसंगत जूते... छोटे बच्चों में, सही जूतों को वेल्क्रो की मदद से पैर और टखने के जोड़ को मजबूती से ठीक करना चाहिए, न्यूनतम मात्रा में होना चाहिए आंतरिक सीम, से बना प्राकृतिक सामग्री... पीठ ऊँची, सख्त, एड़ी - 1-1.5 सेमी होनी चाहिए।
पैरों के लिए रोजाना जिम्नास्टिक करने की सलाह दी जाती है, पैरों से स्नान करें समुद्री नमक 10-15 मिनट पैरों और पैरों की मालिश करें।
संयोजी ऊतक डिसप्लेसिया के उपचार का मुख्य सिद्धांत आहार चिकित्सा है। भोजन प्रोटीन, वसा, कार्बोहाइड्रेट से पूर्ण होना चाहिए। प्रोटीन युक्त खाद्य पदार्थ (मांस, मछली, बीन्स, नट्स) की सलाह दी जाती है। इसके अलावा, आहार में पनीर और पनीर की आवश्यकता होती है। साथ ही, उत्पादों में बड़ी मात्रा में ट्रेस तत्व और विटामिन होने चाहिए।
यदि माता-पिता और डॉक्टर के बीच आपसी समझ हो जाए तो सीटीडी के रोगियों का उपचार एक कठिन लेकिन पुरस्कृत कार्य है। तर्कसंगत दैनिक दिनचर्या, उचित पोषणउचित शारीरिक गतिविधि और आपका निरंतर नियंत्रण डीएसटी से जुड़ी समस्याओं से जल्दी छुटकारा दिला सकता है। डिसप्लेसिया वंशानुगत है, और एक स्वस्थ जीवन शैली परिवार के सभी सदस्यों के लिए फायदेमंद है!
संयोजी ऊतक डिसप्लेसिया एक विकृति है जिसमें ऊतकों या अंगों का निर्माण बिगड़ा हुआ है। रोग एक आनुवंशिक विकृति है जो विरासत में मिली है। हालांकि, एक सिद्धांत है कि मानव शरीर में मैग्नीशियम की कमी के कारण डिसप्लेसिया विकसित होता है।
रोग के लक्षण
![]()
बच्चों और वयस्कों में संयोजी ऊतक डिसप्लेसिया की नैदानिक अभिव्यक्तियाँ व्यावहारिक रूप से समान हैं। लक्षणों की गंभीरता रोगी की व्यक्तिगत विशेषताओं पर निर्भर करेगी। डिसप्लेसिया के विशिष्ट लक्षण इस प्रकार हैं:
- मस्तिष्क संबंधी विकार। वे लगभग 75-80% रोगियों में होते हैं। तंत्रिका संबंधी विकार पैनिक अटैक, चक्कर आना और पसीने में वृद्धि के रूप में प्रकट होते हैं। इसके अलावा, कुछ लोगों को तेज हृदय गति का अनुभव होता है।
- एस्थेनिक सिंड्रोम। यह रोगी की तीव्र थकान के रूप में प्रकट होता है। इसके अलावा, संयोजी ऊतक डिसप्लेसिया कम प्रदर्शन और लगातार तनाव के साथ है। इसके अलावा, रोगी तीव्र शारीरिक गतिविधि को बर्दाश्त नहीं कर सकते।
- कार्डियोवास्कुलर सिस्टम की शिथिलता। उदाहरण के लिए, एक व्यक्ति माइट्रल वाल्व प्रोलैप्स विकसित कर सकता है।
- छाती की सामान्य संरचना का उल्लंघन। यह विकृति अक्सर मस्कुलोस्केलेटल सिस्टम के रोगों का कारण बन जाती है। स्कोलियोसिस या स्पाइनल कॉलम की संरचना की विकृति विकसित होने का जोखिम अधिक होता है।
- संचार प्रणाली के काम में गड़बड़ी। संयोजी ऊतक डिसप्लेसिया के साथ, वैरिकाज़ नसों के विकास का जोखिम काफी बढ़ जाता है।
- शरीर के वजन की कमी।
- न्यूरोटिक विकार। वे लगातार अवसाद और एनोरेक्सिया के रूप में व्यक्त किए जाते हैं।
- अनुदैर्ध्य या अनुप्रस्थ फ्लैट पैर।
- मांसपेशियों में कमजोरी।
- पाचन तंत्र की शिथिलता। डिस्प्लेसिया पुरानी कब्ज, खराब भूख और सूजन का कारण बनता है।
- ईएनटी अंगों के पुराने रोग। निमोनिया और ब्रोंकाइटिस संयोजी ऊतक डिसप्लेसिया सिंड्रोम के साथी बन जाते हैं।
- त्वचा का रूखापन और पारदर्शिता।
- एलर्जी प्रतिक्रियाओं के लिए प्रवृत्ति।
- जबड़े का असंतुलन।
- आँखों के रोग। अक्सर, एक व्यक्ति स्ट्रैबिस्मस, मायोपिया या दृष्टिवैषम्य विकसित करता है।
जब रोग के लक्षण दिखाई देते हैं, तो एक विशेष नैदानिक और वंशावली निदान किया जाता है। सबसे पहले, विशेषज्ञ रोगी के इतिहास डेटा और शिकायतों की जांच करता है। हृदय रोग विशेषज्ञ द्वारा रोगी की जांच करने की सिफारिश की जाती है, क्योंकि डिसप्लेसिया अक्सर हृदय विकृति के विकास का कारण बन जाता है। उपस्थित चिकित्सक को तब शरीर के खंडों की लंबाई मापनी चाहिए और कलाई का परीक्षण करना चाहिए। इसके अलावा, निदान प्रक्रिया के दौरान, डॉक्टर को जोड़ों की गतिशीलता का आकलन करना चाहिए और मूत्र का नमूना लेना चाहिए।
संयोजी ऊतक के डिसप्लेसिया के साथ, आहार का पालन करना अनिवार्य है। एक नियम के रूप में, रोग तत्काल कोलेजन टूटने को भड़काता है, इसलिए आपको बहुत सारी मछली और मांस खाने की ज़रूरत है। सोया और फलियों में भी आवश्यक अमीनो एसिड होते हैं। आहार में कैलोरी की मात्रा बढ़ानी चाहिए। डिसप्लेसिया के साथ, ओमेगा -3 और ओमेगा -6 वसा में उच्च खाद्य पदार्थ खाना सुनिश्चित करें। इन सूक्ष्म पोषक तत्वों का सबसे अच्छा स्रोत अखरोट, सामन, मैकेरल, स्टर्जन, झींगा, हेज़लनट्स, मूंगफली, पनीर और जैतून का तेल है। इसके अलावा, उच्च प्रोटीन खाद्य पदार्थों को आहार में शामिल करना चाहिए। साबुत दूध और कम वसा वाला पनीर बहुत अच्छा है। स्वस्थ अमीनो एसिड को अवशोषित करने के लिए, आपको विटामिन सी से भरपूर खाद्य पदार्थ खाने की जरूरत है, जैसे कि खट्टे फल और जामुन। इसके अलावा, आपको फाइबर से भरपूर खाद्य पदार्थ खाने की जरूरत है - अनाज और सब्जियां।
रोग का उपचार
संयोजी ऊतक डिसप्लेसिया के लिए, उपचार आमतौर पर रूढ़िवादी होता है। विशेष दवाएं लेना पाठ्यक्रमों में किया जाता है, जिसकी अवधि 6 सप्ताह से है। कोलेजन संश्लेषण को प्रोत्साहित करने के लिए, रोगी को ऐसी दवाएं पीने की आवश्यकता होती है जिनमें विटामिन बी और एस्कॉर्बिक एसिड शामिल हों। मैग्नीशियम और कॉपर सल्फेट में उच्च दवाएं लेने की भी सिफारिश की जाती है। ग्लाइकोसामिनोग्लाइकेन्स के अपघटन के लिए, होड्रोक्साइड या रुमालोन जैसी दवाओं का उपयोग करने की सलाह दी जाती है।
रूढ़िवादी चिकित्सा का एक अभिन्न अंग दवाएं हैं जो खनिज चयापचय को स्थिर करती हैं। आमतौर पर ओस्टियोजेनॉन या अप्सविट का इस्तेमाल किया जाता है। इसके अलावा, थेरेपी को ग्लाइसिन या ग्लूटामिक एसिड के साथ पूरक किया जाता है। ये दवाएं रक्त में लाभकारी अमीनो एसिड की सामग्री को सामान्य करने में मदद करती हैं।
उपचार फिजियोथेरेपी उपचार द्वारा पूरक है। रोगी को नियमित रूप से फिजियोथेरेपी अभ्यास में संलग्न होने की सलाह दी जाती है नमक स्नानऔर मालिश चिकित्सा में भाग लें। यदि रोगी की मनो-भावनात्मक स्थिति गंभीर है, तो विशेष मनोचिकित्सा की जाती है। यह ध्यान दिया जाना चाहिए कि डिस्प्लेसिया के साथ निम्नलिखित को contraindicated है:
- भारोत्तोलन।
- मनो-भावनात्मक अधिभार।
- लगातार कंपन के संपर्क में आने वाले उपकरणों के साथ काम करना।
- मार्शल आर्ट या अन्य संपर्क खेलों का अभ्यास करें।
- विकिरण या उच्च तापमान की स्थितियों में काम करें।
गंभीर संवहनी विकृति और रीढ़ की हड्डी के स्तंभ या छाती के स्पष्ट दोषों के मामले में, सर्जरी की जाती है।
संयोजी ऊतक डिसप्लेसिया (डीएसटी)- बाह्य मैट्रिक्स के आनुवंशिक रूप से परिवर्तित फाइब्रिलोजेनेसिस के कारण भ्रूण और प्रसवोत्तर अवधि में संयोजी ऊतक का बिगड़ा हुआ विकास, जिसके कारण आंत और गतिमान अंगों के विभिन्न मोर्फो-कार्यात्मक विकारों के रूप में ऊतक, अंग और जीव के स्तर पर होमोस्टैसिस का विकार होता है। एक प्रगतिशील पाठ्यक्रम। दुर्भाग्य से, कोई भी अभी तक परिभाषा तैयार करने में सफल नहीं हुआ है।
विभेदित संयोजी ऊतक डिसप्लेसिया एक निश्चित प्रकार की विरासत, एक अच्छी तरह से परिभाषित नैदानिक तस्वीर, और कुछ मामलों में - स्थापित और अच्छी तरह से अध्ययन किए गए आनुवंशिक या जैव रासायनिक दोषों की विशेषता है। इस समूह के सबसे आम प्रतिनिधि हैं मार्फन सिंड्रोम, 10 प्रकार के एहलर्स-डानलोस सिंड्रोम, ओस्टोजेनेसिस इम्परफेक्टा, और फ्लेसीड स्किन सिंड्रोम (कटिस लैक्सा)। ये रोग वंशानुगत कोलेजन रोगों के समूह से संबंधित हैं - कोलेजनोपैथी। वे दुर्लभ हैं और आनुवंशिकीविदों द्वारा जल्दी से निदान किया जाता है।
अविभाजित संयोजी ऊतक डिसप्लेसिया का निदान तब किया जाता है जब रोगी की फेनोटाइपिक विशेषताओं का सेट किसी भी विभेदित रोग में फिट नहीं होता है। अनुभव से पता चलता है कि यह विकृति बहुत व्यापक है।
अविभाजित संयोजी ऊतक डिसप्लेसिया निस्संदेह एक एकल नोसोलॉजिकल इकाई नहीं है, बल्कि एक आनुवंशिक रूप से विषम समूह है।
एक एकीकृत शब्दावली की कमी ने इस तथ्य को जन्म दिया है कि कई लेखक अविभाजित संयोजी ऊतक डिसप्लेसिया को संदर्भित करने के लिए "अपनी" शब्दावली का उपयोग करते हैं। कभी-कभी ऐसे रोगियों में फेनोटाइपिक संकेतों का सेट एक या दूसरे ज्ञात विभेदित सिंड्रोम जैसा दिखता है। ऐसे मामलों में, कई लेखक "मार्फन-लाइक" या "एलर-लाइक" डिसप्लेसिया की बात करते हैं। साहित्य में "एमएएसएस-फेनोटाइप" का व्यापक रूप से उपयोग किया जाता है, सबसे लगातार फेनोटाइपिक संकेतों (मित्राल वाल्व, महाधमनी, स्केलेटन, त्वचा) के पहले अक्षरों के अनुसार, वे संयोजी ऊतक की शिथिलता या कमजोरी, मेसेनकाइमल अपर्याप्तता या की भी बात करते हैं। "छोटे" संयोजी ऊतक डिसप्लेसिया का सिंड्रोम ... जैसा कि आप जानते हैं, विवादास्पद, असंगत, अतार्किक सूत्र समस्या की जटिल स्थिति को दर्शाते हैं।
1990-1995 में, ओम्स्क ने डीएसटी की समस्याओं के लिए समर्पित पांच वार्षिक अखिल-संघ कांग्रेस की मेजबानी की। इनमें से एक कांग्रेस में, हमारे विभाग के प्रोफेसरों द्वारा प्रस्तावित वर्गीकरण वी.एम. याकोवलेव और उनके छात्र जी.आई. नेचेवा। वर्गीकरण एक व्यवसायी के लिए सुविधाजनक है और इसमें 1 का आवंटन शामिल है) संयोजी ऊतक डिसप्लेसिया (लोकोमोटर, त्वचा, आंत) में अंगों और प्रणालियों में डिसप्लास्टिक-निर्भर परिवर्तन और 2) संयोजी ऊतक डिस्प्लेसिया से जुड़ी स्थितियां। यदि डिस्प्लास्टिक-आश्रित परिवर्तनों का एक सेट वर्णित प्रणालीगत वंशानुगत सिंड्रोम में फिट बैठता है, तो एक नोसोलॉजिकल निदान किया जाता है: मार्फन सिंड्रोम, एहलर्स-डानलोस सिंड्रोम, आदि।
निदान शब्द के उदाहरण:
1. संयोजी ऊतक का डिसप्लेसिया। डिसप्लास्टिक-निर्भर परिवर्तन:
मस्कुलोस्केलेटल: डोलिकोस्टेनोमेलिया, दूसरी डिग्री की फ़नल छाती विकृति, रेक्टस एब्डोमिनिस मांसपेशियों की डायस्टेसिस, गर्भनाल हर्निया;
विसरल: थोरैको-डायाफ्रामिक हार्ट का कंस्ट्रक्टिव वेरिएंट, रेगुर्गिटेशन के साथ दूसरी डिग्री का माइट्रल वॉल्व प्रोलैप्स, कार्डियक एनसीडी, बाइलरी डिस्केनेसिया।
2. क्रोनिक प्युलुलेंट-ऑब्सट्रक्टिव ब्रोंकाइटिस संयोजी ऊतक डिसप्लेसिया, एक्ससेर्बेशन से जुड़ा हुआ है।
डीएसटी। डिसप्लास्टिक-निर्भर परिवर्तन:
Tracheobronchomalacia, फेफड़ों की बुलस वातस्फीति, 1 डिग्री के पुनरुत्थान के साथ माइट्रल और ट्राइकसपिड वाल्व का आगे बढ़ना;
मस्कुलोस्केलेटल: उलटी छाती की विकृति, दाईं ओर का पसली का कूबड़, वक्षीय रीढ़ की किफोस्कोलियोसिस।
कुछ हद तक सरलीकृत रूप में, इस वर्गीकरण का व्यापक रूप से व्यवहार में उपयोग किया जाता है, हालांकि संयोजी ऊतक डिसप्लेसिया का निदान आधिकारिक शीर्षक सूचियों में शामिल नहीं है।
संयोजी ऊतक डिसप्लेसिया का निदान।निस्संदेह, संयोजी ऊतक डिसप्लेसिया के निदान के लिए, नैदानिक और वंशावली पद्धति, रोगी की बीमारी और जीवन के इतिहास, रोगी और उसके परिवार के सदस्यों की नैदानिक परीक्षा के साथ-साथ जैव रासायनिक और आणविक आनुवंशिक निदान विधियों का उपयोग करके एक एकीकृत दृष्टिकोण की आवश्यकता होती है। मैं यह कहने का साहस करूंगा कि संयोजी ऊतक डिसप्लेसिया का निदान, किसी अन्य की तरह, आंख को दिखाई नहीं देता है। इन रोगियों को तुरंत देखा जा सकता है, इससे पहले कि वह बात करना शुरू करे, और इससे पहले कि आप उसकी विस्तार से जाँच करें। आपको बस उन्हें देखना सीखना होगा। हम पहले ही रोगी की अनुमानित उपस्थिति प्रस्तुत कर चुके हैं। शिकायतें और इतिहास आपके पहले प्रभाव की पुष्टि करते हैं, और एक साधारण परीक्षा कोई संदेह नहीं छोड़ती है। रोज़मर्रा के अभ्यास के लिए जैव रासायनिक और आणविक आनुवंशिक परीक्षण महंगा है, लेकिन वैज्ञानिक कार्यों के लिए हम इसे हर समय उपयोग करते हैं, मेरा विश्वास करो, इसने हमें निराश नहीं किया।
शिकायतें।डॉक्टर के पास जाने का सबसे आम कारण हृदय संबंधी लक्षण हैं। ये रोगी सभी हृदय रोग विशेषज्ञों के लिए अभिशाप हैं, क्योंकि संक्षेप में, एनडीसी के अलावा कुछ भी नहीं दिया जा सकता है और वसूली का वादा करने की भी कोई आवश्यकता नहीं है। स्वायत्त लक्षणों, धमनी हाइपोटेंशन, सामान्य कमजोरी, सिरदर्द, ऑर्थोस्टेटिक अभिव्यक्तियों आदि की प्रचुरता पर ध्यान आकर्षित किया जाता है। तुरंत मैं एक आरक्षण कर दूंगा कि उन्हें छोड़ने से पहले, आपको एक ईएचओसीजी करने की ज़रूरत है और जो भी आपको ठीक लगे। हम पहले ही इस बात पर सहमत हो चुके हैं कि डिस्प्लास्टिक से सब कुछ की उम्मीद की जा सकती है, सबसे अच्छे प्रोलैप्स पर, सबसे खराब स्थिति में - महाधमनी धमनीविस्फार या अचानक मृत्यु।
अक्सर, रोगी को अपच संबंधी लक्षणों, अस्पष्ट पेट दर्द, कब्ज और सूजन की शिकायत पर डॉक्टर के पास लाया जाता है। रणनीति समान है - जांच करें, एफजीडीएस करें, अल्ट्रासाउंड करें, उन्हें डिस्बिओसिस के लिए एक विश्लेषण करें, लेकिन ध्यान रखें: आपके सामने डिसप्लास्टिक है, और वह सबसे पहले डिसप्लेसिया से पीड़ित है।
यदि श्वसन प्रणाली में रुचि है तो यह बहुत अप्रिय है। बार-बार होने वाला निमोनिया या क्रोनिक ब्रोंकाइटिस अक्सर ब्रोन्कियल दीवार और एल्वियोली की जन्मजात कमजोरी के कारण होने वाले दोषों को छुपाता है। इलाज का असर होता है, निमोनिया ठीक हो जाता है, लेकिन निदान नहीं होता। प्रत्येक नया संक्रमण (और किसके पास नहीं है?) स्थिति को बढ़ाता है, ब्रोन्किइक्टेसिस और रुकावट का गठन होता है ... निदान, इस बीच, ऐसे रोगी के चेहरे पर लिखा जाता है, आपको बस बारीकी से देखने की जरूरत है।
और, अंत में, जोड़ों से कॉस्मेटिक शिकायतें और शिकायतें हो सकती हैं। लेकिन यह कम आम है, आमतौर पर हाइपरमोबिलिटी वाले बच्चे, अपवर्तन के साथ, स्नायुबंधन की बढ़ी हुई एक्स्टेंसिबिलिटी जाते हैं ... यह सही है, बैले के लिए। या जिम्नास्टिक। शुरुआत के लिए, यह सुनिश्चित करना अच्छा होगा कि उनमें शारीरिक दोष नहीं हैं, युवा एथलीटों में कम मौतें होंगी।
संयोजी ऊतक डिसप्लेसिया सिंड्रोम का इतिहास।स्नायु हाइपोटेंशन, हर्निया, काइफोस्कोलियोसिस के लिए एक आर्थोपेडिस्ट द्वारा अवलोकन, हृदय में दर्द के लिए एक हृदय रोग विशेषज्ञ, कमजोरी, खराब व्यायाम सहनशीलता, भूख में कमी - यह सब हमारे रोगियों का एक सामान्य इतिहास है। जब यह सब शुरू हुआ, तो वे आपको नहीं बताएंगे, क्योंकि वे इसके साथ पैदा हुए थे। अलग से, दृष्टि की स्थिति, मायोपिया की डिग्री, ईएनटी अंगों की विकृति आदि को स्पष्ट करना आवश्यक है। एनामनेसिस लेते समय, एक परिवार के पेड़ को खींचने की कोशिश करना हमेशा दिलचस्प होता है या बस इसके बारे में पूछें दिखावटनिकटतम परिजन। हम आमतौर पर इन रिश्तेदारों को लाने के लिए कहते हैं - आप देखिए, नए मरीज सामने आए हैं। प्रयोगशाला और वाद्य परीक्षाओं के सभी डेटा निर्दिष्ट करें। एक आउट पेशेंट कार्ड के लिए पूछें। माँ में गर्भावस्था के पैथोलॉजिकल कोर्स पर डेटा आमतौर पर कम जानकारीपूर्ण होता है, अब आपने स्वस्थ गर्भवती महिलाओं को कहाँ देखा है?
निरीक्षण:"एक प्रकार का अस्थिभंग जो बीच में अधिक से अधिक फैल रहा है आधुनिक आदमी…. पूरी आकृति पतली, संकीर्ण, लंबी है: एक लंबी पतली गर्दन, संकीर्ण, सपाट और लंबी छाती, संकीर्ण श्रोणि, कमजोर मांसपेशियां, pterygoid scapula ... वसा ऊतक का खराब विकास, पतली पीली त्वचा, पिलपिला अंडकोश, पिलपिला पेट की मांसपेशियां, वंक्षण हर्निया के लिए झुकाव, छोटा दिल, स्प्लेनचोप्टोसिस, मोबाइल किडनी की प्रवृत्ति ... "एए बोगोमोलेट्स।
तो यह अष्टांगिक है।
शरीर के वजन की कमी का आकलन करने के लिए किसी भी वजन और ऊंचाई संकेतक का उपयोग किया जा सकता है, उदाहरण के लिए, बीएमआई या वर्गा सूचकांक।
छाती की विकृति फ़नल के आकार की (सामान्य और सपाट-फ़नल) और उलटी (मनुब्रियोकोस्टल, कॉर्पसकोस्टल और कॉस्टल प्रकार) होती है। पार्श्व रेडियोग्राफ का उपयोग उनकी डिग्री को मापने के लिए किया जा सकता है, लेकिन आमतौर पर हम इसे आंख से करते हैं।
रीढ़ की विकृति (स्कोलियोसिस, "सीधी पीठ", हाइपरकिफोसिस, हाइपरलॉर्डोसिस) का नैदानिक रूप से निदान किया जाता है और एक प्लंब लाइन परीक्षण का उपयोग करके, रेडियोग्राफिक रूप से पुष्टि की जाती है। एक बार कंधे के ब्लेड और कंधों की समरूपता देखें।
डोलिचोस्टेनोमेलियाट्रंक के खंडों की लंबाई को मापते समय निदान किया जाता है, उदाहरण के लिए: "हाथ / ऊंचाई" का अनुपात 11% से अधिक है, "पैर / ऊंचाई" 15% से अधिक है, अंतर "हाथ की लंबाई - ऊंचाई" अधिक है 7.6 सेमी से अधिक, आदि। आप पूछ सकते हैं कि कपड़े खरीदते समय आस्तीन की लंबाई में कोई समस्या है या नहीं - यह डॉलीकोस्टेनोमेलिया है।
आर्कनोडैक्ट्यली:अंगूठे की जांच का परीक्षण। अंगूठा हथेली के आर-पार आसानी से फिट हो जाता है और इस स्थिति में अपने उलनार किनारे से आगे निकल जाता है। या: मध्यमा उंगली 10 सेमी से अधिक लंबी है। या: "कलाई परीक्षण"। रोगी कलाई को छोटी उंगली और अंगूठे से आसानी से पकड़ लेता है। मेटाकार्पल इंडेक्स की गणना रेडियोग्राफ़ से की जा सकती है।
संयुक्त अतिसक्रियताआकलन करने में आसान बेयटन के मानदंड द्वारा... दोनों पक्षों में क्रमिक रूप से 5 परीक्षण किए जाते हैं:
- छोटी उंगली का निष्क्रिय मोड़ दोनों ओर 90 डिग्री।
- कलाई के जोड़ पर फ्लेक्स करते समय पहली उंगली को अग्र-भुजाओं की ओर मोड़ना।
- दोनों कोहनी जोड़ों का 10 डिग्री से अधिक का अतिवृद्धि।
- दोनों घुटने के जोड़ों का 10 डिग्री से अधिक का अतिवृद्धि।
- स्थिर के साथ आगे झुकते समय घुटने के जोड़रोगियों की हथेलियों के तल पूरी तरह से फर्श को छूते हैं।
इन परीक्षणों के लिए संकेतकों का अधिकतम मूल्य 9 अंक है। 1 बिंदु के संकेतक का अर्थ है एक तरफ संयुक्त का पैथोलॉजिकल हाइपरेक्स्टेंशन, 1-2 बिंदुओं के संकेतक का अर्थ है आदर्श का एक शारीरिक रूप, 3-5 अंक को मध्यम अतिसक्रियता माना जाता है, 6-9 अंक - जोड़ों की स्पष्ट अतिसक्रियता .
आप यह भी पूछ सकते हैं कि क्या रोगी सुतली पर बैठता है और क्या वह अपने पैरों को गर्दन के पीछे फेंक सकता है - यह अवैज्ञानिक है, लेकिन सांकेतिक है।
अंगों की विकृति वाल्गस (एक्स-आकार) और वेरस (ओ-आकार) है। आप उसे देख सकते हैं।
पैर की विकृति 10 प्रकार की होती है, लेकिन मुख्य बात यह देखना है कि वह है।
अनुदैर्ध्य फ्लैट पैरों को एकमात्र छाप (पोडोमेट्रिक इंडेक्स) द्वारा मापा जाना चाहिए, और अनुप्रस्थ को हॉलस वाल्गस और कॉर्न्स की उपस्थिति से मापा जाना चाहिए, इसलिए हम आपको मोजे हटाने के लिए कहते हैं।
एक दृश्यमान संवहनी नेटवर्क की उपस्थिति में त्वचा की स्थिति को "पतली त्वचा" के रूप में मूल्यांकन किया जाता है, "फ्लेसीड" के रूप में यदि यह फ्लेसीड है और "एक्सटेंसिबल" के रूप में पीठ के क्षेत्र में दर्द रहित रूप से 2-3 सेमी तक खींचा जाता है हाथ, माथा, हंसली के बाहरी सिरों के नीचे, या नाक या अलिन्द की नोक पर क्रीज में बनता है। यहां आप रक्तस्रावी अभिव्यक्तियों, "टिशू पेपर" के लक्षण की जांच कर सकते हैं और वैरिकाज़ नसों की गंभीरता का आकलन कर सकते हैं।
नाखूनों, बालों और दांतों की तरफ से कई तरह की विकृति का पता लगाया जा सकता है, और ऑरिकल्स, एक नियम के रूप में, नरम होते हैं और आसानी से एक ट्यूब में लुढ़क जाते हैं। मामूली विकास संबंधी विसंगतियां (एमएपी) बिल्कुल कुछ भी होनी चाहिए: आंखों की हाइपरटेलोरिज्म, निपल्स, गॉथिक ताल, एपिकैंथस, सुकरात के माथे, गर्दन पर कम बाल विकास, चप्पल जैसी विदर ... कलंक आदमी, एक शब्द। अपने आप में, आईडीए को संयोजी ऊतक डिसप्लेसिया नहीं माना जाता है, अवधारणाओं के बीच कोई समान संकेत नहीं है, लेकिन वे बहुत करीब हैं। अपेक्षाकृत बोलते हुए, एमएपी आनुवंशिक दोषों का संकेत देते हैं, लेकिन हमेशा एक झुका हुआ जबड़े को सीटीडी का संकेत नहीं माना जाना चाहिए।
संयोजी ऊतक डिसप्लेसिया सिंड्रोम के निदान के लिए जैव रासायनिक तरीके।दैनिक मूत्र के नमूने में हाइड्रॉक्सीप्रोलाइन और ग्लाइकोसामिनोग्लाइकेन्स का निर्धारण सबसे लोकप्रिय है। ये सभी कोलेजन टूटने के मार्कर हैं, डीएसटी के लिए काफी उद्देश्यपूर्ण और सटीक मानदंड हैं। निदान की पुष्टि के लिए उनका उपयोग शायद ही कभी किया जाता है, कोई आवश्यकता नहीं होती है, लेकिन वे पुनर्वास चिकित्सा के दौरान निगरानी के लिए सुविधाजनक होते हैं। कई जैव रासायनिक और आणविक आनुवंशिक तकनीकें हैं, लेकिन वे सभी महंगी हैं और नियमित अभ्यास में उपयोग नहीं की जाती हैं। संयोजी ऊतक डिसप्लेसिया का निदान मुश्किल नहीं है, आपको केवल डॉक्टर की जागरूकता और रोगी को करीब से देखने की इच्छा की आवश्यकता है। अपने आसपास के लोगों को देखें और हिम्मत करें।
आंतरिक चिकित्सा और परिवार चिकित्सा विभाग।
ओम्स्क राज्य चिकित्सा अकादमी,
शायद, कई लोगों ने डी। ग्रिगोरोविच की एक छोटी सी कहानी "गुट्टा-पर्च बॉय" पढ़ी है या उसी नाम की फिल्म देखी है। काम में वर्णित एक छोटे सर्कस कलाकार की दुखद कहानी न केवल उस समय के रुझानों को दर्शाती है। लेखक ने, शायद बिना एहसास के, घरेलू वैज्ञानिकों द्वारा अध्ययन किए गए दर्दनाक परिसर का एक साहित्यिक विवरण दिया, जिसमें टी.आई. कदुरिना।
युवा नायक और उसके जैसे लोगों में इन असामान्य गुणों की उत्पत्ति के बारे में सभी पाठकों ने नहीं सोचा था।
फिर भी, लक्षणों की समग्रता, जिनमें से प्रमुख अति-लचीलापन है, संयोजी ऊतक की हीनता को दर्शाता है।
अद्भुत प्रतिभा कहाँ से आती है और साथ ही साथ बच्चे के विकास और गठन से जुड़ी समस्या। दुर्भाग्य से, सब कुछ इतना सरल और सीधा नहीं है।
डिसप्लेसिया क्या है?
अवधारणा को लैटिन से "विकासात्मक विकार" के रूप में अनुवादित किया गया है। यहां हम संयोजी ऊतक के संरचनात्मक घटकों के विकास के उल्लंघन के बारे में बात कर रहे हैं, जिससे कई परिवर्तन हुए हैं। सबसे पहले, आर्टिकुलर-मांसपेशी तंत्र के लक्षणों के लिए, जहां संयोजी ऊतक तत्वों का सबसे व्यापक रूप से प्रतिनिधित्व किया जाता है।
संयोजी ऊतक डिसप्लेसिया के अध्ययन में एक महत्वपूर्ण भूमिका सोवियत के बाद का स्थानतमारा कदुरिना द्वारा निभाई गई, एक स्मारक की लेखिका और वस्तुतः अपनी हीनता की समस्या का एकमात्र मार्गदर्शक।
रोग के संयोजी ऊतक डिसप्लेसिया (डीएसटी) का एटियलजि कोलेजन प्रोटीन संश्लेषण के उल्लंघन पर आधारित है, जो अधिक उच्च संगठित तत्वों के निर्माण के लिए एक प्रकार की रीढ़ या मैट्रिक्स की भूमिका निभाता है। कोलेजन संश्लेषण अंतर्निहित संयोजी ऊतक संरचनाओं में होता है, प्रत्येक उपप्रकार अपने स्वयं के प्रकार के कोलेजन का उत्पादन करता है।
संयोजी ऊतक संरचनाएं क्या हैं?
यह उल्लेख किया जाना चाहिए कि संयोजी ऊतक हमारे शरीर की सबसे अधिक प्रतिनिधित्व वाली ऊतकीय संरचना है। इसके विविध तत्व उपास्थि का आधार बनते हैं, अस्थि ऊतक, कोशिकाएँ और तंतु मांसपेशियों, रक्त वाहिकाओं और तंत्रिका तंत्र में एक रूपरेखा के रूप में कार्य करते हैं।
यहां तक कि रक्त, लसीका, चमड़े के नीचे की वसा, परितारिका और श्वेतपटल सभी संयोजी ऊतक हैं, जो मेसेनचाइम नामक भ्रूण के आधार से उत्पन्न होते हैं।
यह मान लेना मुश्किल नहीं है कि कोशिकाओं के गठन का उल्लंघन - अंतर्गर्भाशयी विकास के दौरान इन सभी प्रतीत होने वाली विभिन्न संरचनाओं के पूर्वजों, बाद में सभी प्रणालियों और अंगों से नैदानिक अभिव्यक्तियाँ होंगी।
मानव शरीर के जीवन के विभिन्न अवधियों में विशिष्ट परिवर्तनों की उपस्थिति हो सकती है।
वर्गीकरण
निदान में कठिनाइयाँ नैदानिक अभिव्यक्तियों की विविधता में निहित हैं, जिन्हें अक्सर संकीर्ण विशेषज्ञों द्वारा अलग-अलग निदान के रूप में दर्ज किया जाता है। डीएसटी की अवधारणा ही आईसीडी में कोई बीमारी नहीं है। बल्कि, यह ऊतक तत्वों के अंतर्गर्भाशयी गठन के उल्लंघन के कारण होने वाली स्थितियों का एक समूह है।
अब तक, अन्य प्रणालियों से कई नैदानिक संकेतों के साथ, जोड़ों की विकृति को सामान्य बनाने के लिए बार-बार प्रयास किए गए हैं।
संयोजी ऊतक डिसप्लेसिया को जन्मजात रोगों की एक श्रृंखला के रूप में प्रस्तुत करने का प्रयास जिसमें समान विशेषताएं और संख्या होती है आम सुविधाएं, टीआई द्वारा किया गया था। 2000 . में कदुरिन
कदुरिना का वर्गीकरण संयोजी ऊतक डिसप्लेसिया सिंड्रोम को फेनोटाइप्स (यानी बाहरी संकेतों के अनुसार) में विभाजित करता है। यह भी शामिल है:
- MASS फेनोटाइप (अंग्रेजी से - माइट्रल वाल्व, महाधमनी, कंकाल, त्वचा);
- मार्फनॉइड;
- एलर जैसा।
कदुरिना द्वारा इस डिवीजन का निर्माण बड़ी संख्या में स्थितियों से तय होता है जो आईसीडी 10 के अनुरूप निदान में फिट नहीं होते हैं।
सिंड्रोमिक संयोजी ऊतक डिसप्लेसिया
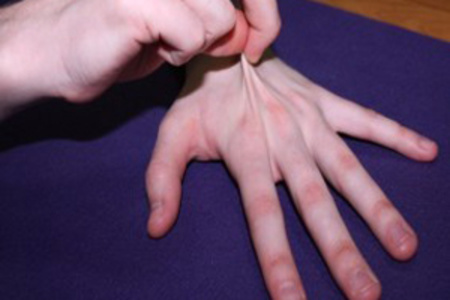
यहां, पूर्ण अधिकार से, मार्फन और एहलर्स - डैनलोस के क्लासिक सिंड्रोम को जिम्मेदार ठहराया जा सकता है, जिनका आईसीडी में स्थान है।
मार्फन सिन्ड्रोम
इस समूह का सबसे आम और व्यापक रूप से ज्ञात मार्फन सिंड्रोम है। यह केवल हड्डी रोग विशेषज्ञों के लिए एक समस्या नहीं है। क्लिनिक की विशेषताएं अक्सर बच्चे के माता-पिता को कार्डियोलॉजी में आवेदन करने के लिए मजबूर करती हैं। वर्णित गुट्टा-पर्चेबिलिटी इससे मेल खाती है। अन्य बातों के अलावा, इसकी विशेषता है:
- लंबा, लंबा अंग, arachnodactyly, स्कोलियोसिस।
- दृष्टि के अंग की ओर से, रेटिना टुकड़ी, लेंस का उदात्तीकरण, नीला श्वेतपटल नोट किया जाता है, और सभी परिवर्तनों की गंभीरता एक विस्तृत श्रृंखला में भिन्न हो सकती है।
लड़कियां और लड़के समान रूप से अक्सर बीमार पड़ते हैं। लगभग 100% रोगियों के हृदय में कार्यात्मक और शारीरिक परिवर्तन होते हैं और वे कार्डियोलॉजी के रोगी बन जाते हैं।
दिल की विफलता के संभावित गठन के साथ सबसे आम अभिव्यक्तियाँ माइट्रल वाल्व प्रोलैप्स, माइट्रल रिगर्जिटेशन, इज़ाफ़ा और महाधमनी के एन्यूरिज्म होंगे।
यूलर-डानलोस सिंड्रोम
यह वंशानुगत रोगों का एक पूरा समूह है, जिसके मुख्य नैदानिक लक्षण भी संयुक्त शिथिलता होगी। अन्य, बहुत बार-बार होने वाली अभिव्यक्तियों में त्वचा की भेद्यता और पूर्णांक की एक्स्टेंसिबिलिटी के कारण व्यापक एट्रोफिक निशान का निर्माण शामिल है। नैदानिक संकेत हो सकते हैं:
- लोगों में चमड़े के नीचे संयोजी ऊतक संरचनाओं की उपस्थिति;
- चल जोड़ों में दर्द;
- बार-बार अव्यवस्था और उदासीनता।
चूंकि यह बीमारियों का एक पूरा समूह है जिसे विरासत में प्राप्त किया जा सकता है, उद्देश्य डेटा के अलावा, डॉक्टर को पारिवारिक इतिहास को स्पष्ट करने की आवश्यकता है ताकि यह पता लगाया जा सके कि वंशावली में समान मामले थे या नहीं। प्रचलित और साथ की विशेषताओं के आधार पर, एक क्लासिक प्रकार को प्रतिष्ठित किया जाता है:
- हाइपरमोबाइल प्रकार;
- संवहनी प्रकार;
- काइफोस्कोलियोटिक प्रकार और कई अन्य।
तदनुसार, आर्टिकुलर-मोटर तंत्र को नुकसान के अलावा, टूटे हुए एन्यूरिज्म, चोट लगने, प्रगतिशील स्कोलियोसिस और नाभि हर्निया के गठन के रूप में संवहनी कमजोरी की घटनाएं होंगी।
हृदय के संयोजी ऊतक डिसप्लेसिया
दिल के संयोजी ऊतक के डिसप्लेसिया के निदान के लिए मुख्य उद्देश्य नैदानिक अभिव्यक्ति है, वेंट्रिकुलर गुहा में माइट्रल वाल्व का प्रोलैप्स (फलाव), गुदा के दौरान एक विशेष सिस्टोलिक बड़बड़ाहट के साथ। इसके अलावा, एक तिहाई मामलों में, आगे को बढ़ाव के साथ होता है:
- आर्टिकुलर हाइपरमोबिलिटी के संकेत;
- पीठ और नितंबों पर भेद्यता और विस्तारशीलता के रूप में त्वचा की अभिव्यक्तियाँ;
- आंखों के किनारे से आमतौर पर दृष्टिवैषम्य और मायोपिया के रूप में मौजूद होते हैं।
निदान की पुष्टि पारंपरिक इकोकार्डियोस्कोपी और गैर-हृदय लक्षणों की समग्रता के विश्लेषण द्वारा की जाती है। ऐसे बच्चों का कार्डियोलॉजी में इलाज चल रहा है।
अन्य संयोजी ऊतक डिसप्लेसिया
यह अविभाजित संयोजी ऊतक डिसप्लेसिया (यूसीटीडी) के सिंड्रोम जैसी व्यापक अवधारणा पर अलग से रहने लायक है।
यहाँ करघे सामान्य जनसंख्यानैदानिक अभिव्यक्तियाँ जो किसी भी वर्णित सिंड्रोम में फिट नहीं होती हैं। बाहरी अभिव्यक्तियाँ जो ऐसी समस्याओं की उपस्थिति पर संदेह करना संभव बनाती हैं, सामने आती हैं। यह संयोजी ऊतक क्षति के संकेतों के एक समूह की तरह दिखता है, जिनमें से लगभग 100 का वर्णन साहित्य में किया गया है।
एक सटीक निदान के लिए पूरी तरह से जांच और विश्लेषण का संग्रह, विशेष रूप से वंशानुगत बीमारियों के बारे में जानकारी आवश्यक है।
इन सभी प्रकार के संकेतों के बावजूद, वे इस तथ्य से एकजुट हैं कि विकास का मुख्य तंत्र मस्कुलोस्केलेटल सिस्टम, दृष्टि के अंगों, हृदय की मांसपेशियों के विकृति के बाद के गठन के साथ कोलेजन संश्लेषण का उल्लंघन होगा। कुल मिलाकर, 10 से अधिक विशेषताओं का वर्णन किया गया है, उनमें से कुछ को मुख्य माना जाता है:
- संयुक्त अतिसक्रियता;
- उच्च त्वचा लोच;
- कंकाल विकृति;
- काटने की विसंगतियाँ;
- सपाट पैर;
- संवहनी नेटवर्क।
छोटे संकेतों में शामिल हैं, उदाहरण के लिए, कान, दांत, हर्निया आदि की विसंगतियाँ।
एक नियम के रूप में, कोई स्पष्ट आनुवंशिकता नहीं है, लेकिन पारिवारिक इतिहास में ओस्टियोचोन्ड्रोसिस, फ्लैट पैर, स्कोलियोसिस, आर्थ्रोसिस, दृष्टि के अंग की विकृति आदि का उल्लेख किया जा सकता है।
डीएसटी वाले बच्चों में गठिया की विशेषताएं

गठिया के लक्षण वाले बच्चों की जांच विभिन्न मूल केपता चला कि उनमें से अधिकांश में डीएसटी के लक्षण हैं। कंकाल तंत्र की कमजोरी के कारण होने वाले आर्टिकुलर सिंड्रोम की विशेषताओं में शामिल हैं:
- संयुक्त कैप्सूल में एक्सयूडेट का अत्यधिक संचय;
- पैरों के जोड़ों के घाव;
- हल्के शिथिलता और बर्साइटिस का गठन।
यही है, आर्टिकुलर तंत्र के रोगों में आर्थ्रोसिस में परिणाम के एक लंबे पाठ्यक्रम की प्रवृत्ति होती है।
सीटीडी वाले बच्चों के उपचार की विशेषताएं
डीएसटी उपचार के सिद्धांत दैनिक आहार का संगठन, एक विशेष आहार का चयन, व्यायाम चिकित्सा और उपलब्ध खेल और तर्कसंगत मनोचिकित्सा हैं।
दैनिक शासन
उपचार की प्रभावशीलता काफी हद तक काम के पालन और आराम के नियम पर निर्भर करती है। यह पर्याप्त रात की नींद है, सुबह के विपरीत शावर। चिकित्सीय अभ्यास आराम की अवधि के साथ वैकल्पिक होना चाहिए।
निचले छोरों से रक्त का बहिर्वाह बनाने के लिए उठे हुए पैरों के साथ आराम करने की सलाह दी जाती है।
खेल और फिजियोथेरेपी अभ्यास

हड्डी रोग सुधार
यदि पैर के आर्थोपेडिक दोष मौजूद हैं, तो आर्थोपेडिक जूते पहनने या विशेष इनसोल का उपयोग करने की सिफारिश की जाती है। संयुक्त शिथिलता के उपचार के लिए - अन्य जोड़ों के लिए घुटने के पैड और निर्धारण उपकरण।
चिकित्सीय मालिश पाठ्यक्रम मांसपेशी ट्राफिज्म में सुधार करते हैं और जोड़ों के दर्द को कम करते हैं।
तर्कसंगत मनो प्रभाव
ऐसे बच्चों और उनके रिश्तेदारों की न्यूरोसाइकिक विकलांगता, चिंता की प्रवृत्ति मनोचिकित्सा की मदद से उपचार की आवश्यकता को निर्धारित करती है।
स्वास्थ्य भोजन

आहार चिकित्सा के साथ उपचार। मरीजों को प्रोटीन, आवश्यक अमीनो एसिड, विटामिन और माइक्रोलेमेंट्स से भरपूर आहार खाने की सलाह दी जाती है। जिन बच्चों में गैस्ट्रोइंटेस्टाइनल ट्रैक्ट पैथोलॉजी नहीं है, उन्हें अपने आहार को प्राकृतिक चोंड्रोइटिन सल्फेट से समृद्ध करने का प्रयास करना चाहिए। ये मजबूत मांस और मछली शोरबा, जेली मांस, एस्पिक, जेली हैं।
आपको विटामिन सी और ई जैसे प्राकृतिक एंटीऑक्सीडेंट से भरपूर आहार की आवश्यकता होती है।
इसमें खट्टे फल शामिल होने चाहिए, शिमला मिर्च, काला करंट, पालक, समुद्री हिरन का सींग, चोकबेरी।
इसके अतिरिक्त, मैक्रो- और माइक्रोलेमेंट्स से भरपूर खाद्य पदार्थ लिखिए। चरम मामलों में, यदि बच्चा भोजन में शालीन है, तो उन्हें ट्रेस तत्वों से बदला जा सकता है।
दवाई से उपचार
औषधि उपचार प्रकृति में प्रतिस्थापन है। इस स्थिति में दवाओं का उपयोग करने का उद्देश्य अपने स्वयं के कोलेजन के संश्लेषण को प्रोत्साहित करना है। इसके लिए ग्लूकोसामाइन और चोंड्रोइटिन सल्फेट का उपयोग किया जाता है। फास्फोरस और कैल्शियम के अवशोषण में सुधार करने के लिए, जो हड्डियों और जोड़ों के लिए आवश्यक है, विटामिन डी के सक्रिय रूपों को निर्धारित किया जाता है।
जोड़ों के दर्द को कैसे भूले?
- जोड़ों का दर्द आपकी गतिविधियों और एक संपूर्ण जीवन को सीमित कर देता है...
- आप बेचैनी, क्रंचिंग और व्यवस्थित दर्द से परेशान हैं...
- शायद आपने दवाओं, क्रीम और मलहम का एक गुच्छा आजमाया हो ...
- लेकिन इस तथ्य को देखते हुए कि आप इन पंक्तियों को पढ़ रहे हैं, उन्होंने आपकी बहुत मदद नहीं की ...
लेकिन आर्थोपेडिस्ट सर्गेई बुब्नोव्स्की का दावा है कि वास्तव में प्रभावी उपायजोड़ों के दर्द के लिए मौजूद है!