Mitraalklapi puudulikkuse diagnoosimine ja ravi. Mitraalklapi puudulikkus (mitraalregurgitatsioon)
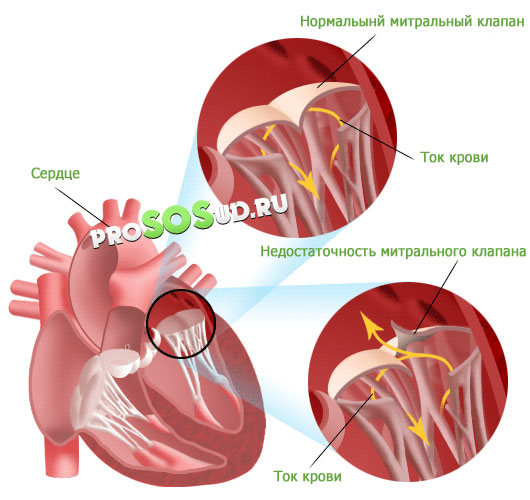
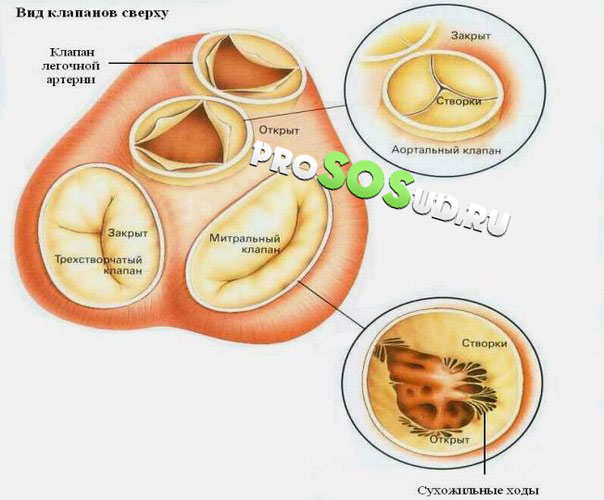
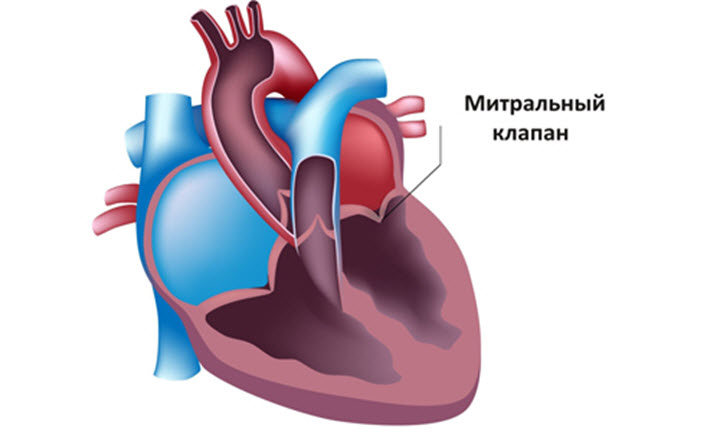
Mitraalklapp (lühendatult MK) on ventiil, mis asub vasaku vatsakese ja südame vasaku aatriumi vahel. Vastsündinutel on ventiili pindala 1,18-1,50 ruutmeetrit. Täiskasvanutel võib see näitaja ulatuda 13,12 ruutmeetrini. vaata aknaraami mitraalklapp kaks - eesmine, tagumine ja need on sidekoeplaadid, mis takistavad mitraalse regurgitatsiooni - vere tagasivoolu aatriumisse vatsakesest süstooli ajal. Mitraalklapi puudulikkus on seisund, mille korral voldikud ei saa normaalselt sulguda, seega on nende vahel tühimik, mille tõttu on võimalik mitraalklapi regurgitatsiooni areng.
Haiguse tunnused
Vastavalt meditsiiniline määratlus, MK rike ( mitraalne regurgitatsioon südame- või mitraalpuudulikkuse sündroom) - haigus, mille korral süstoolis siseneb osa verest vasaku aatriumi õõnsusse, mis on vastuolus loomuliku verevooluga läbi südamekambrite ja häirib hemodünaamikat. Selle patoloogiaga kaasnevad 50% juhtudest mitmesugused südamevead ja see on vanim südame diagnoos. Sellepärast tehakse selline diagnoos sageli ekslikult ja põhjendamatult, mida soodustab kuuldav süstoolne nurin, mida täheldatakse mitraalklapi kahjustuse ja paljude teiste südamehaiguste korral.
Isoleeritud seisundis täheldatakse patoloogiat ainult 2% kõigist kliinilistest juhtudest. Muudes olukordades kaasnevad klapipuudulikkusega aordi väärarengud, mitraalne stenoos ja paljud muud südamevead. Mitraalne regurgitatsioon koos MV puudulikkusega võib tekkida järgmistel juhtudel:
- aknaraam MK;
- lehtede akordid;
- klapirõngas;
- subvalvulaarne aparaat.
Ventiili puudulikkuse korral määrab mitraalse regurgitatsiooni aste prognoosi, ravi ja haiguse sümptomite raskusastme. Isegi kell terved inimesed organismi individuaalse tunnusena saab tuvastada minimaalse, ebaolulise regurgitatsiooni, mis ei ole patoloogia (füsioloogiline regurgitatsioon).
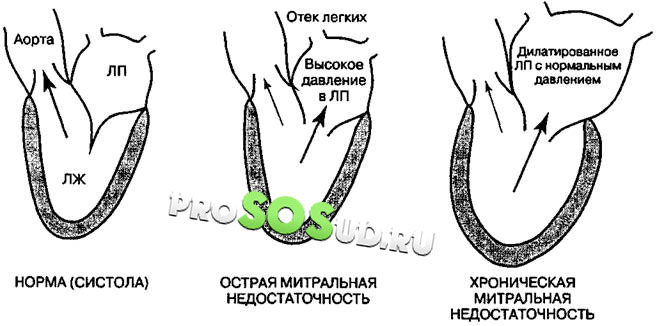
Hemodünaamilised häired MV rikke korral on järgmised. Ventiilide halb sulgemine toob kaasa vastupidise verevoolu südame kokkutõmbumise ajal - süstool. Selle tulemusena koguneb vasakpoolsesse aatriumisse suur kogus verd, selle südamekambri seinad venivad ja see hüpertrofeerub. Vasaku aatriumi laienemine ja toonuse kaotus selle seinte poolt põhjustab vererõhu tõusu, mis ulatub kopsuveenidesse. Patsiendil tekib venoosne pulmonaalne hüpertensioon, mis ei kutsu esile kopsuarteri rõhu tõusu, kuid põhjustab vasaku vatsakese venitamist ja laienemist. Järk -järgult, vasaku vatsakese toimuvate muutuste taustal katavad nad parema vatsakese, toimub südame dekompensatsioon koos stagnatsiooniga kogu süsteemis.
Ilma varajase diagnoosimise ja kirurgilise ravita võib mitraalklapi puudulikkus põhjustada tõsiseid tüsistusi. Nende hulka kuuluvad krooniline südamepuudulikkus, samuti mitmed rasked, eluohtlikud seisundid, sealhulgas:
- kopsuturse;
- kodade paroksüsmaalne arütmia;
- müokardiinfarkt;
- süsteemne trombemboolia;
- kardiogeenne šokk;
- insult ajuarteri tromboosi taustal;
- siseorganite isheemia.

Patoloogia klassifikatsioon
Mitraalne puudulikkus on jagatud kahte tüüpi:
- Funktsionaalne (suhteline). Selle põhjuseks on düstooniaga verevoolu kiirenemine, papillaarlihaste tooni rikkumine, vasaku vatsakese venitamine.
- Orgaaniline. See tekib klapilehtede, seda hoidvate kõõluste hõõgniitide kahjustuste tõttu.
Loomulikult võib MV rike olla äge (seotud teravate häiretega, sealhulgas papillaarlihaste rebend või äge hüpoksia südameataki ajal) ja krooniline (klapi- ja hemodünaamilised häired suurenevad aeglaselt, mis võib juhtuda südame reuma või kardiomüopaatiad).
Vastavalt tekkiva mitraalse regurgitatsiooni tõsidusele on patoloogia klassifikatsioon järgmine:
- Esimese astme MC puudulikkus (väike või mõõdukas regurgitatsioon, mille maht ei ületa 25%). Vere tagasivool ei tungi sügavamale kui atrioventrikulaarne ristmik. Haigus kulgeb kompenseeritud kujul, sümptomid praktiliselt ei avaldu, inimene tunneb end rahuldavalt. Rikkumised on märgatavad ainult ultraheli Doppleri abil, neid ei ole EKG -l näha.
- Teise astme MC puudulikkus (suurenenud regurgitatsioon kuni 50%). Südames hakkavad ilmnema sekundaarsed muutused, ilmneb iseloomulike sümptomitega pulmonaalne hüpertensioon. Muutused on märgatavad ultraheli ja EKG abil. Vere regurgitatsioon jõuab aatriumisse.
- Kolmanda astme MC puudulikkus (suurenenud regurgitatsioon kuni 90%). Verevool regurgitatsiooni ajal jõuab aatriumi tagaseina, defekt dekompenseeritakse. Vere stagnatsioon toimub kahes vereringe ringis, täheldatakse vasaku vatsakese hüpertroofiat.
MK rikke põhjused
Haigus võib olla omandatud ja kaasasündinud. MV ebaõnnestumise kaasasündinud põhjused on seotud geenimutatsioonidega ja teratogeensete tegurite mõjuga lootele raseduse ajal, nimelt kardiovaskulaarsüsteemi elundite munemise ajal. Sageli ilmneb kaasasündinud mitraalpuudulikkus koos teiste haigustega (eesmise infolehe lõhenemine avatud atrioventrikulaarse ristmikuga jne) või erinevate sündroomide osana:
- Elens-Danlos sündroom jne.
75% mitraalse regurgitatsiooni juhtude etioloogia on omandatud. Patoloogia peamised põhjused on südame ülekantud reuma, pikaajaline endokardiit ja ateroskleroos. Muud haigused, mis võivad põhjustada MV puudulikkuse tekkimist, võivad olla:
- süsteemne erütematoosne luupus;
- sklerodermia;
- klapilehtede lubjastumine;
- müksomatoosne degeneratsioon;
- papillaarlihaste düsfunktsioon koronaararterite haiguse korral;
- vasaku vatsakese aneurüsm;
- raske arteriaalne hüpertensioon;
- laienenud kardiomüopaatia;
- Barlow tõbi;
- äge müokardiinfarkt.
Väga harva on haigus ebaõnnestunud südameoperatsiooni tagajärg, veelgi harvemini - autoõnnetuste ja muude õnnetuste tagajärjel tekkinud südametrauma tagajärg.

Manifestatsiooni sümptomid
Haiguse kliinik ei pruugi pikka aega avalduda, eriti kui tegemist on mõõduka klapi või mitraalse mitraalse puudulikkusega, mida kompenseerib edukalt teiste südameosade töö. Kui diagnoosi ei teostatud plaanipäraselt, ei pruugi endokardiiti, reumat või ateroskleroosi põdevad patsiendid väga pikka aega arsti juurde minna ega olla teadlikud olemasolevatest rikkumistest. Alles südame auskultatsioonil või alumiste hingamisteede haiguste kopsude kuulamisel võib arst märgata iseloomulikku süstoolset mürinat, mis on tingitud vere tagasivoolust vasakusse aatriumisse.
Aja jooksul, mõnikord - mitme aasta ja aastakümne pärast, hakkavad patsiendi südame kokkutõmbed intensiivistuma, nii et ta tunneb ebanormaalset südamelööki, mis asub vasakul küljel. Suhtelise hüvitise etapis võivad sümptomiteks olla ka suurenenud väsimus, külmad käed ja jalad, külmavärinad ja nõrkus.
Rütmihäired ja südamekambrite venitamine põhjustavad varem või hiljem südamepuudulikkuse tekkimist, mis annab patoloogia sümptomid, mis tähendab alamkompensatsiooni või dekompensatsiooni etappide algust. Need haiguse ilmingud hõlmavad järgmist:
- kuiv köha, mida ei saa ravida traditsiooniliste ravimitega, sageli - köha koos röga ja väikese koguse verega;
- õhupuudus pingutusel, MV ebaõnnestumise tõsises staadiumis - puhkeolekus;
- jalgade turse õhtul ja isegi pärast puhkust;
- südame astma rünnakud (koos stagnatsiooni suurenemisega väikeses ringis);
- maksa suurenemine, selle kapsli venitamine;
- kõhu turse;
- valu paremas hüpohoones;
- õmblusvalud südames, mida süvendab igasugune koormus;
- "südame küüru" kasv.
MK -i väljendunud puudulikkuse korral võivad kiiresti areneda südamepuudulikkus ja kodade virvendus. Selles etapis ei pruugi ravi enam soovitud tulemust anda, seetõttu on mitraalklapi puudulikkusega patsientide jaoks väga oluline varajane uurimine, ravirežiimi valik ja operatsioon.
Diagnostika
Kardioloogi tehtud füüsilised uuringud ja testid võivad anda mitraalse regurgitatsiooni arengu kohta üsna informatiivse pildi. Peamised märgid on järgmised:
- Südame auskultatsioon. Regurgitatsioonilaine läbimisega on seotud süstoolne nurin ja müra tõsidus sõltub defekti tõsidusest. Esimene südame toon on nõrgenenud või puudub. Kui väikeses ringis on juba stagnatsiooniprotsesse, on kuulda kopsuarteri 2. tooni aktsenti ja 2. tooni lõhenemist, mis on tingitud vasaku vatsakese vere väljutamise aja pikenemisest. Mõnikord leitakse südame tipus kolmas toon, mis on tingitud vasaku aatriumi vere hulga suurenemisest.
- Südame piirkonna palpatsioon. Südame tipus on süstoolne värin. Patsiendi vasakule poole pööramisel võib värin veelgi tugevneda.
Mitraalse regurgitatsiooni kahtlusega patsient peab läbima mitmeid instrumentaalseid uuringuid:
- Rindkere röntgen. Südame vasakul kontuuril on kaare ümardamine, mis on seotud vasaku osa laienemise ja hüpertroofiaga. Vasaku aatriumi vari võib lisavarustusena ulatuda südame parema kontuuri kohale. Käivitatud mitraalne regurgitatsioon avaldub süstoolis vasaku aatriumi punnidena, mis on eriti selgelt näha söögitoru varju pulseerimise kujul. Väikese ringi rikkumisi peegeldab kopsude juurte laienemine, hägused kontuurid, suurenenud veresoonte muster.
- EKG. Mõõduka ja ebaolulise regurgitatsiooni korral EKG muutusi ei toimu. Raske mitraalse regurgitatsiooni korral on vasaku kodade suurenemise ja vasaku vatsakese ülekoormuse spetsiifilised tunnused. EOS asub normaalselt või on kõrvale kaldunud vasakule või paremale.
- Fonokardiogramm. Võimaldab täpselt ja üksikasjalikult iseloomustada süstoolset nurinat MV rikke korral.
- Südame ultraheli dopplerograafia abil. Näitab vasaku kodade laienemist, vasaku vatsakese laienemist, mitraalklapi mitte sulgemist ja mitraalse regurgitatsiooni voolu.
Kell laboratoorsed uuringud saab tuvastada põletiku veremarkereid, reumaatiliste haiguste näitajaid, neeru- ja maksafunktsiooni kahjustuse tunnuseid. Võttes arvesse kõiki saadud andmeid, määratakse mitraalse regurgitatsiooni raskusaste (ebaoluline, väljendunud, raske). Patoloogiat tuleks eristada teistest südamepuudulikkustest, mis võivad nõuda ka koronaarangiograafiat.
Ravi meetodid
Kardioloogide ja südamekirurgide seas kehtib muutumatu reegel: MV ebaõnnestumine on kirurgiline haigus, seetõttu võib igasugune ravi ravimite ja mittefarmakoloogiliste ainetega olla suunatud ainult südame funktsioonide toetamisele ja inimese ettevalmistamiseks operatsiooniks. Eriti oluline on reuma või endokardiidi põhjustatud omandatud puudulikkusega patsientide operatsioonieelne ravi.

Narkootikumide ravi
Tavalised ravimeetmed hõlmavad mitmete ravimirühmade võtmist mitraalse regurgitatsiooni astme vähendamiseks. Samuti on oluline vältida trombemboolilisi tüsistusi ja vähendada kroonilise südamepuudulikkuse sümptomeid. Nendel eesmärkidel soovitatakse järgmist tüüpi ravimeid:
- AKE inhibiitorid, beetablokaatorid - perifeersete veresoonte resistentsuse vähendamiseks (Fosinopriil, Perindopriil).
- nitraadid, et vähendada verevoolu paremasse aatriumisse ja vähendada selle koormust (Nitrosprey, Cardiket).
- diureetikumid ringleva vere mahu vähendamiseks (Lasix, Indapamiid).
- antikoagulandid ja trombotsüütidevastased ained, et normaliseerida vere hüübimist ja vältida trombide teket (varfariin, aspiriin).
- arütmiavastased ravimid kodade virvendusarütmia korral, sealhulgas südameglükosiidid (Amiodarone, Korglikon).
- vasodilataatorid arterioolide toonuse vähendamiseks ja aordiseinte pinge vähendamiseks (nifedipiin, prazosiin).
- antibiootikumid korduvate reumaatiliste rünnakute vältimiseks (amoksitsilliin, bitsilliin).
Selle defekti ravi ravimitega peaks ette valmistama patsiendi kardiovaskulaarsüsteemi operatsiooniks, mis on ainus viis tervise taastamiseks.
Kirurgiline sekkumine
Kirurgiline sekkumine on näidustatud mitraalse regurgitatsiooni 2-3 kraadi juures, eriti dekompensatsiooni staadiumis. Aga kui ka tähelepanuta jäetud juhtumid patoloogiad, millega kaasneb patsiendi üldine tõsine seisund, võib operatsioon lõppeda surmaga. Terminali etapis ei tehta ka sekkumist. Mitraalklapi operatsiooni meetodid on järgmised:
- voldikute või kõõluste akordide õmblemine (klapiplast);
- mitraalklapi asendamine.
Enamik radikaalsel viisil ravi - ventiili asendamine. Pärast rindkere avamist ja südamelöögi peatamist pannakse metallist või orgaanilistest materjalidest implantaat. Taastusravi pärast sellist operatsiooni on pikk ja raske, kuid taastumise prognoos on väga hea.
Haiguse ägedas vormis on näidustatud ajutise toimega operatsioon - aordisisese ballooni vastassuunas. Aordi sisestatakse täispuhutav õhupall, mis paisub südame kokkutõmmete vastu. See suurendab pärgarterite verevoolu, parandab väljutusfraktsiooni ja kõrvaldab isheemilised nähtused. Pärast sellist ravi tuleb radikaalselt sekkuda südamesse.
Tuleb meeles pidada, et ei rahvapärased abinõud ei aita inimest ravida, kui tal on kirurgiline haigus - südamepuudulikkus. Kuid perioodil enne sekkumist või pärast operatsiooni lihtsad retseptid parandab südame tööd, seetõttu võite kokkuleppel arstiga juua viirpuu, saialille, adonise, arnika, emaürdi, piparmündi ja viburnumi infusioone ja keetmisi. Saate neid taimi kogudes kasutada, pruulides lusikatäie toorainet klaasi veega ja võttes kolm korda päevas 100 ml toodet.
V kohustuslik patsient peab loobuma suitsetamisest ja alkoholist, plii tervislik pilt elu, normaliseeri toit. Arstid märgivad rasvase ja praetud toidu, soolatud toidu, vürtsika toidu tarbimise ohtu. Inimene peab kindlasti piirama soola ja vee kogust toidus. Füüsiline aktiivsus võib olla vastunäidustatud, kuid õues jalutamist soovitatakse alati kõigile.
Raseduse ajal peab naist jälgima kardioloog koos sünnitusarstiga. Kerge regurgitatsiooni korral saab raseduse päästa ja taluda, kuid hemodünaamiliste häirete korral on see rangelt vastunäidustatud. Mitraalse regurgitatsiooniga naistele sünnitatakse ainult keisrilõikega.
Mida mitte teha
Pärast plastilist kirurgiat või klapi bioloogilist asendamist ei tohiks unustada antikoagulantide võtmist 2-3 kuud. Vastasel juhul võib inimesel tekkida tõsiste tagajärgedega veresoonte tromboos. Pärast kunstliku klapi implanteerimist peate selliseid ravimeid kogu elu jooma. Südameoperatsiooni on võimatu edasi lükata, sest kaugelearenenud staadiumis on see juba kasutu ja ei suuda patsiendi elu üldse pikendada.
Ennetusmeetmed
Haiguse omandatud vormide vältimiseks peate:
- ravida õigeaegselt bakteriaalsed haigused koos antibiootikumidega;
- kõrvaldada bakteriaalse infektsiooni kroonilised fookused;
- sööge õigesti, et vältida ateroskleroosi;
- keelduda halbadest harjumustest;
- harjutus;
- korrigeerida autoimmuunseid patoloogiaid;
- vajadusel viige läbi kardiovaskulaarsüsteemi kõigi kirurgiliste patoloogiate kirurgiline ravi;
- vältida rindkere vigastusi.
Meditsiinis mõistetakse mitraalse puudulikkuse all klapi mittetäielikku sulgemist süstooli ajal, mille tagajärjel voolab osa verest tagasi vasakusse aatriumisse, samal ajal kui vere maht ja rõhk selles suurenevad. Seejärel siseneb vasaku aatriumi veri vasakusse vatsakesse, kus suureneb ka selle maht ja rõhk. Selle tulemusena põhjustab mitraalklapi puudulikkus rõhu suurenemist ja ummistuste teket kopsuveresoontes. Vere liikumist vastupidises suunas nimetatakse regurgitatsiooniks.
Puhtal kujul on mitraalpuudulikkus haruldane ja moodustab ainult 5% juhtudest. Täiskasvanutel täheldatakse seda harvemini kui lastel. Reeglina on haigus kombineeritud teistega, näiteks mitraalse stenoosiga, aordihäiretega.
Klassifikatsioon
Mitraalse regurgitatsiooni astmeid on kolm, sõltuvalt sellest, kui tugev on jäikus.
- 1. astme korral on vasaku aatriumi verevool ebaoluline (umbes 25%) ja seda täheldatakse ainult klapi juures. Defekti hüvitamise tõttu tunneb patsient end normaalselt, sümptomeid ega kaebusi pole. EKG ei näita mingeid muutusi; uurimisel ilmneb müra süstooli ajal ja südame piirid on veidi vasakule laienenud.
- 2. klassis vastupidine vool veri jõuab aatriumi keskele, visatakse rohkem verd - 25 kuni 50%. Aatrium ei saa survet suurendamata verd välja tõrjuda. Arendab. Sel perioodil ilmneb õhupuudus, sagedased südamepekslemine koormuse ajal ja puhkeolekus, köha. EKG näitab muutusi aatriumis, uuring näitab süstoolseid nurinaid ja südame piiride laienemist: vasakule - kuni 2 cm, üles ja paremale - 0,5 cm.
- 3. astme korral jõuab veri aatriumi tagaseina ja võib moodustada kuni 90% süstoolsest mahust. See on dekompensatsiooni etapp. On vasakpoolne kodade hüpertroofia, mis ei suuda kogu verd väljutada. Ilmub turse, maks suureneb ja venoosne rõhk tõuseb. EKG näitab vasaku vatsakese hüpertroofia ja mitraalse hamba olemasolu. Kuuleb väljendunud süstoolset nurinat, südame piire laiendatakse oluliselt.
Sümptomid
Pikka aega ei avaldu mitraalpuudulikkus mingil viisil ega põhjusta ebamugavusi, kuna seda kompenseerivad edukalt südame võimed. Patsiendid ei lähe arsti juurde mitu aastat, sest sümptomid puuduvad. Defekti saab tuvastada, kuulates südames iseloomulikke nurinaid, mis tekivad siis, kui vasaku vatsakese kokkutõmbumise ajal voolab veri tagasi vasakusse aatriumisse.
Mitraalse regurgitatsiooni korral suureneb vasaku vatsakese suurus järk -järgult, kuna see peab pumpama rohkem verd. Selle tulemusena tugevneb iga südamelöök ja inimene kogeb südamepekslemist, eriti vasakul küljel lamades.
Vasaku vatsakese liigse vere mahutamiseks suureneb vasak aatrium, hakkab ebanormaalselt kokku tõmbuma ja tõmbub kodade virvenduse tõttu liiga kiiresti kokku. Südamelihase pumpamisfunktsioon mitraalpuudulikkuse korral on ebaregulaarse rütmi tõttu häiritud. Kodad ei tõmbu kokku, vaid värisevad. Verevoolu rikkumine põhjustab verehüüvete teket. Tõsise regurgitatsiooni korral areneb see välja.
Seega võime nimetada järgmisi võimalikke haiguse tunnuseid, mis ilmnevad tavaliselt mitraalklapi puudulikkuse hilises staadiumis:
- südamepekslemine;
- ebaproduktiivne kuiv köha, mida ei saa ravida;
- jalgade turse;
- õhupuudus tekib pingutuse ajal ja seejärel puhkeolekus vere stagnatsiooni tagajärjel kopsu veresoontes.
Kuid need mitraalpuudulikkuse sümptomid ei saa olla sellise diagnoosi aluseks. Kõik need märgid esinevad teistes südamepuudulikkustes.
Põhjused
See defekt võib olla seotud klapi enda kahjustusega või seoses müokardi ja papillaarlihaste patoloogiliste muutustega. Suhteline mitraalregurgitatsioon võib areneda ka tavalise klapi korral, mis ei sulge vasaku vatsakese suurenemise tagajärjel paisunud ava. Põhjused võivad olla järgmised:
- varem üle antud;
- reuma;
- mitraalse rõnga lupjumine;
- trauma klapilehtedele;
- mõned autoimmuunsed süsteemsed haigused (reumatoidartriit, erütematoosluupus, sklerodermia);
- müokardiinfarkt;
- progresseeruv arteriaalne hüpertensioon;
- südame isheemia;
- müokardiit.
Diagnostika
Mitraalse regurgitatsiooni peamised diagnostikameetodid on järgmised:
- läbivaatus ja vestlus patsiendiga;
- elektrokardiograafia;
- rindkere röntgen;
- ehhokardiograafia.
Kuulates saab arst määrata mitraalse regurgitatsiooni olemasolu vasaku vatsakese kokkutõmbumise ajal iseloomuliku heli järgi. Rindkere röntgen ja EKG aitavad tuvastada vasaku vatsakese laienemist. Ehhokardiograafiat peetakse kõige informatiivsemaks meetodiks mitraalse regurgitatsiooni diagnoosimiseks ja see võimaldab teil näha klapi defekti ja hinnata kahjustuse tõsidust.
Ravi
Mitraalse regurgitatsiooni ravi sõltub defekti tõsidusest ja põhjusest. Ravimeid kasutatakse kodade virvenduse, rütmihäirete korral, südame löögisageduse vähendamiseks. Kerge kuni mõõdukas mitraalregurgitatsioon nõuab emotsionaalse ja füüsilise koormuse piiramist. Tervislik eluviis on vajalik, suitsetamisest ja alkoholi tarvitamisest tuleb loobuda.
Raske CMC korral on ette nähtud kirurgiline ravi. Ventiili parandusoperatsioon tuleb teha võimalikult varakult, enne kui ilmnevad pöördumatud muutused vasakus vatsakeses.
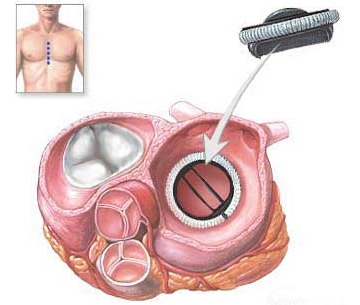
Mitraalklapi puudulikkuse kirurgilise ravi korral taastatakse see. See operatsioon on näidustatud, kui muutused südameklapis on ebaolulised. See võib olla rõngasplast, klapiplast, rõnga kitsendamine, ventiili asendamine.
On veel üks võimalus - kahjustatud ventiili eemaldamine ja selle asendamine mehaanilisega. Ventiili säästvad operatsioonid ei pruugi alati regurgitatsiooni parandada, kuid võivad seda vähendada ja seega sümptomeid leevendada. Selle tulemusena peatatakse südame edasise kahjustamise protsess. Veel tõhus meetod kaalutakse proteesimist. Kuid kunstliku ventiili korral on trombide tekkimise oht, mistõttu patsient on sunnitud pidevalt võtma ravimeid, mis takistavad kiiret vere hüübimist. Kui protees on kahjustatud, tuleb see viivitamatult välja vahetada.
Prognoos
Prognoos sõltub klapikahjustuse tõsidusest ja müokardi seisundist. Raske puudulikkus ja müokardi mitterahuldav seisund põhjustavad kiiresti tõsiseid vereringehäireid. Kroonilise südamepuudulikkuse lisandumise korral võib öelda ebasoodsa prognoosi. Lisaks on suremus aasta jooksul 28%. Suhtelise MC puudulikkuse korral määrab haiguse tulemuse vereringehäirete tõsidus ja haigus, mis põhjustas defekti.
Kerge kuni mõõduka mitraalse puudulikkuse vormiga suudab inimene pikka aega säilitada töövõime, kui kardioloog jälgib teda ja järgib tema nõuandeid. Haigus nendel etappidel ei ole lapse sündimise vastunäidustus.
Mitraalklapp blokeerib vere regurgitatsiooni, st takistab selle tagasivoolu. Selleks peate sulgema vasaku vatsakese ja aatriumi vahelise ava, mis juhtub klapiklappide sulgemisel. Mitraalklapi puudulikkus avaldub siis, kui voldikuid ei saa täielikult sulgeda, siis jääb avausse tühimik ja muutub võimalikuks vere vastupidine liikumine.
Peaaegu pooltel südamepuudulikkusega inimestel on selline häire. Sellisel juhul kaasnevad mitraalse puudulikkusega tavaliselt muud probleemid, need võivad olla mitmesugused stenoosid, suurte anumate patoloogiad.
Miks patoloogia areneb?
Mitraalklapi puudulikkus on tingitud klapi enda või südame struktuuride kahjustamisest. Sellel võib olla palju põhjuseid. Lisaks võib see olla äge ja krooniline ning selle põhjuseks on mitmesugused probleemid ja haigused.
Südame erinevate struktuuride kahjustamise tagajärjel ei täida klapp oma funktsiooni hästi. Mõjutada võivad nii voldikud ise kui ka nende tööd tagavad lihased või klapilehti juhtivad kõõlused.
Ägeda ebaõnnestumise põhjused
- Muutused ja hävitamine mitraalse rõnga kudedes
- Sashi perforatsioon,
- Akord katkeb
- Papillaarlihaste nõrgenemine ja hävitamine.
Reeglina on kõigi nende vigastuste põhjuseks haigused. Peamine ja kõige levinum põhjus on tänapäeval nakkuslik endokardiit. Selle haiguse põletikuline protsess võib kahjustada mitraalse rõnga kudede seisundit, klapivoldikuid või viia kõõluste akordide hävitamiseni.
Mõned süsteemsed haigused, eriti erütematoosne luupus, võivad põhjustada südame struktuuride sama kahjustuse. Degeneratiivsed protsessid, mis levivad kardiovaskulaarsüsteemi, mõjutavad negatiivselt kõigi südamekudede seisundit.
Kõigi nende haiguste tagajärjel tekivad vigastused, mis takistavad ventiilil sulgeda lendlehti tavaliselt nende perforatsiooni, rebenemise või asjaolu tõttu, et kahjustatud lihased ja akordid ei suuda enam mitraalklapi tööd tõhusalt kontrollida.
Sama kahju võib tuleneda traumast, mis võib tekkida südameoperatsiooni ajal.
Muud ägeda ebaõnnestumise põhjused.
- Kasvajaprotsessid aatriumis;
- Reumaatilised protsessid;
- Vasaku vatsakese puudulikkus.
Kroonilise ebaõnnestumise põhjused
- Kudede muutused põletikuliste protsesside tõttu;
- Degeneratiivsed protsessid;
- Infektsioonid;
- Struktuurilised muutused;
- Pärilikud tegurid.
Põletikuline protsess ei põhjusta alati ägedaid muutusi, on võimalik, et see voolab aeglaselt ja koekahjustus kasvab aeglaselt, sageli patsiendile märkamatult. Haiguse krooniline vorm võib olla põhjustatud samadest haigustest nagu äge. See on nakkav endokardiit, erütematoosluupus.
Selliste patoloogiat põhjustavate degeneratiivsete protsesside hulgas on müksomatoosne degeneratsioon, haigused sidekoe, kaltsiumi sadestumine mitraalklapi piirkonnas.
Mõned südamehaigused põhjustavad struktuurimuutusi, mis takistavad klapi nõuetekohast tööd. Näiteks südameataki, endokardiidi tagajärjel kahjustatakse akorde või papillaarlihaseid, millest saab kroonilise puudulikkuse arengu otsene põhjus. See võib viia samade tagajärgedeni.
Emakasisese arengu protsessis tekivad pärilikud patoloogiad negatiivsed mõjud ema kehal. Neid võivad põhjustada ka geneetilised häired. Kõige sagedamini moodustub see klapilehtede defektide ja suurte anumate patoloogiaga.
Eripära
Mitraalse puudulikkuse hemodünaamika, see tähendab verevool, sõltub patoloogia tõsidusest.
Puuduse aste
- Ebaoluline;
- Mõõdukas;
- Hääldatud;
- Raske.
Ebaolulise astmega täheldatakse regurgitatsiooni otse mitraalklapi voldikute juures. See esineb ka tervetel inimestel. Mõõdukas tähendab regurgitatsiooni, mis toimub ühe kuni pooleteise sentimeetri kaugusel klapist.
Kolmandal astmel jõuab vere vastupidine liikumine aatriumi keskele. See toob kaasa aatriumi mõningase laienemise. Raske puudulikkus toob kaasa asjaolu, et regurgitatsioon hõivab kogu vasaku aatriumi.
Kuidas probleem avaldub
![]()
Iseloomulik nurin, mille arst märgib südant kuulates, on peamine sümptom. Selle põhjuseks on vere tagasipöördumine vasakust vatsakesest vasakusse aatriumisse.
Diagnoos algab selle sümptomiga. Kuigi kerge puudulikkusega, ei pruugi sümptomid olla.
Defekti tõsisema arengu korral on vasak vatsake sunnitud rohkem verd pumpama, et saada rohkem verd, mis naaseb aatriumisse. Selle tulemusena suureneb see järk -järgult ja hüpertrofeerub. Samal ajal suurenevad selle kokkutõmbed, mida inimene tunneb suurenenud südamelöögina. Need sümptomid on eriti märgatavad, kui patsient asub vasakul küljel.
Kuna veri naaseb aatriumisse regurgitatsiooni tagajärjel, peab see sisaldama suuremat veremahtu ja see suureneb ka järk -järgult. Märkimisväärse suurenemisega ei tule aatrium oma ülesandega toime, sest esineb virvendus ja sagedased ebaregulaarsed kontraktsioonid. Selle tulemusena väheneb südame pumpamise funktsioon.
Patoloogia astme edasiarendamine toob kaasa asjaolu, et kodad ei tõmbu üldse normaalselt kokku, vaid ainult värisevad. Need probleemid võivad olla täis tõsisemaid häireid, näiteks verehüüvete teket, sest normaalne verevool puudub. Südames tekkivad verehüübed on väga ohtlikud, kuna need võivad blokeerida suuri veresooni ja see toob kaasa erinevate elundite kahjustuse, insuldi.
3 ja 4 kraadi juures on regurgitatsioon väga väljendunud, mis paneb südamele lisapinget. Inimesel on oht saada südamepuudulikkus, millel on sellised sümptomid nagu õhupuudus, turse ja köha. Kahjustatud südamekude muutub haavatavamaks, nakkustele vähem vastupidavaks, seega suureneb nakkusliku endokardiidi oht.
Mõõduka ja väljendunud kraadiga inimesel ei ole organitele täieõiguslikku verevarustust, kuna selline rikkumine viib südame pumpamisfunktsiooni vähenemiseni. Kuna elundid ei saa normaalset toitumist, kannatab kogu keha ja see võib mõjutada selle üldist seisundit ja patsiendi heaolu.
Sümptomid
- Suurenenud südamelöögid
- Suurenenud väsimus
- Turse
- Hingeldus,
- Köha,
- Tsüanoos,
- Mitraalne põsepuna.
Sümptomid võivad avalduda erinevaid kombinatsioone... Väikese raskusastmega probleemi korral ei pruugi ilmseid ilminguid olla. Inimene võib tunda, et ta on hakanud kiiremini väsima, tal on päeva jooksul vähem aega ja vähem talub füüsilist tegevust.
Seda kõike tavaliselt ei tajuta kui südameprobleemi sümptomeid, mistõttu patoloogiline protsess jätkub.
Diagnostika
Diagnostilised meetodid:
- Ülevaatus;
- Uriini ja vere analüüs (üldine, biokeemiline, immunoloogiline);
- Doppleri ehhokardiograafia;
- Südame ultraheli.
Diagnoosi seadmiseks võib kasutada muid meetodeid, kuid need on põhilised ja enamasti piisavad.
Uuring ja vestlus patsiendiga võimaldavad teil esile tõsta sümptomeid ja soovitada patoloogia esinemist. On vaja välja selgitada, millega inimene haigestus, milline on tema pärilikkus. Katsed võivad määrata põletikulise protsessi olemasolu, kolesterooli, suhkru, valgu taseme veres ja muid olulisi näitajaid. Antikehade avastamise korral võib eeldada, et südamelihases on põletik või infektsioon.
Diagnoosi seadmiseks: tehke kindlasti EKG, mis näitab südame rütmi, aitab tuvastada arütmiaid ja muid rikkeid, hinnata, kas on südame ülekoormus ja kas selle osad on laienenud. Peamine meetod on ultraheli või ehhokardiograafia.
Miks teha südame ultraheli
- Hinnake klapiklappide seisukorda;
- Vaadake, kuidas luugid sulguvad;
- Mõista vatsakeste ja kodade suurust;
- Mõõda südame seinte paksus;
- Leidke südame sisevoodri paksenemine.
Doppleri ehhokardiograafia on test, mis näitab vere liikumist. See diagnostiline meetod võimaldab tuvastada vastupidise verevoolu, mis on iseloomulik sellisele defektile.
Kuidas ravida haigust
Kui sümptomid tuvastatakse ja diagnoos tehakse, peate välja selgitama defekti põhjuse südameklapp... Kõigepealt peate ravima haigust, mis selle seisundi põhjustas. Kui probleem on kerge kuni mõõdukas, ei ole reeglina vaja täiendavat ravi.
Kui kahjustuse aste on tõsisem või on tekkinud tüsistusi (südamepuudulikkus, arütmia), on vajalik uimastiravi.
Raske puudulikkuse korral peaks ravi olema keeruline, võib -olla on vaja kirurgilist operatsiooni.
Seda ravitakse kirurgiliselt kehaväliste operatsioonidega.
Kell ilukirurgia, mis viiakse läbi haiguse 2-3 kraadi juures, saab klappide lähedusse paigaldada spetsiaalse tugirõnga, lühendada akorde ja klappi. Pärast operatsiooni normaliseerub verevool ja säilib oma ventiil.
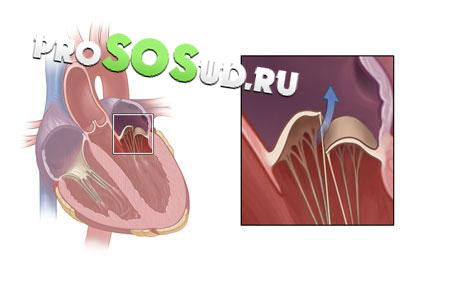
Mitraalklapi puudulikkus on patoloogia, mis on seotud südame orgaaniliste kahjustustega. Sellisel juhul on vere liikumine põhi- ja teistes organites häiritud. Mitraalklapp, mis asub rõngakujulises fibrosus, sulgeb vatsakese ja vasaku aatriumi vahel tekkinud ava. Normaalse funktsioneerimise korral sulguvad klapilehed, mis koosnevad sidekoest, kui verevool väljutatakse vasakust vatsakesest aordi. Tekib takistus selle sisenemiseks aatriumisse.
Mitraalklapi orgaanilise rikkumise korral, mis on tingitud lendlehtede, lihaste või kõõluste akordide struktuuri ja kuju muutumisest, on suletud voldikute tihedus häiritud. Regurgitatsiooni protsess toimub: tekkiv ruum aitab kaasa asjaolule, et veri naaseb aatriumisse.
Kahepoolse klapi puudulikkus on erineva raskusastmega:
- ebaoluline (rikkumine on diagnoositud klapipesade juures);
- mõõdukas (kahjustus 1–1,5 cm klapidest);
- väljendatud (vere väljavool ulatub ½ vasaku aatriumi mahust);
- raske (veri täidab kogu aatriumi).
Meditsiinis on haiguse kolm etappi:
- 1. etapp (kompenseeritud).
Vere väljavool moodustab ligikaudu 20% süstoolsest mahust. - 2. etapp (alamkompenseeritud).
Vere regurgitatsioon on vahemikus 20-50% süstoolsest mahust, mis põhjustab vere stagnatsiooni kopsudes. - 3. etapp (dekompenseeritud).
Vere väljavool on kuni 90%.
Arvestades patoloogia olemust, eristatakse mitraalset puudulikkust:
- kaasasündinud (moodustub loote emakasisese arengu ajal 12-14 rasedusnädalal);
- omandatud (mitraalklapi kahjustus tekib eluperioodil mitmete konkreetsete tegurite mõjul).
Sõltuvalt patoloogia põhjusest on:
- mitraalklapi orgaaniline puudulikkus, mille puhul infolehed on mõjutatud;
- mitraalklapi suhteline või funktsionaalne puudulikkus, mille korral voldikud ei ole kahjustatud.
Patoloogiline protsess võib areneda erineva kiirusega:
- äge mitraalpuudulikkus annab tunda paar tundi pärast südame aktiivsuse rikkumist põhjustanud põhjuse ilmnemist;
- haiguse krooniline vorm muretseb mitu kuud pärast patoloogilise seisundi algust.
Põhjused
Haigus areneb, kui klapi või südame struktuuris ja töös esineb rikkumisi. Sellisel juhul võivad kahjustada klapiklapid, lihased, mis pakuvad oma tegevust, või kõõluste akordid, mis kontrollivad motoorset aktiivsust.
Kaasnevad haigused põhjustavad tavaliselt klapi talitlushäireid.
Äge ebaõnnestumine toimub järgmistel põhjustel:
- mitraalklapi sidekoe patoloogilised muutused ja hävitamine;
- ventiilide kuju või struktuuri muutus;
- kõõluste akordide pisarad;
- lihaste funktsiooni halvenemine;
- reumaatilised patoloogiad;
- kasvajad aatriumis.
Patoloogiline protsess ei avaldu alati ägedas vormis. Sageli põhjustab see aeglaselt ja märkamatult muutusi südame töös ning võib kesta kuid. Sellisel juhul ei märka patsient mõnikord muutusi üsna pikka aega.
Mitraalse regurgitatsiooni kroonilise vormi võivad põhjustada:
- reuma;
- erütematoosluupus;
- nakkushaigused;
- pärilik eelsoodumus;
- põletik, mis põhjustab muutusi kudedes;
- kirurgiline sekkumine.
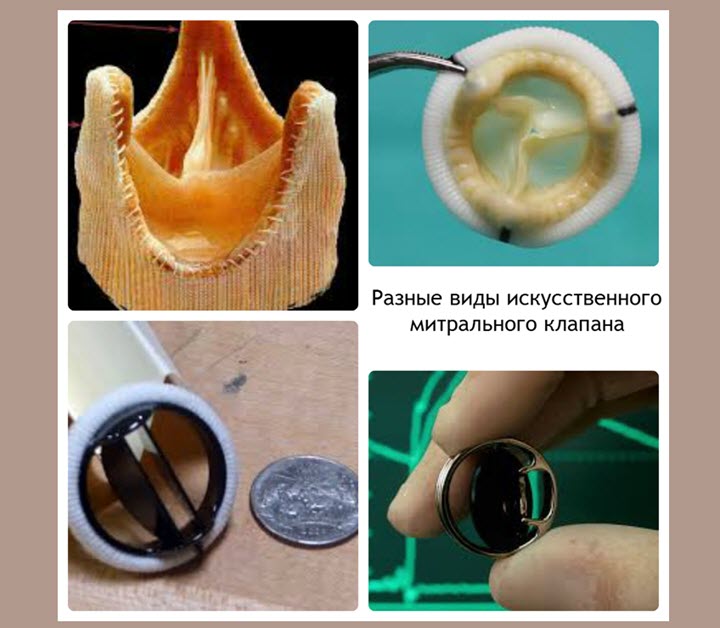
Peamised märgid
Sümptomid patoloogiline protsess sõltub haiguse staadiumist. Välised ilmingud on tingitud regurgitatsiooni astmest - vere maht, mis naaseb aatriumisse.
1. astme mitraalpuudulikkus on tavaliselt asümptomaatiline. Haigus võib kesta aastaid. Patsient tunneb väsimust ja nõrkust.
Teises etapis ilmnevad järgmised sümptomid:
- kardiopalmus;
- südame löögisageduse muutused;
- valu rinnus;
- kuiv köha;
- halb enesetunne;
- nõrkus;
- alajäsemete sümmeetriline turse, mis süveneb õhtul;
- õhupuudus, eriti pärast väikest füüsilist tegevust: raskuste kandmine, treppidest ronimine, kiire kõndimine. Puhkeolekus õhupuudus patsienti ei häiri.
Kolmanda astme mitraalklapi südamepuudulikkusel on rohkem väljendunud sümptomatoloogia, mis avaldub isegi puhkeolekus. Patsiendi kaebused muutuvad püsivaks.
Verevoolu ebaõige protsess põhjustab kehas järgmisi muutusi:
- Südame astma rünnakud: õhupuudus ja suutmatus korralikult hingata, tugev õhupuudus, kuiv köha. See on tingitud asjaolust, et venoosne veri seisab väikeses ringis. Sümptomid on kõige raskemad öösel, kui inimene võtab lamamisasendi.
- Kopsuturse, millega kaasneb hemoptüüs ja jäsemete ja muude kehaosade turse.
- Vere stagnatsioon maksas, mida väljendab valu paremas hüpohoones. Moodustav parema vatsakese puudulikkus viib astsiidini (kõhu mahu suurenemine), esineb kaela veenide turse.
Südamelihase ammendumine toob kaasa düstroofseid muutusi ja teiste elundite elutalitluse häireid, süda ei tule toime oma peamise ülesandega - varustada kõiki rakke vere, hapniku ja toitainetega.
Diagnostilised meetodid
Kui kahtlustate patoloogiat, on oluline haigus õigeaegselt tuvastada ja võtta meetmeid ohtlike sümptomite ja tagajärgede kõrvaldamiseks.
Meditsiinilist abi otsides vaatab arst patsiendi üle, küsib üksikasjalikult olemasolevate kaebuste kohta. Hoolikalt uuritakse haiguse ajalugu, patsiendi elustiili omadusi; selgub esimeste märkide ilmnemisel, kas lähisugulaste seas on kardiovaskulaarsüsteemi vaevusi.
Olemas erinevaid viise diagnostika, mis näitab mitte ainult südame kõrvalekallete esinemist, vaid võimaldab ka tuvastada põletikulisi protsesse kehas.
Laboratoorsed diagnostilised meetodid
Instrumentaalsed diagnostikameetodid
| Südame ultraheli | Üks peamisi diagnostikameetodeid, mis võimaldab uurida elundi seisundit ja selle struktuuri: ventiilid, kõõluste akordid, lihasüsteem, patoloogilise ava suurus, seina paksus jne. |
|---|---|
| EKG | Diagnoositakse südame rütmi rikkumisi, muutusi peamise organi osakondade suuruses. |
| Fonokardiogramm | Südamemürinad on kindlaks määratud. |
| Röntgenuuring | Saadud pildil näete südame varju. Kui see ületab normaalse suuruse, näitab see muutusi elundi struktuuris. Kui kopsude piirkonnas on vere stagnatsioon, visualiseeritakse nende turse. |
| Südame kateteriseerimine | Sama rõhu korral vasakus aatriumis ja vatsakeses võime rääkida patoloogia arengust. |
| Koronarokardiograafia | Spetsiaalse värvaine abil uuritakse südame pärgartereid, mis küllastavad selle hapnikuga. See protseduur on kirurgilise sekkumise jaoks kohustuslik. Seda kasutatakse teiste südame patoloogiate diagnoosimisel. |
| MRI | Südamelihase üksikasjalik pilt aitab toimuvate muutuste täpsemat uurimist. |
| Südame Doppleri uuring | Võimaldab tuvastada vastupidise verevoolu protsessi. |
Ravi
Mitraalklapi puudulikkuse avastamisel on ravi suunatud patoloogia algpõhjuse kõrvaldamisele.
Sõltuvalt haiguse tõsidusest saab puudust ravida konservatiivsed meetodid või kirurgiliselt.
Narkootikumide ravi hõlmab järgmiste ravimite kasutamist:
- antikoagulandid ("varfariin", "hepariin");
- trombotsüütidevastased ained ("Thrombo ASS");
- beetablokaatorid ("bisoprolool");
- diureetikumid ("Indapamiid", "Veroshpiron");
- AKE inhibiitorid (ravimid, mille eesmärk on vähendada veresoonte resistentsust);
- diureetikumid (turse kõrvaldamiseks).
Haiguse kerge raskusastme ja sümptomite puudumisel ei ole uimastiravi vajalik.
Kirurgiline sekkumine on vajalik, kui patoloogia avaldub mitmete märkidega, mis takistavad keha normaalset toimimist. Sellisel juhul on oluline kaasuvate häirete täpne diagnoosimine. Dieet on üks olulised tingimused elundite elutähtsate funktsioonide säilitamine.
Pöördudes fondide poole traditsiooniline meditsiin selle haigusega on vastuvõetamatu. See on keeruline patoloogia, mis mõjutab inimkeha kõige olulisemat organit. Ainult õigeaegne visiit arsti juurde võib anda positiivse efekti.
Prognoos
Kui haigust ei ravita, see progresseerub ja muutub inimestele surmavaks. Kui patsient pöördus õigeaegselt arsti poole, on edasine prognoos soodne. Elukvaliteet, patsiendi heaolu paraneb. Raske haigus põhjustab puude ja muudab oluliselt inimese eksistentsi. Ravimite väljakirjutamisel on välimus vältimiseks vaja juhiseid lugeda kõrvalmõjud ja tüsistused.
 Kuidas ravida hüpertensiooni igavesti?!
Kuidas ravida hüpertensiooni igavesti?!
Igal aastal kutsutakse Venemaal kiirabi kõrge vererõhu tõttu 5-10 miljonit inimest. Kuid vene kardiokirurg Irina Chazova väidab, et 67% hüpertensiooniga patsientidest ei kahtlusta isegi, et nad on haiged!
Kuidas ennast kaitsta ja haigusest üle saada? Üks paljudest ravitud patsientidest, Oleg Tabakov, rääkis oma intervjuus, kuidas hüpertensioon igaveseks unustada ...
Mitraalne puudulikkus on teatud tüüpi südameklapi haigus. Patogeneesi põhjustab mitraalse ava mittetäielik sulgemine, millele eelnevad ventiilide, ventiilide all olevate kudede struktuursed häired.
Patoloogiat iseloomustab vere regurgitatsioon vasakust aatriumist vasakust vatsakesest. Mõelgem üksikasjalikult, mis see on, arengu olemus ja mitraalklapi puudulikkuse kulgu kliiniline pilt haiguse 1, 2 ja 3 kraadi juures, selle ravimeetodid ja tavaellu naasmise prognoos.
MIT (mitraalklapi puudulikkus) on kõige sagedasem südamehaigus. Kõigist haigetest 70% kannatab NCD isoleeritud vormi all... Tavaliselt on haiguse arengu peamine põhjus reumaatiline endokardiit. Sageli aasta pärast esimest rünnakut põhjustab südame seisund kroonilist ebaõnnestumist, mille ravi on üsna raske.
Suurim riskirühm on valvuliidiga inimesed.... See haigus kahjustab klapivoldikuid, mille tagajärjel need läbivad kortsumise, hävitamise protsessid, muutudes järk -järgult lühemaks kui esialgne pikkus. Kui valvuliit on hilises staadiumis, areneb kaltsifikatsioon.
Lisaks väheneb loetletud haiguste tõttu akordide pikkus, papillaarlihastes tekivad düstroofsed ja sklerootilised protsessid.
Septiline endokardiit põhjustab paljude südamestruktuuride hävitamist; seetõttu on spiraalil kõige raskemad ilmingud. Ventiili klapid ei liitu üksteisega piisavalt tihedalt. Kui need on ventiili kaudu mittetäielikult suletud, liiga palju vere väljavoolu, mis provotseerib selle taaskäivitamist ja seisvate protsesside teket, rõhu tõusu. Kõik märgid põhjustavad MK rikke suurenemist.
Põhjused ja riskitegurid
CMD mõjutab inimesi, kellel on üks või mitu järgmist patoloogiat:
- Kaasasündinud eelsoodumus.
- Sidekoe düsplaasia sündroom.
- Mitraalklapi prolaps mida iseloomustab regurgitatsioon 2 ja 3 kraadi.
- Akordide hävitamine ja purunemine, MV ventiilide purunemine vigastuste tõttu rindkere piirkonnas.
- Ventiilide ja akordide purunemine endokardiidi arengu ajal on nakkusliku iseloomuga.
- Ventiile ühendava aparaadi hävitamine, endokardiit sidekoehaiguste tõttu.
- Mitraalklapi osa infarkt, millele järgneb armide moodustumine subvalvulaarses piirkonnas.
- Muutused klappide all olevate kimpude ja kudede kujus, millal reuma.
- Mitraalse rõnga laienemine laienemisega kardiomüopaatia.
- Ventiili funktsiooni puudumine hüpertroofilise kardiomüopaatia tekkimisel.
- MC puudulikkus operatsiooni tõttu.
Mitraalse puudulikkusega kaasneb sageli teine defekt -.
Tüübid, vormid, etapid
Koos NMC -ga hinnatakse vasaku vatsakese kogu löögimahtu... Sõltuvalt selle kogusest jaguneb haigus 4 raskusastmeks (näidatud on vere protsent, mis jaotatakse valesti ümber):
- I (pehmem) - kuni 20%.
- II (mõõdukas) - 20-40%.
- III (keskmine vorm) - 40-60%.
- IV (kõige raskem) - üle 60%.
Kursuse vormide järgi võib haiguse jagada ägedaks ja krooniliseks:

Liikumise tunnuste määramisel mitraalkrambid eraldama 3 patoloogia klassifikatsiooni tüüpi:
- 1 - infolehtede liikuvuse standardtase (samas kui valusad ilmingud koosnevad rõngakujulise laienemisest, infolehe perforatsioonist).
- 2 - ventiilide hävitamine (akordid kahjustavad kõige rohkem, kuna need on venitatud või rebenenud, samuti rikutakse papillaarlihaste terviklikkust.
- 3 - ventiilide liikuvuse vähenemine (komissarite sundühendus, akordide pikkuse vähenemine, samuti nende sulandumine).
Oht ja komplikatsioonid
CCD järkjärgulise progresseerumisega ilmnevad järgmised häired:
- trombemboolia, mis on tingitud suure osa vere pidevast stagnatsioonist.
- Ventiili tromboos.
- Insult. Suur tähtsus insuldi riskifaktorites on juba olemasolev klapitromboos.
- Kodade virvendus.
- Kroonilise südamepuudulikkuse sümptomid.
- Mitraalne regurgitatsioon (osaline keeldumine mitraalklapi funktsioonide täitmisest).
Mitraalklapi puudulikkus on teatud tüüpi südameklapi haigus. Patogeneesi põhjustab mitraalse ava mittetäielik sulgemine, millele eelnevad ventiilide, ventiilide all olevate kudede struktuursed häired. Patoloogiat iseloomustab vere regurgitatsioon vasakust aatriumist vasakust vatsakesest.
Sümptomid ja märgid
MCT raskus ja raskusaste sõltub selle arenguastmest organismis:
- 1. etapp haigusel pole spetsiifilisi sümptomeid.
- 2. etapp ei võimalda patsientidel trenni teha kehaline aktiivsus kiirendatud režiimis, nagu õhupuudus, tahhükardia, valu rind, südame rütmihäired, ebamugavustunne. Auskultuur mitraalse puudulikkuse korral määrab suurenenud tooni intensiivsuse, taustamüra olemasolu.
- 3. etapp mida iseloomustab vasaku vatsakese puudulikkus, hemodünaamilised patoloogiad. Patsiente vaevab pidev õhupuudus, ortopeenia, kiirenenud südame löögisagedus, ebamugavustunne rinnus, nahk on kahvatum kui terves seisundis.
Lisateavet mitraalse regurgitatsiooni ja hemodünaamika kohta saate videoklipist:
Millal ja millise arsti juurde pöörduda
MCT -le iseloomulike sümptomite tuvastamisel on see vajalik pöörduge kohe kardioloogi poole, haiguse peatamiseks varases staadiumis. Sellisel juhul saab vältida vajadust konsulteerida teiste arstidega.
Mõnikord on kahtlus haiguse reumatoidautoloogias. Seejärel peaksite diagnoosi saamiseks ja sobiva ravi saamiseks külastama reumatoloogi. Kui on vaja operatsiooni, ravi ja sellele järgnevat probleemi kõrvaldab südame kirurg.
Diagnostika
Tavalised meetodid CCD tuvastamiseks:

Lisateavet sümptomite ja diagnostika kohta leiate videost:
On vaja eristada CMC -d teistest südamepatoloogiatest:
- Raske müokardiit.
- Seotud etioloogiaga kaasasündinud ja omandatud südamerikked.
- Kardiomüopaatia.
- MK prolaps.
 ja kuidas sellest probleemist taastuda? Kõik üksikasjad leiate olemasolevast ülevaatest.
ja kuidas sellest probleemist taastuda? Kõik üksikasjad leiate olemasolevast ülevaatest.
Puuduse sümptomite kohta aordiklapp ja erinevused selle südamepuudulikkuse vahel selles artiklis kirjeldatud materjalist.
Lugege ka teavet selle kohta, kuidas Behceti tõbi avaldub ja kui ohtlik see on, koos selle ravimeetoditega.
Teraapiad
Raskete CCD sümptomitega näidatakse patsienti kirurgiline sekkumine. Operatsioon viiakse kiiresti läbi järgmistel põhjustel:
- Teises ja hilisemas etapis, arvestades, et vere väljutamise maht on 40% selle kogumahust.
- Antibiootikumravi mõju puudumisel ja nakkusliku endokardiidi süvenemisel.
- Suurenenud deformatsioonid, subvalvulaarses ruumis asuvate ventiilide ja kudede skleroos.
- Vasaku vatsakese progresseeruva düsfunktsiooni tunnuste olemasolul koos üldise südamepuudulikkusega, jätkates 3-4 kraadi.
- Südamepuudulikkus varases staadiumis võib saada ka operatsiooni põhjuseks, kuid näidustuste tekkimisel tuleks paljastada süsteemses vereringes paiknevate suurte veresoonte trombemboolia.
Harjutatakse järgmisi toiminguid:
- Ventiili säästvad rekonstrueerivad operatsioonid on vajalikud CCD parandamiseks lapsepõlves.
- Tõsise MV puudulikkuse korral on näidustatud komissuroplastika ja ventiilide katlakivi eemaldamine.
- Chordoplasty on mõeldud infolehe liikuvuse normaliseerimiseks.
- Nööride ümberpaigutamine on näidatud, kui need ära kukuvad.
- Papillaarlihase osad kinnitatakse teflonpatjade abil. See on vajalik lihase pea jagamisel ülejäänud komponentidest.
- Akordi proteesimine on vajalik nende täieliku hävitamise korral.
- Valvuloplastika võimaldab vältida ventiili jäikust.
- Anuloplastika on ette nähtud patsiendi vabastamiseks regurgitatsioonist.
- Ventiili vahetamine toimub siis, kui see toimub tõsine deformatsioon või parandamatu ja fibroskleroosi normaalset toimimist häiriva arengu teke. Kasutatakse mehaanilisi ja bioloogilisi proteese.
Lisateavet selle haiguse minimaalselt invasiivsete operatsioonide kohta leiate videoklipist:
Mida oodata ja ennetavad meetmed
NMC arenguga määrab prognoos haiguse kulgu tõsiduse, see tähendab regurgitatsiooni taseme, tüsistuste ilmnemise ja pöördumatud muutused südame struktuurides. Elulemus 10 aastat pärast diagnoosimist on kõrgem kui sarnaste raskete patoloogiate korral.
Kui klapipuudulikkus on kerge kuni mõõdukas, on naistel võime lapsi sünnitada ja sünnitada... Kui haigus muutub krooniliseks, tuleb kõigil patsientidel teha ultraheliuuring ja külastada kord aastas kardioloogi. Kui haigus süveneb, tuleb haigla külastusi teha sagedamini.
Kui seisund halveneb, tehakse kirurgiline sekkumine, nii et patsiendid peaksid alati olema valmis sellest haigusest taastumise meetmest.
CMD ennetamine on vältimisel või kiiret ravi põhjustab seda patoloogiat... Kõik haigused või mitraalklapi puudulikkuse ilmingud selle vale või vähendatud ventiili tõttu tuleb kiiresti diagnoosida ja viivitamatult ravida.
NMC on ohtlik patoloogia mis põhjustab südamekoes tõsiseid hävitavaid protsesse, vajab seetõttu korralikku ravi. Vastavalt arsti soovitustele võivad patsiendid mõnda aega pärast ravi algust